【2026年版】女性型脱毛症(FPHL)完全ガイド──科学が解き明かす「今日からできること」
はじめに:「私だけ?」という孤独感に寄り添う
40代に差しかかり、ふと鏡を見たとき、分け目の地肌が以前より目立つようになった──そんな変化に気づいて、胸がざわついた経験はありませんか。
シャンプー後の排水口にたまる髪の量が増えた気がする。ドライヤーの後、床に落ちた髪を見て不安になる。美容院で「トップにボリュームが欲しいですね」と言われて、初めて自覚した。
こうした経験は、決してあなただけのものではありません。女性の薄毛は、実は非常に多くの方が経験する、ありふれた──しかし語られることの少ない──悩みなのです。
この記事では、女性型脱毛症(FPHL: Female Pattern Hair Loss)について、最新の医学的エビデンスに基づいて解説します。「なぜ髪が薄くなるのか」というメカニズムから、「どの治療法が本当に効くのか」という科学的根拠まで、具体的な行動につなげられる情報をお届けします。
女性型脱毛症(FPHL)とは何か
「FAGA」から「FPHL」へ──概念の進化
かつて女性の薄毛は「FAGA(Female Androgenetic Alopecia:女性男性型脱毛症)」と呼ばれていました。この名称は、男性の薄毛(AGA)と同じメカニズム、つまり男性ホルモン(アンドロゲン)が原因であることを示唆していました。
しかし研究が進むにつれ、女性の薄毛は男性とは異なる特徴を持つことが明らかになってきました。具体的には、すべての女性の薄毛が男性ホルモンで説明できるわけではないのです。
そこで2017年、日本皮膚科学会は診療ガイドラインを改訂し、「女性型脱毛症(Female Pattern Hair Loss:FPHL)」という新しい名称を採用しました [1]。これは単なる名前の変更ではなく、女性特有の病態を正確に捉えようとする医学界の姿勢の表れです。
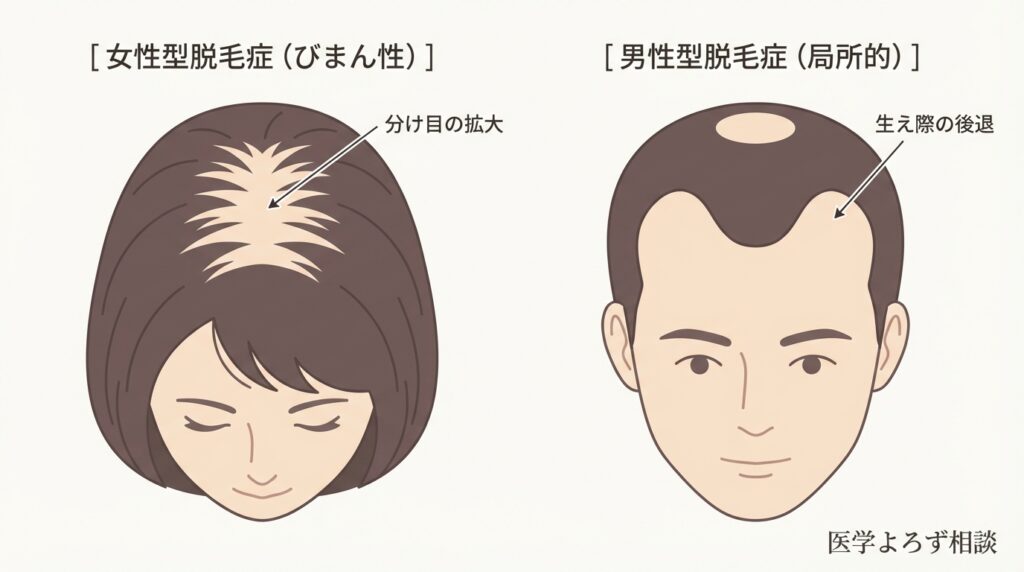
男性型脱毛症との決定的な違い
FPHLと男性型脱毛症(AGA)の違いを理解することは、適切な治療選択のために重要です。
| 特徴 | 女性型脱毛症(FPHL) | 男性型脱毛症(AGA) |
|---|---|---|
| 脱毛パターン | 頭頂部を中心に全体的に薄くなる(びまん性) | 生え際の後退、頭頂部の局所的な脱毛 |
| 生え際 | 通常保たれる | 後退することが多い |
| 好発年齢 | 40〜50代(更年期前後) | 20代から始まることも |
| 男性ホルモンの関与 | 必ずしも明確でない | 主要な原因 |
| 完全な脱毛 | まれ | 進行すると起こりうる |
女性の場合、前頭部の生え際が後退するのではなく、頭頂部を中心に髪全体がまんべんなく薄くなっていきます。これを「びまん性脱毛」と呼びます。髪のボリュームが失われ、ペタッとした印象になり、分け目が目立つようになるのが典型的な経過です。
病態生理:なぜ髪が薄くなるのか──科学的メカニズムを深掘りする
FPHLの発症メカニズムを理解するには、まず「髪はどのように生えて、抜けるのか」という基本を知る必要があります。
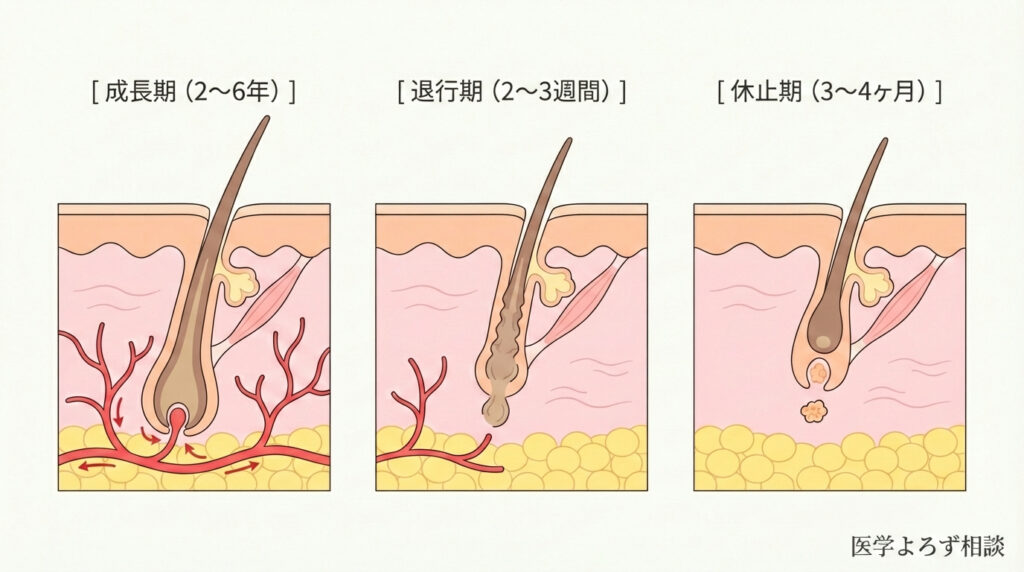
ヘアサイクル(毛周期)の仕組み
髪の毛には「ヘアサイクル」と呼ばれる成長の周期があります。
| 時期 | 期間 | 髪の状態 |
|---|---|---|
| 成長期 | 2〜6年 | 毛母細胞が活発に分裂し、髪が伸び続ける |
| 退行期 | 2〜3週間 | 毛母細胞の分裂が止まり、毛包が萎縮し始める |
| 休止期 | 3〜4ヶ月 | 髪は頭皮に留まるが成長はしない。やがて自然に抜け落ちる |
健康な頭皮では、髪の毛の約85〜90%が成長期にあり、10〜15%が休止期にあります。毎日50〜100本の髪が自然に抜け落ちますが、同時に新しい髪が生えてくるため、全体のボリュームは維持されます。
女性型脱毛症(FPHL)で何が起こっているのか──「毛包の小型化」
FPHLでは、この正常なヘアサイクルに以下の変化が起こります [2][8]:
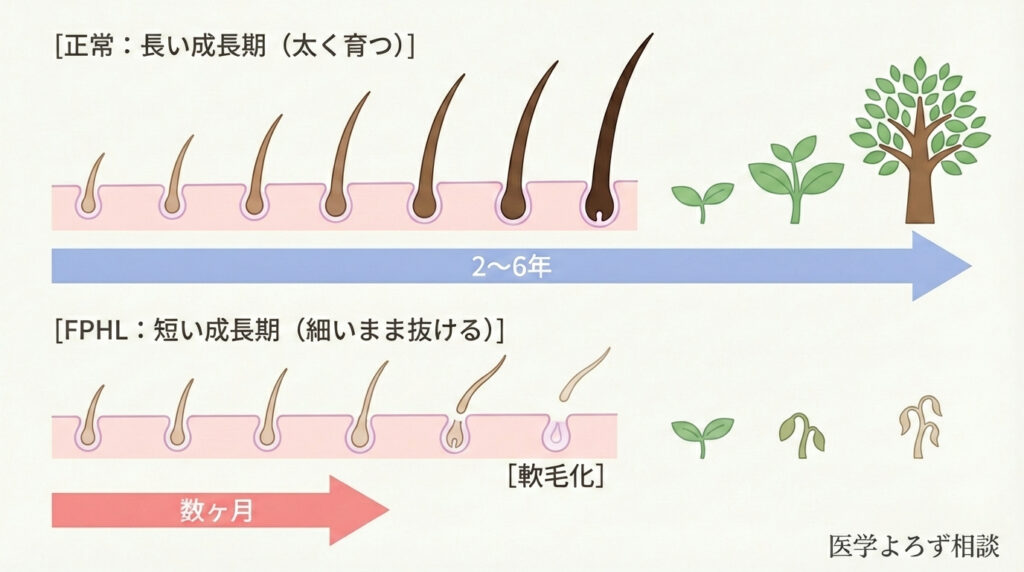
1. 成長期の短縮
通常2〜6年続く成長期が、数週間〜数ヶ月に短縮されます。髪が十分に太く長く育つ前に退行期に移行してしまうため、細く短い毛しか育たなくなります。
2. 休止期の延長
休止期が通常の3〜4ヶ月から、それ以上に長くなることがあります。これにより、頭皮にある髪の総本数が減少し、密度が低下します。正常では休止期の毛髪は全体の5〜10%程度ですが、FPHLでは15〜20%以上に増加することがあります [8]。
3. 毛包の小型化(ミニチュア化)
これがFPHLの核心的な病理学的特徴です。毛包(髪の毛を作る小さな器官)が徐々に萎縮し、「終毛」と呼ばれる太く色素を持った正常な髪が、「軟毛」と呼ばれる産毛のような細く短い毛に置き換わっていきます。
終毛と軟毛の比率──診断の指標
正常な頭皮では、終毛と軟毛の比率(T/V比)は約4:1〜7:1です。つまり、終毛が軟毛の4〜7倍存在します。FPHLが進行すると、この比率が崩れ、軟毛の割合が増加していきます [8]。
なぜ毛包が小型化するのか──複合的な要因
ここからが、科学的にまだ完全には解明されていない領域です。FPHLの原因は単一ではなく、複数の要因が複雑に絡み合っていると考えられています。
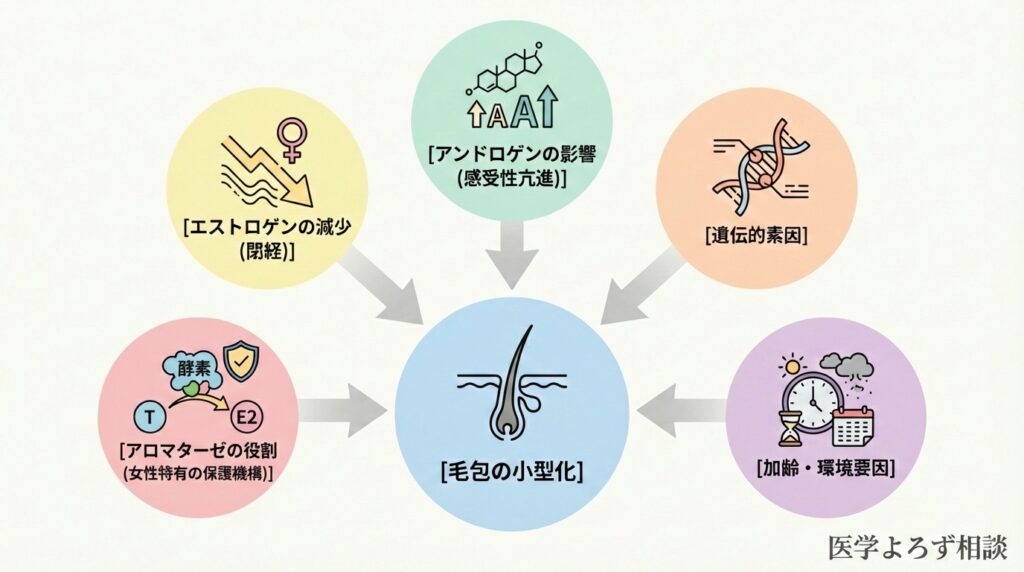
要因1:男性ホルモン(アンドロゲン)の関与──しかし「必須」ではない
男性型脱毛症(AGA)では、男性ホルモンの一種であるジヒドロテストステロン(DHT)が決定的な役割を果たします。テストステロンが5α-還元酵素によってDHTに変換され、このDHTが毛乳頭細胞のアンドロゲン受容体に結合することで、毛包の小型化を引き起こします。
女性でも、同様のメカニズムが一部で関与していると考えられています。 実際に、多嚢胞性卵巣症候群(PCOS)などの高アンドロゲン状態にある女性では、FPHLの発症が多いことが知られています [8]。
しかし、ここが重要なポイントです:FPHLの女性の大多数は、血中アンドロゲン濃度が正常範囲内であり、高アンドロゲン血症の臨床徴候(多毛症、にきび、月経不順など)を示しません [2][8]。
これは、以下の可能性を示唆しています:
- 毛包のアンドロゲン感受性の亢進:血中ホルモン濃度は正常でも、毛包自体がアンドロゲンに対して過敏に反応している
- 毛包局所でのアンドロゲン産生・代謝の異常:毛包内に存在する5α-還元酵素やアロマターゼ(エストロゲン合成酵素)のバランスの変化
- アンドロゲン非依存的なメカニズムの存在:アンドロゲンとは無関係に毛包が小型化する経路がある
要因2:エストロゲンの減少と「エストロゲン/アンドロゲン比」
女性の髪にとって、エストロゲンは保護的な役割を果たしていると考えられています。頭皮の毛包にはエストロゲン受容体(特にER-β)が存在し、エストロゲンは以下の作用を持つとされます:
- 成長期の延長
- アロマターゼ活性の促進(アンドロゲンをエストロゲンに変換する酵素)
- 毛包の健康維持
閉経に伴うエストロゲンの減少は、FPHLの発症・進行に関与する可能性があります。 ただし、「エストロゲンが減少すれば必ずFPHLになる」わけではありません。閉経後でも薄毛にならない女性は多くいます。
興味深い仮説として、「絶対的なホルモン量ではなく、エストロゲン/アンドロゲン比の変化が重要」 という考え方があります [8]。閉経によりエストロゲンが低下すると、相対的にアンドロゲンの影響が強まり、毛包の小型化が進む──という理論です。

要因3:アロマターゼの役割──女性特有の「保護機構」
アロマターゼは、アンドロゲン(テストステロン、アンドロステンジオン)をエストロゲン(エストラジオール、エストロン)に変換する酵素です。
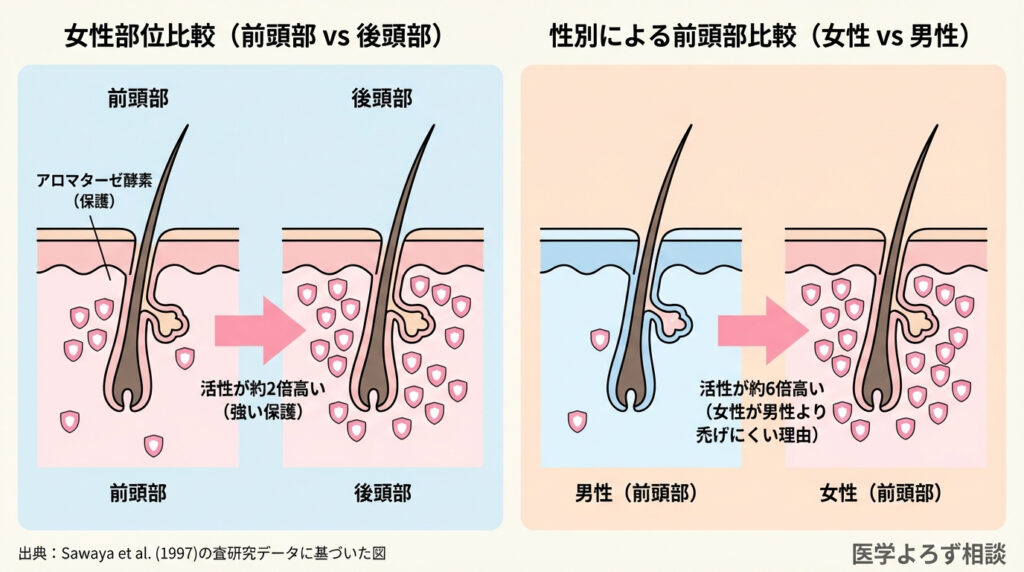
1997年のSawayaらの研究によると、女性の前頭部毛包のアロマターゼ活性は、男性の同部位と比較して約6倍高いことが報告されています。また、女性の前頭部と後頭部を比較すると、後頭部のアロマターゼ活性が前頭部の約2倍高いことがわかっています [8]。
これは何を意味するでしょうか?
アロマターゼは、毛包を「アンドロゲンの攻撃」から守る「盾」のような役割を果たしている。 女性の頭皮にはこの盾が比較的多いため、男性のような完全な禿頭にはなりにくい。しかし、前頭部は後頭部よりも盾が薄いため、薄毛が起こりやすい。
要因4:遺伝的素因
FPHLには明らかな遺伝的要素があります。家族歴がある女性はリスクが高くなります。
ただし、男性のAGAとは異なり、FPHLに関与する具体的な遺伝子はまだ十分に特定されていません。アンドロゲン受容体遺伝子(AR)、エストロゲン受容体遺伝子(ESR2)、アロマターゼ遺伝子(CYP19A1)などの多型(個人差をもたらす遺伝子のバリエーション)との関連が研究されていますが、決定的な結論は出ていません [8]。
2017年のHeilmann-Heimbach、2016年のPickrell らの研究では、男性AGAに関連する60以上の遺伝子座が同定されましたが、これらがFPHLにも同様に関与するかは不明です。FPHLには男性AGAとは異なる遺伝的背景がある可能性が示唆されています [8]。
要因5:加齢と環境要因
年齢とともに毛包の機能は低下します。また、以下の環境要因がFPHLの重症度と関連するという報告があります [8]:
- 座りがちなライフスタイル
- 高血圧
- 都市部での生活
- メタボリックシンドローム(肥満、インスリン抵抗性、脂質異常症の合併)
これらがどのようなメカニズムでFPHLに影響するかは、今後の研究課題です。
病態生理のまとめ:「多因子疾患」としてのFPHL
| 関与が示唆される要因 | 科学的確実性 | 解説 |
|---|---|---|
| 毛包の小型化 | ◎ 確立 | FPHLの核心的な病理変化 |
| ヘアサイクルの異常 | ◎ 確立 | 成長期短縮、休止期延長 |
| 遺伝的素因 | ○ 高い | 家族歴との関連は明確だが、具体的遺伝子は研究中 |
| アンドロゲンの関与 | △ 一部の女性 | 高アンドロゲン状態では関連。しかし大多数は正常 |
| エストロゲン減少 | △ 可能性あり | 閉経後の増加傾向と関連するが、必須ではない |
| 環境要因 | ? 研究中 | 疫学的関連あり。メカニズムは未解明 |
結論として、FPHLは単一の原因で起こる疾患ではなく、複数の要因が複雑に絡み合った「多因子疾患」です。 これが、「なぜ同じ治療でも人によって効果が異なるのか」「なぜ男性に効く薬が女性には効かないのか」の理由でもあります。
日本の現実:どれくらいの女性が悩んでいるのか
残念ながら、日本におけるFPHLの大規模な疫学調査は限られています。しかし、海外のデータは参考になります。
ブラジルで行われた研究によると、成人女性全体のFPHL有病率は32.3%であり、年齢とともに増加することが報告されています [8]:
| 年齢層 | 有病率 |
|---|---|
| 20〜29歳 | 約8% |
| 30〜39歳 | 約17% |
| 60〜75歳 | 約68% |
つまり、年齢を重ねれば、多くの女性が何らかの形で髪の変化を経験するということです。「自分だけがおかしいのでは」と思う必要はまったくありません。
治療の全体像──科学的根拠に基づく選択肢
FPHLの治療を選ぶ際、最も重要なのは「科学的にどれだけ効果が証明されているか」という視点です。日本皮膚科学会のガイドライン [1] と、47のランダム化比較試験(RCT:参加者をくじ引きのように無作為に2群に分け、治療効果を比較する最も信頼性の高い研究方法)を統合したコクランレビュー(システマティックレビュー:特定のテーマについて、世界中の研究を網羅的に集めて分析した「研究の総まとめ」)[2] を中心に解説します。
日本ガイドラインの推奨度一覧
| 治療法 | 推奨度 | 解説 |
|---|---|---|
| ミノキシジル外用(1%) | A(強く推奨) | 女性FPHLで唯一の推奨度A |
| LED・低出力レーザー | B(推奨) | 一定のエビデンスあり |
| アデノシン外用 | C1(考慮可) | 男性では有効、女性は検証中 |
| フィナステリド内服 | D(行うべきでない) | 女性には禁忌 |
| デュタステリド内服 | D(行うべきでない) | 女性には禁忌 |
| ミノキシジル内服 | D(行うべきでない) | 2017年時点では非推奨 |
注目すべきは、男性のAGA治療で広く使われるフィナステリドやデュタステリドが、女性には「行うべきでない(D)」と明確に否定されている点です [1]。
第一選択:ミノキシジル外用
なぜミノキシジルは効くのか──作用機序
ミノキシジルは、もともと高血圧治療薬として開発されましたが、副作用として発毛効果があることが発見され、現在では脱毛症治療の主力となっています。
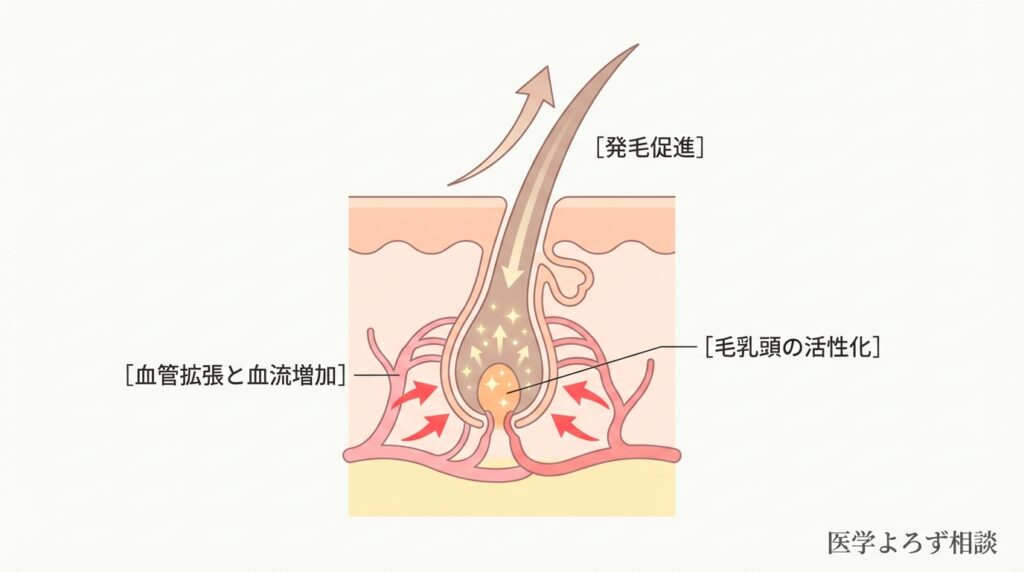
ミノキシジルの発毛メカニズムは完全には解明されていませんが、以下の作用が考えられています:
- 血管拡張作用:カリウムチャネルを開放し、毛包周囲の血流を増加させる
- 毛乳頭細胞の活性化:増殖因子(IGF-1、VEGFなど)の産生を促進
- ヘアサイクルの正常化:休止期の毛髪を成長期に移行させ、成長期を延長
- 小型化した毛包の回復:軟毛を終毛に戻す可能性
コクランレビューが示すエビデンス
5,290名の女性を対象とした47のRCTを統合解析した結果、ミノキシジル外用(2%・5%)はプラセボ(偽薬)と比較して、有意に優れた効果を示しました [2]:
- リスク比(相対リスク)1.93(95%信頼区間:1.51-2.47)
この数値の意味を解説すると、ミノキシジルを使用した群は、プラセボ群と比べて約2倍、改善を実感する可能性が高いということです。95%信頼区間(真の値がこの範囲内に95%の確率で含まれるという統計的な「誤差の幅」)が1を超えているため、この差は偶然ではなく、統計的に意味のある差(有意差)と判断できます。
重要な発見:2%と5%で効果に差がない
直感的には「濃度が高いほど効く」と思いがちですが、女性の場合、2%製剤と5%製剤の間に有効性の差は認められませんでした [2][3]。
Lucky et al.(2004)のランドマーク研究 [3] では、381名の女性を対象に48週間の二重盲検RCTを実施し、以下の結果を得ています:
| 評価項目 | 5%群 | 2%群 | プラセボ群 |
|---|---|---|---|
| 非軟毛数の増加 | 有意に増加 | 有意に増加 | 変化なし |
| 医師評価(改善) | プラセボに優越 | プラセボに優越 | ― |
| 患者評価(改善) | プラセボに優越 | プラセボと差なし | ― |
| かゆみ・刺激感 | 多い | 少ない | 最少 |
| 顔面多毛症 | 多い | 少ない | なし |
5%群は患者の主観的満足度でわずかに優れていましたが、客観的な毛髪数の増加においては2%群と統計的な差がありませんでした。一方で、5%群では副作用(特に顔面の多毛症)が有意に多く報告されました。
では、なぜ日本では「1%」が推奨されたのか?
日本皮膚科学会ガイドラインが女性に1%ミノキシジルを推奨した背景には、以下の要因があります:
1. 日本国内での臨床試験の実態
日本では女性に対して1%製剤での臨床試験しか実施されていませんでした。つまり、2%や5%の安全性・有効性に関する日本人女性のデータが不足していたのです。
2. 海外研究での濃度間比較結果
海外の研究で、2%と5%で効果に大きな差がない一方、5%では副作用(皮膚炎、顔面の多毛症)が増加することが示されていました [3]。
3. アジア人女性での有効性確認
アジア人女性を対象とした研究で、1%でも統計的に有意な発毛効果が確認されたことが報告されています [9]。
科学的根拠に基づく結論
| 質問 | 回答 |
|---|---|
| 2%と5%で効果は違う? | 客観的指標では差なし。5%は患者満足度がわずかに高いが、副作用も多い |
| なぜ日本は1%? | 日本での臨床データが1%のみ。低濃度でも有効であり、副作用を最小化する方針 |
| 1%で十分か? | 多くの女性には十分。効果不十分なら医師と相談の上、濃度を上げることも選択肢 |
「濃ければ濃いほど良い」わけではなく、効果と副作用のバランスが重要なのです。
日本で入手できる製品と費用
女性用のミノキシジル外用薬として、日本では「リアップリジェンヌ」(大正製薬、1%製剤)が市販されています。第1類医薬品として薬局で購入でき、60mL(約1ヶ月分)で4,500〜5,500円程度です。保険適用はありません。
第二選択:スピロノラクトン
スピロノラクトンとは
スピロノラクトンは、もともと高血圧や心不全の治療に使われる利尿薬です。男性ホルモン(アンドロゲン)の作用を抑える効果があり、国際的にはFPHLの第二選択薬として広く使用されています。
作用機序:
- アンドロゲン受容体への競合的阻害(DHTが受容体に結合するのをブロック)
- 卵巣・副腎でのアンドロゲン合成の抑制
日本のガイドライン(2017年版)にはスピロノラクトンの記載がありませんが、これはエビデンスが不十分だったためです。しかし、その後の研究で新たな知見が得られています。
スピロノラクトンの効果──具体的な毛髪の変化
「全体改善率56.6%」という数字だけでは、実際に髪がどう変わるのかイメージしにくいと思います。以下に、複数の研究から得られた具体的な数値を示します。
研究1:RCT 2025(二重盲検プラセボ対照試験、48名)[12]
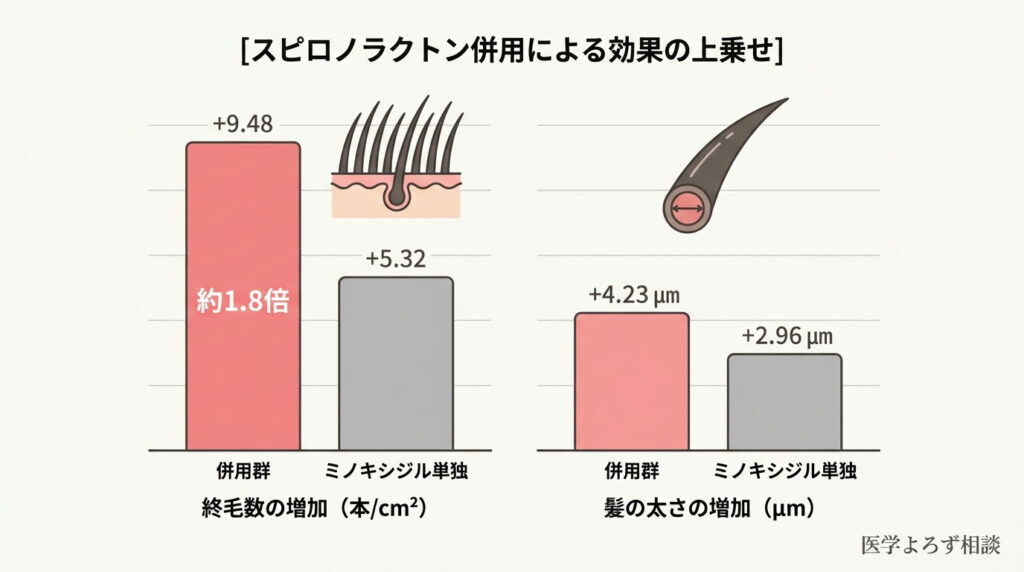
スピロノラクトン100mg/日 + ミノキシジル外用3% vs プラセボ + ミノキシジル外用3%(24週間):
| 評価項目 | スピロノラクトン群 | プラセボ群 | p値 |
|---|---|---|---|
| 終毛数の増加 | +9.48本/cm² | +5.32本/cm² | 0.063 |
| 毛髪径の増加 | +4.23μm | +2.96μm | ― |
| 中等度〜顕著な改善 | 38% | 9% | 0.034 |
解釈:
- スピロノラクトン群は、ミノキシジル単独群と比較して終毛が約1.8倍多く増加
- 「中等度以上の改善を実感した」割合は、スピロノラクトン群で4倍以上
- 統計的有意差に達したのは主観的改善度のみだが、客観的指標も一貫してスピロノラクトン群が優れていた
研究2:メタアナリシス 2023(192名を統合解析)[4]
| 治療法 | 改善率 | 95%信頼区間 |
|---|---|---|
| 全体(スピロノラクトン使用者) | 56.60% | 40.49-71.43% |
| 併用療法(ミノキシジル + スピロノラクトン) | 65.80% | 43.75-82.63% |
スピロノラクトンの位置づけ
いわば、ミノキシジルが「攻めの薬」(発毛を促す)なら、スピロノラクトンは「守りの薬」(抜け毛を抑える)という位置づけです。両者を併用することで、相補的な効果が期待できます。
使用上の注意
- 医師の処方が必要(日本では適応外処方)
- 費用:月額6,600〜8,400円程度(自費診療)
- 利尿作用があるため、定期的な血液検査(特に血清カリウム値)が必要
- 主な副作用:月経不順(37.5%)、乳房痛、めまい
新しい選択肢:低用量経口ミノキシジル
国際コンセンサス 2025
ミノキシジルには外用薬(塗り薬)だけでなく、内服薬(飲み薬)も存在します。日本のガイドライン(2017年版)では内服は「行うべきでない(D)」とされていますが、その後の研究で状況が変わりつつあります。
2025年1月、12カ国43名の専門家による国際コンセンサス(Delphi法)[7] が発表され、低用量経口ミノキシジル(LDOM)の使用指針が示されました:
| 項目 | 女性への推奨 |
|---|---|
| 推奨開始用量 | 1.25mg/日(男性は2.5mg) |
| 外用薬との比較 | 低コスト、便利、頭皮刺激が少ない |
| スピロノラクトン併用 | 浮腫リスク軽減に有効 |
| 禁忌 | 心血管疾患、腎不全 |
ブラジルで行われたRCT [5][6] では、経口ミノキシジル0.25〜1mg/日と外用ミノキシジル5%を比較した結果、有効性に統計的な差は認められませんでした。これは、外用薬が合わない方(頭皮のかぶれ、毎日塗布するのが負担など)にとって、内服という選択肢が開けることを意味します。
ただし、経口ミノキシジルは日本では脱毛症への適応が承認されておらず、使用する場合は医師の判断による適応外処方となります。心臓や腎臓に持病のある方は使用できません。
【重要】女性に使ってはいけない治療
男性のAGA治療で効果を発揮するフィナステリドやデュタステリドは、女性には禁忌です [1]。
理由:
- 催奇形性:妊娠中の女性が経皮吸収(皮膚からの吸収)した場合、男児の外性器に異常が生じるリスクがある
- 有効性がない:閉経後の女性を対象としたRCTでも、フィナステリドはプラセボと差がなかった [2]
つまり、安全性の問題があるだけでなく、そもそも女性には効果がないのです。「男性に効くから女性にも」という単純な発想は危険であることを、エビデンスが明確に示しています。
治療の実際──始める前に知っておきたいこと
治療を始める目安
以下のような変化に気づいたら、女性の脱毛症診療を謳っているクリニックを受診することをお勧めします:
- 分け目の幅が広がってきた
- トップのボリュームが減り、ヘアスタイルが決まらなくなった
- 抜け毛が長期間(3ヶ月以上)続いている
- 髪が細くなり、コシがなくなった
重要:FPHLの診断には他の疾患の除外が必要です [1]。甲状腺機能異常、貧血、膠原病、急激なダイエットによる栄養不足なども脱毛の原因となり得ます。血液検査などで原因を特定することが、適切な治療の第一歩です。
治療費用のめやす
| 治療法 | 月額費用(目安) | 保険適用 |
|---|---|---|
| ミノキシジル外用1%(市販) | 4,500〜5,500円 | なし(第1類医薬品) |
| スピロノラクトン内服 | 6,600〜8,400円 | なし(自費診療) |
| 低用量経口ミノキシジル | クリニックにより異なる | なし(適応外処方) |
| 併用療法(複数治療) | 15,000〜25,000円 | なし |
女性型脱毛症の治療は、基本的にすべて保険適用外です。 これは、命に関わる疾患ではないと判断されているためです。長期的な費用負担を考慮した上で、治療計画を立てることが大切です。
効果が出るまでの期間
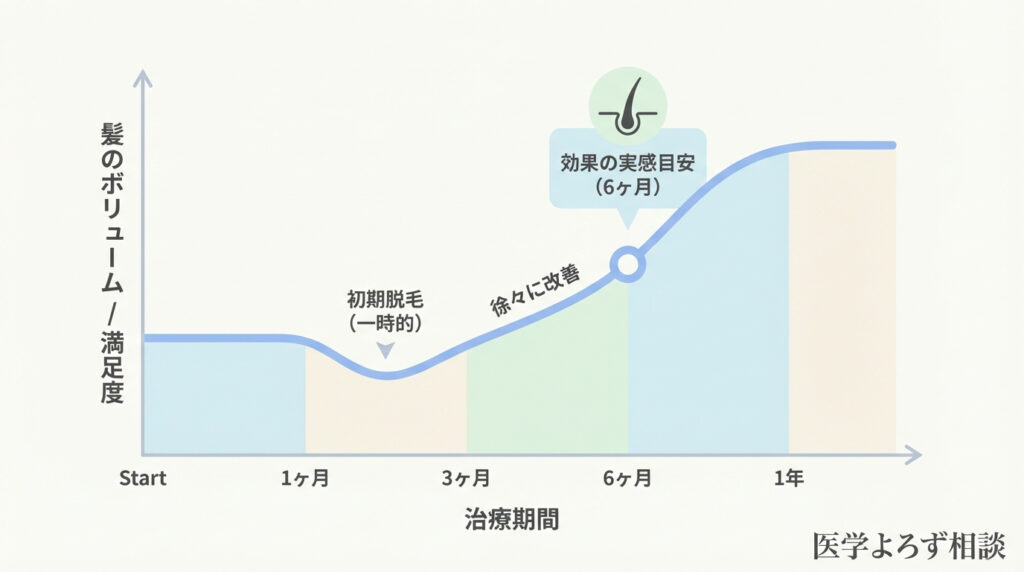
髪の成長には時間がかかります。治療効果を判断するには、最低6ヶ月の継続が必要です [3]。
| 時期 | 期待される変化 |
|---|---|
| 1〜2ヶ月目 | 初期脱毛(一時的に抜け毛が増える)が起こることがある |
| 3〜4ヶ月目 | 産毛のような細い毛が生え始める |
| 6ヶ月目以降 | 毛髪数の増加、太い毛髪の増加が確認できる |
初期脱毛は「薬が効いている証拠」とも言われます。 ヘアサイクルがリセットされ、新しい毛が古い毛を押し出すために起こる現象です。心配になりますが、通常は4週間程度で収まります。
また、FPHLは進行性の疾患であるため、効果が出た後も治療を継続する必要があります。 中止すると、徐々に元の状態に戻っていきます。
実践チェックリスト:あなたができること
まず最初に
- [ ] 皮膚科を受診し、FPHLの診断を受ける(他の疾患の除外が重要)
- [ ] 血液検査で甲状腺機能、貧血、鉄欠乏などを確認する
- [ ] 治療の選択肢、費用、期間について医師と相談する
治療を始めたら
- [ ] 最低6ヶ月は継続する(途中で効果を判断しない)
- [ ] 初期脱毛があっても慌てない(4週間程度で収まる)
- [ ] 定期的に写真を撮って変化を記録する
- [ ] 副作用や気になる症状があれば医師に相談する
日常生活で
- [ ] バランスの良い食事(タンパク質、鉄、亜鉛を意識)
- [ ] 十分な睡眠と適度な運動
- [ ] 強く引っ張る髪型(きついポニーテールなど)は避ける
- [ ] ストレスマネジメント(薄毛への過度な心配もストレス源になる)
おわりに:「正解」は一つではない
女性型脱毛症は、命に関わる病気ではありません。しかし、鏡を見るたびに気持ちが沈んだり、人目が気になって外出をためらったりする──その心理的な影響は決して小さくありません。
治療を始めるかどうか、どの治療を選ぶかは、最終的にはあなた自身の判断です。科学的に効果が証明された治療法は存在しますが、すべての人に同じ結果が出るわけではありません。約40%の方は、ミノキシジル外用だけでは十分な効果を実感できないというデータもあります [8]。
だからこそ、「エビデンスに基づいた期待値」を持つことが大切です。魔法のような劇的な変化を期待するのではなく、「進行を止め、少しずつ改善していく」という現実的な目標を持つこと。そして、効果が不十分であれば、次の選択肢を検討すること。
髪のことで悩んでいるのは、あなただけではありません。そして、悩みを解決するための科学的な知識と治療法は、確実に存在します。この記事が、あなたの「最初の一歩」を踏み出すきっかけになれば幸いです。
本日のまとめ
- FPHLの本質:女性特有の薄毛パターンであり、男性型脱毛症とはメカニズムが異なる可能性がある。毛包の小型化(ミニチュア化)が核心的な病理変化であり、遺伝的素因、ホルモン環境、加齢など複数の要因が関与する多因子疾患である。
- 治療の第一選択:ミノキシジル外用1%が唯一の推奨度A。2%と5%で効果に大きな差がないことが示されており、日本では副作用を最小化する観点から1%が推奨されている。
- 使ってはいけない治療:フィナステリド・デュタステリドは女性には禁忌。効果がないだけでなく、妊娠中の曝露は胎児に影響。
- 判断に迷ったら:まず皮膚科を受診し、正確な診断を受けること。他の疾患の除外が重要。治療効果の判断には最低6ヶ月の継続が必要。
参考文献
- 日本皮膚科学会. (2017). 男性型および女性型脱毛症診療ガイドライン2017年版. 日本皮膚科学会雑誌, 127(13), 2763-2777. (本記事の中核的根拠。日本における女性型脱毛症治療の公式指針。女性FPHLに対する唯一の推奨度A治療はミノキシジル外用1%)
- van Zuuren EJ, et al. (2016). Interventions for female pattern hair loss. Cochrane Database of Systematic Reviews. (FPHL治療に関する最も包括的なシステマティックレビュー。47 RCT、5,290名の女性を解析)
- Lucky AW, et al. (2004). A randomized, placebo-controlled trial of 5% and 2% topical minoxidil solutions in the treatment of female pattern hair loss. Journal of the American Academy of Dermatology, 50(4), 541-553. (女性FPHLにおけるミノキシジル外用の有効性を確立したランドマーク研究。2%と5%で効果に有意差がないことを示した)
- Aleissa MA. (2023). The Efficacy and Safety of Oral Spironolactone in the Treatment of Female Pattern Hair Loss: A Systematic Review and Meta-Analysis. Cureus, 15(8), e43559. (女性FPHLに対するスピロノラクトン内服の有効性・安全性を検証した初の包括的メタアナリシス)
- Ramos PM, et al. (2020). Minoxidil 1 mg oral versus minoxidil 5% topical solution for the treatment of female-pattern hair loss: A randomized clinical trial. Journal of the American Academy of Dermatology, 82(1), 252-253. (女性FPHLに対する低用量経口ミノキシジルと外用ミノキシジルを直接比較した初のRCT)
- Nascimento E Silva M, et al. (2022). Randomized clinical trial of low-dose oral minoxidil for the treatment of female pattern hair loss: 0.25 mg versus 1 mg. Journal of the American Academy of Dermatology, 87(2), 396-399. (女性FPHLに対するLDOMの最適用量を検証したRCT)
- Sinclair R, et al. (2025). Low-Dose Oral Minoxidil Delphi Consensus Statement. JAMA Dermatology. (12カ国43名の専門家による低用量経口ミノキシジルの国際コンセンサス)
- Ramos PM, et al. (2023). Female-pattern hair loss: therapeutic update. Anais Brasileiros de Dermatologia, 98(3), 290-307. (女性FPHL治療の最新エビデンスを網羅した包括的総説。病態生理、疫学、治療法を詳細に解説)
- Suchonwanit P, et al. (2019). Minoxidil and its use in hair disorders: a review. Drug Design, Development and Therapy, 13, 2777-2786. (ミノキシジルの薬理学、作用機序、臨床効果を包括的にレビュー)
- Fabbrocini G, et al. (2018). Female pattern hair loss: A clinical, pathophysiologic, and therapeutic review. International Journal of Women’s Dermatology, 4(4), 203-211. (女性FPHLの病態生理を詳細に解説した総説)
- Ho CH, et al. (2021). Hormonal therapy in female pattern hair loss. International Journal of Women’s Dermatology, 7(5), 636-641. (女性FPHLにおけるホルモン療法の役割を解説)
- Suchonwanit P, et al. (2025). Efficacy and safety of oral spironolactone for female pattern hair loss in premenopausal women: a randomized, double-blind, placebo-controlled, parallel-group pilot study. International Journal of Women’s Dermatology. (スピロノラクトンの有効性を検証した初のRCT)






コメント