導入:「うちの子、ちょっと変わってるだけ?」
小児科の外来で、ためらいがちに切り出される質問があります。
「先生、うちの子……ちょっと変わってるんですけど、大丈夫でしょうか?」
1歳半健診で目が合いにくいと指摘された。保育園で「一人遊びが多い」と言われた。3歳になっても落ち着きがなく、じっと座っていられない。周りの子と「何か違う」気がするけれど、それが個性なのか、それとも——。
発達障害という言葉は、いまや多くの保護者が知っています。しかし、「もしそうだったら」と考えること自体が怖くて、受診をためらう方も少なくありません。あるいは逆に、インターネットで調べすぎて「うちの子はASDに違いない」と思い込んでしまう方もいます。
この記事では、そのどちらの不安にも、エビデンスで応えたいと思います。
発達障害は「障害」という名前がついていますが、脳の発達パターンの違い——「神経発達特性」です。 そして、科学がわかってきた最も重要なことは、「早く気づくこと」が「早く助けること」に直結するということです。
自閉スペクトラム症(ASD: Autism Spectrum Disorder、脳の社会的コミュニケーションや感覚処理に特性がある神経発達症)は全世界で127人に1人。注意欠如・多動症(ADHD: Attention-Deficit/Hyperactivity Disorder、注意の持続・衝動性の制御・活動量の調節に特性がある神経発達症)は小児の5〜7%。決してまれな話ではありません。
以下、GBD 2021をはじめとする最新のシステマティックレビュー・メタ分析15件を読み解きながら、早期発見の科学、スクリーニングの精度、エビデンスに基づく介入、薬物療法の安全性、そして日本の支援制度までを体系的にお伝えします。
1. 発達障害とは何か——「障害」ではなく「特性」の科学
「スペクトラム」という考え方
かつて、自閉症は「言葉が出ない、目が合わない、こだわりが強い」という重度の状態だけを指す言葉でした。そしてアスペルガー症候群、広汎性発達障害などが別々の診断名として存在していました。
2013年、DSM-5(精神疾患の診断・統計マニュアル第5版)はこれらをすべて「自閉スペクトラム症(ASD)」という一つの連続体に統合しました。虹のように、特性の強さや組み合わせが人によって異なるグラデーション——これが「スペクトラム」の意味です。
ASDの中核的特性は2つの領域に集約されます:
- 社会的コミュニケーションの困難: 相手の意図を読み取る、暗黙のルールを理解する、会話のキャッチボールを自然に行う、といったことが難しい
- 限定的・反復的な行動パターン: 特定の対象への強い興味、ルーティンへのこだわり、感覚過敏(または鈍麻)
一方、ADHDは以下の3つの特性で構成されます:
- 不注意: 集中を持続することが難しい、忘れ物が多い、指示を最後まで聞けない
- 多動性: じっとしていられない、体を動かさずにはいられない
- 衝動性: 順番を待てない、思いついたことをすぐ口にする
世界ADHD連盟(World Federation of ADHD)が80名の著者・27カ国の承認のもとに発表した国際コンセンサスステートメントは、ADHDに関する208のエビデンスベースの声明をまとめています。その中で最も重要な一文は、ADHDは「しつけの問題」や「やる気の問題」ではなく、脳の実行機能の発達に関わる神経生物学的な状態であると明確に述べていることです [11]。
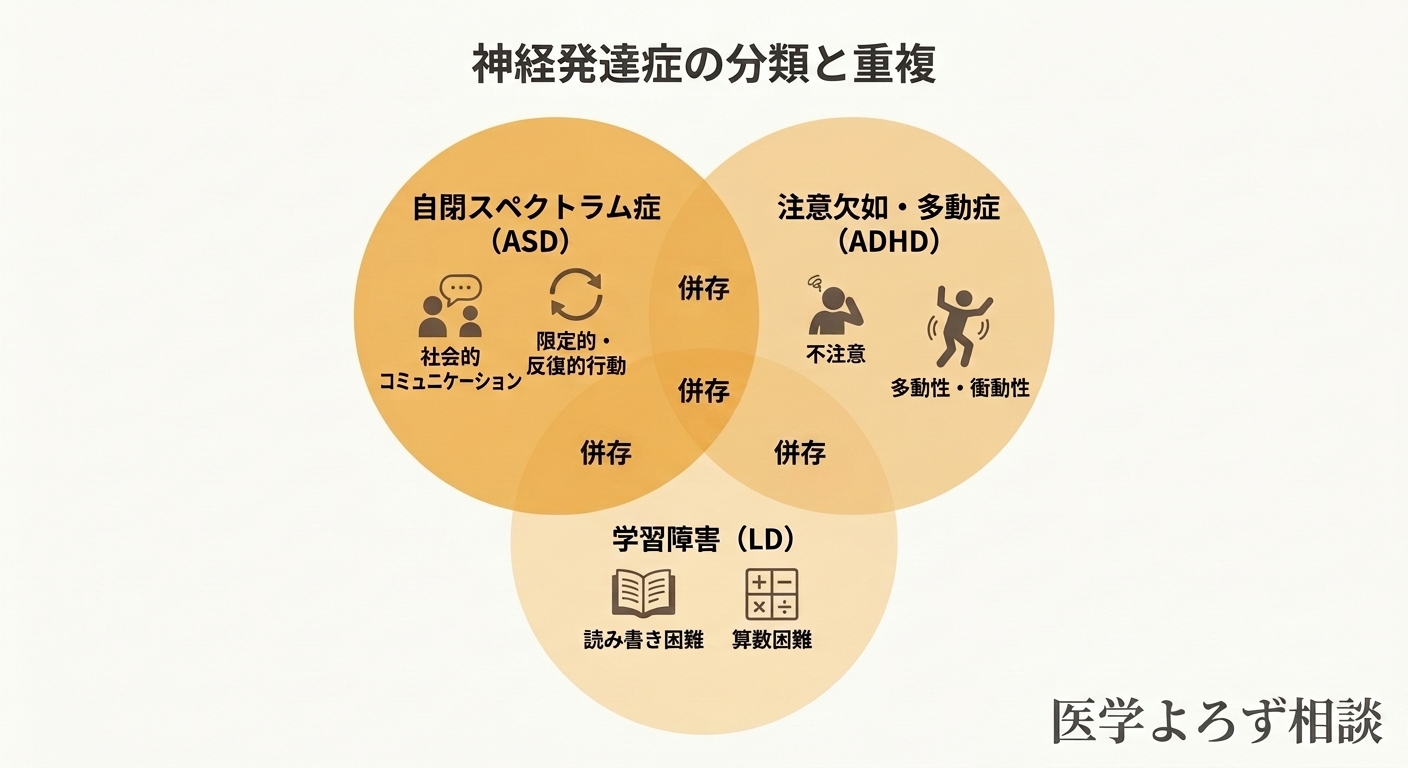
併存という現実
ここで臨床的に極めて重要な事実があります。発達障害は、しばしば複数が重なって現れます。
弘前大学の齋藤らによる5歳児全数調査(後述)では、ASDと診断された子どもの88.5%に1つ以上の併存する神経発達症が認められました [2]。ADHDとASDの併存、ASDと知的障害の併存、ADHDと学習障害の併存——「一つの診断名で全てが説明できる」ことのほうがむしろ少ないのです。
このことは、診断においても支援においても重要な意味を持ちます。「ASDかADHDか」という二者択一ではなく、その子どもがどのような特性をどの程度持っているかを総合的に評価する視点が求められます。
2. 日本のリアル——5歳児全数調査が示した有病率3.22%
弘前大学の画期的な研究
発達障害の有病率を正確に把握することは、実は容易ではありません。受診した人だけを数えれば過少評価になり、スクリーニングの基準を緩めれば過大評価になります。
この問題に対して、弘前大学の齋藤らは画期的なアプローチをとりました。弘前市の5歳児全員を対象に、包括的な発達評価を実施したのです [2]。
2013年から2016年にかけて、弘前市の5歳児3,954名を対象に行われたこの全数調査の結果は、日本の発達障害研究において最も信頼性の高いデータの一つとなっています:
- ASD有病率: 3.22%(95%信頼区間 2.66〜3.76%)
- 男女比: 2.2 : 1(男児に多いが、従来考えられていたほどの差ではない)
- 88.5%に併存する神経発達症が存在
- 5年間の累積罹患率1.31%で経年増加なし(「発達障害が増えている」のではなく、「見つけられるようになった」可能性を示唆)
3.22%という数字は、約31人に1人の5歳児がASDの診断基準を満たすことを意味します。30人クラスなら、ほぼ1人はいる計算です。
世界の有病率と比較する
では、この数字は世界的に見てどうなのでしょうか。
GBD 2021(Global Burden of Disease Study 2021、世界疾病負荷研究2021年版)は、204カ国のデータを統合した史上最大規模のASD疫学研究です。この研究によると [1]:
- ASD全世界有病率: 788.3/10万人(約127人に1人、推計6,180万人)
- 男性 1,064.7/10万 vs 女性 508.1/10万(約2:1)
- 20歳未満では非致死的疾病負荷トップ10入り
Salariらの74研究・3,000万人超を統合したメタ分析では、世界全体のASD有病率は0.6%(95%CI 0.4〜1%)と報告されています。興味深いのは地域差が顕著なことで、アジア0.4%、米州1%、欧州0.5%、オーストラリア1.7%と大きなばらつきがあります [15]。
弘前大学の3.22%は、全数調査による包括的な評価のため世界平均より高い値ですが、これは「日本にASDが多い」のではなく、徹底的に調べれば、それだけ多くの子どもが特性を持っていることを示唆しています。
ADHDについては、世界ADHD連盟のコンセンサスステートメントが、小児における有病率を約5〜7%とまとめています [11]。日本の小児科臨床でもADHDは最も頻度の高い神経発達症の一つとして認識されています。
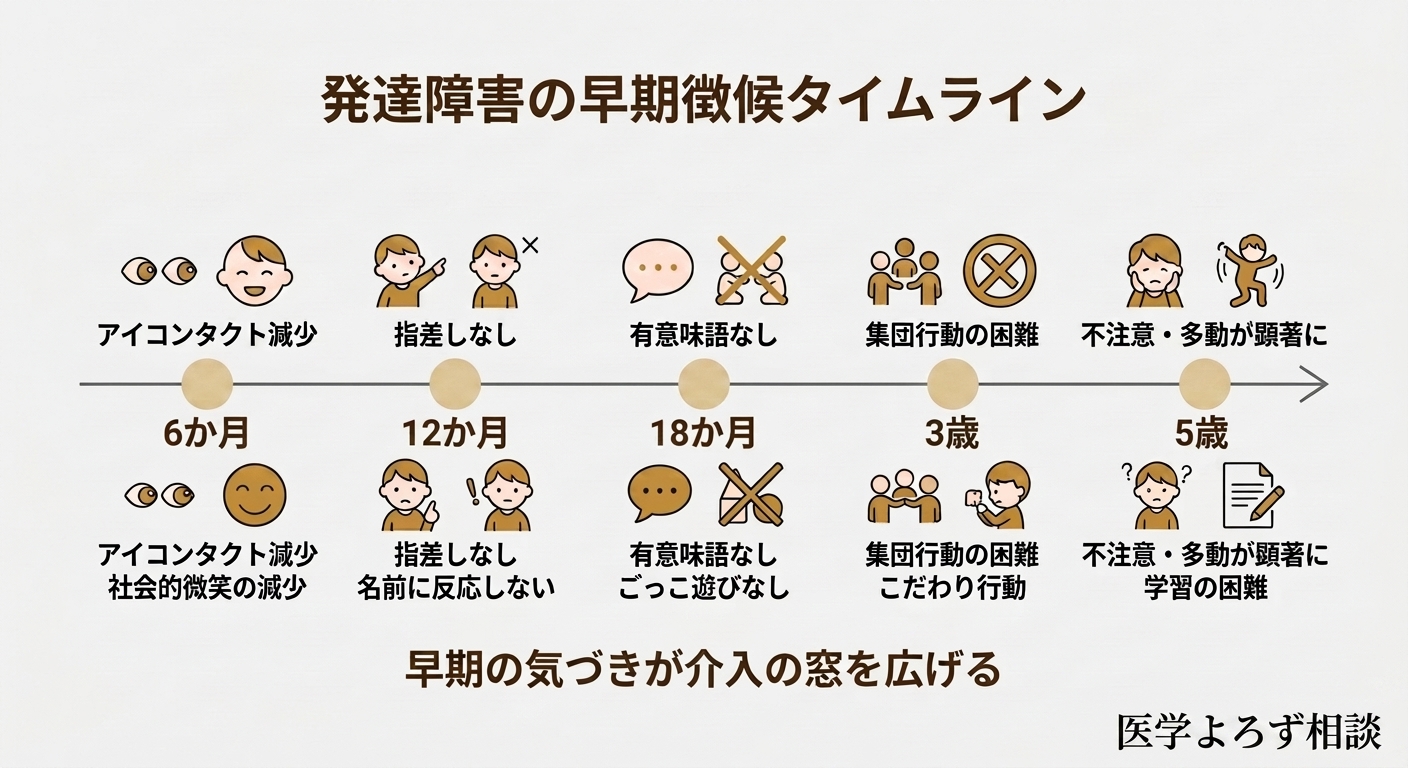
3. 早期発見のサイン——18か月未満から見える徴候
6か月から始まる「気づき」の窓
「発達障害は3歳くらいにならないとわからない」——これは、いまではもう正しくありません。
Tanner & Dounaviによる系統的文献レビューは、前向き研究のみを対象として、18か月未満で出現するASDの早期行動症状を包括的にまとめました [6]。その結果、以下のような徴候が生後6か月頃から観察可能であることが明らかになっています:
6〜12か月:
- 社会的微笑の減少: 他者の笑顔に対する反応的微笑が少ない
- アイコンタクトの減少: 人の目を見る頻度が低い、または持続が短い
- 名前への反応の弱さ: 名前を呼ばれても振り向かない
- 模倣行動の乏しさ: 「バイバイ」「パチパチ」の模倣が出にくい
12〜18か月:
- 共同注意の欠如: 指差しをしない、大人が指差した方向を見ない
- 言語発達の遅れ: 有意味語が出ない
- 運動発達のわずかな遅れ: 微細運動・粗大運動の発達がやや遅い
- 反復的な物の使い方: おもちゃを本来の遊び方で使わず、並べる・回すなどの反復行動
「赤信号」と「黄信号」の違い
ただし、ここで非常に重要なことをお伝えしなければなりません。
これらの徴候が1つ見られたからといって、発達障害を意味するわけではありません。
子どもの発達には大きな個人差があります。1歳半まで言葉が出なくても、2歳で爆発的に話し始める子もいます。人見知りが強い時期は誰にでもあります。
臨床的に重要なのは、複数の徴候が重なっていること、そして月齢が進んでも改善しないことです。
一つ一つの「黄信号」は、多くの場合、個性の範囲です。しかし、黄信号が3つ、4つと重なったとき——それは専門家に相談する価値のある「赤信号」になります。
次のセクションでは、この「赤信号」を体系的にスクリーニングするツールについてお話しします。
4. スクリーニングの科学——M-CHAT、ADOS-2の精度
M-CHAT-R/F: 1歳半健診の「見える化」ツール
日本の1歳半健診・3歳健診は、世界的に見ても先進的な母子保健システムです。しかし、限られた時間の中で発達障害を見落とさずに発見するのは容易ではありません。
そこで活用されるのが、構造化されたスクリーニングツールです。その中で最もエビデンスが蓄積されているのが、M-CHAT-R/F(Modified Checklist for Autism in Toddlers, Revised with Follow-Up、乳幼児自閉症チェックリスト修正版フォローアップ付き)です。
Wieckowski らによる50研究・51サンプルを統合したメタ分析の結果は以下の通りです [3]:
- プール感度: 0.83(95%CI 0.77〜0.88)
- プール特異度: 0.94(95%CI 0.89〜0.97)
感度0.83とは、ASDのある子どもの83%を正しく「要精査」と判定できることを意味します。特異度0.94とは、ASDのない子どもの94%を正しく「問題なし」と判定できることを意味します。
さらに重要な知見として、Follow-up面接を実施した場合に精度が向上することが示されています。つまり、質問紙だけで判断するのではなく、陽性だった項目について保護者と面談で確認するプロセスが、スクリーニングの質を大きく高めるのです。
診断ツール: ADOS-2とCARSの精度
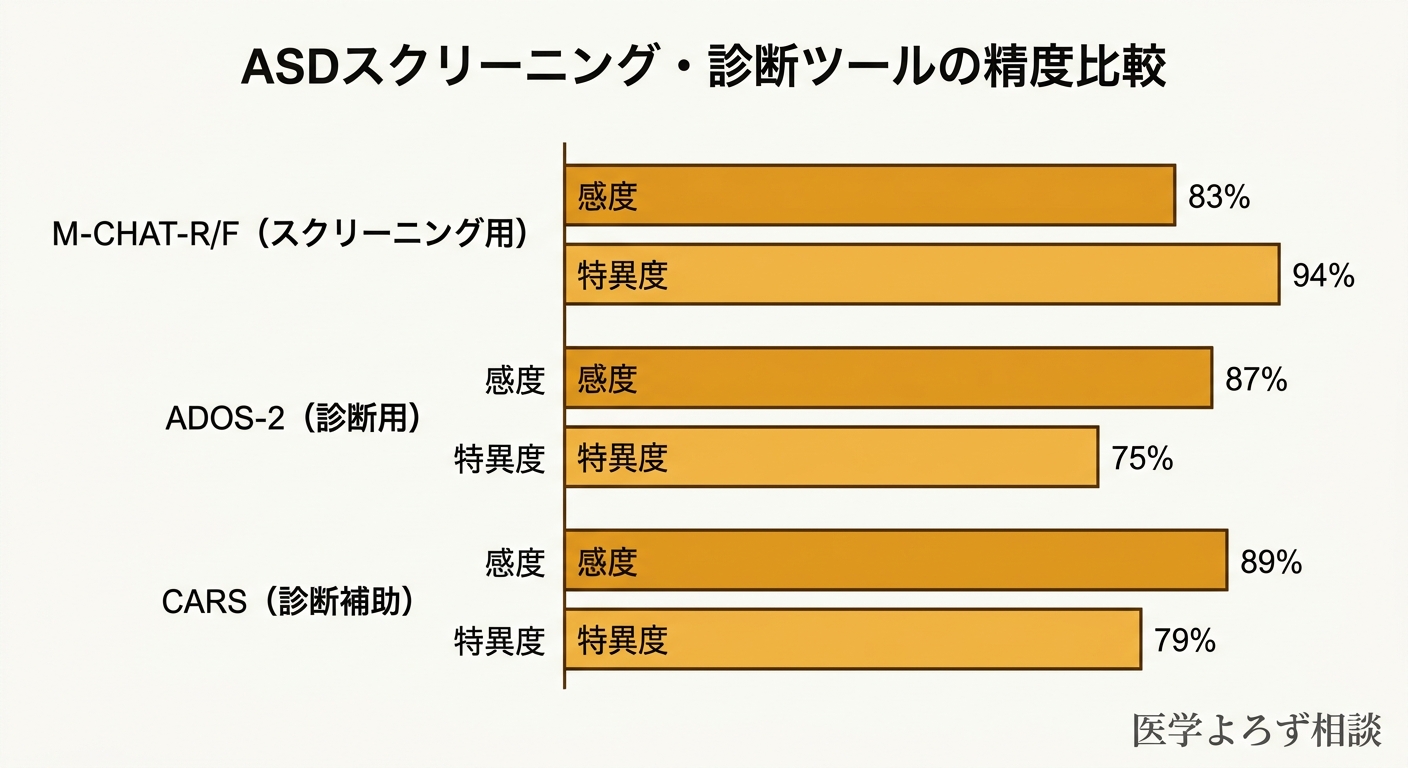
スクリーニングで「要精査」となった子どもは、次に診断的評価を受けます。Santos らのメタ分析は、主要な診断ツールの精度を比較しています [4]:
| ツール | 感度 | 特異度 | 特徴 |
|---|---|---|---|
| M-CHAT-R/F(スクリーニング用) | 78% | 98% | 保護者記入質問紙。1歳半〜3歳対象 |
| ADOS-2(診断用) | 87% | 75% | 構造化行動観察。訓練された専門家が実施 |
| CARS(診断補助) | 89% | 79% | 15項目の評価尺度。幅広い年齢に使用可能 |
ここで注目していただきたいのは、スクリーニングツールと診断ツールでは、求められる精度のバランスが異なることです。スクリーニングでは「見逃し」を減らすために感度を重視し、診断では「誤診」を減らすために特異度とのバランスを取ります。M-CHAT-R/Fの特異度98%は、健診で「要精査」と言われたお子さんの大多数が本当に注意が必要であることを意味しています。
Sanchez-Garcia らのベイズモデルによるメタ分析でも、Level 1スクリーニング(地域全体での一次検査)のプール感度は0.72(異質性除去後0.77)、特異度は0.98と報告されており、14〜36か月の乳幼児健診でのスクリーニングの妥当性が確認されています [7]。
5. ADHDの診断——「落ち着きがない」だけでは足りない
スクリーニングの限界
ADHDのスクリーニングは、ASDよりもさらに難しい問題を抱えています。
Mulraney らの75研究・41ツールを統合したメタ分析は、ADHDスクリーニングツールの現状を冷静に示しました [5]:
- DSM-IV症状スケールのプールAUC: 0.82(95%CI 0.78〜0.86)
- 報告者や対象集団によって精度が大きく変動(0.60〜0.95の幅)
- 単一ツール・単一報告者では、感度・特異度ともに0.8基準を達成できない
AUC(Area Under the Curve、曲線下面積)0.82は「まずまず」の精度ですが、ここで問題なのは変動の大きさです。保護者が評価するのか、教師が評価するのかで結果が大きく異なり、臨床サンプル(受診した子ども)と地域サンプル(一般の子ども)でも精度が変わります。
この研究が示す最も重要なメッセージは、ADHDの診断は単一の質問紙で済むものではなく、複数の情報源(保護者・教師・本人)からの多面的な評価が不可欠であるということです。
AAP(米国小児科学会)ガイドラインの推奨
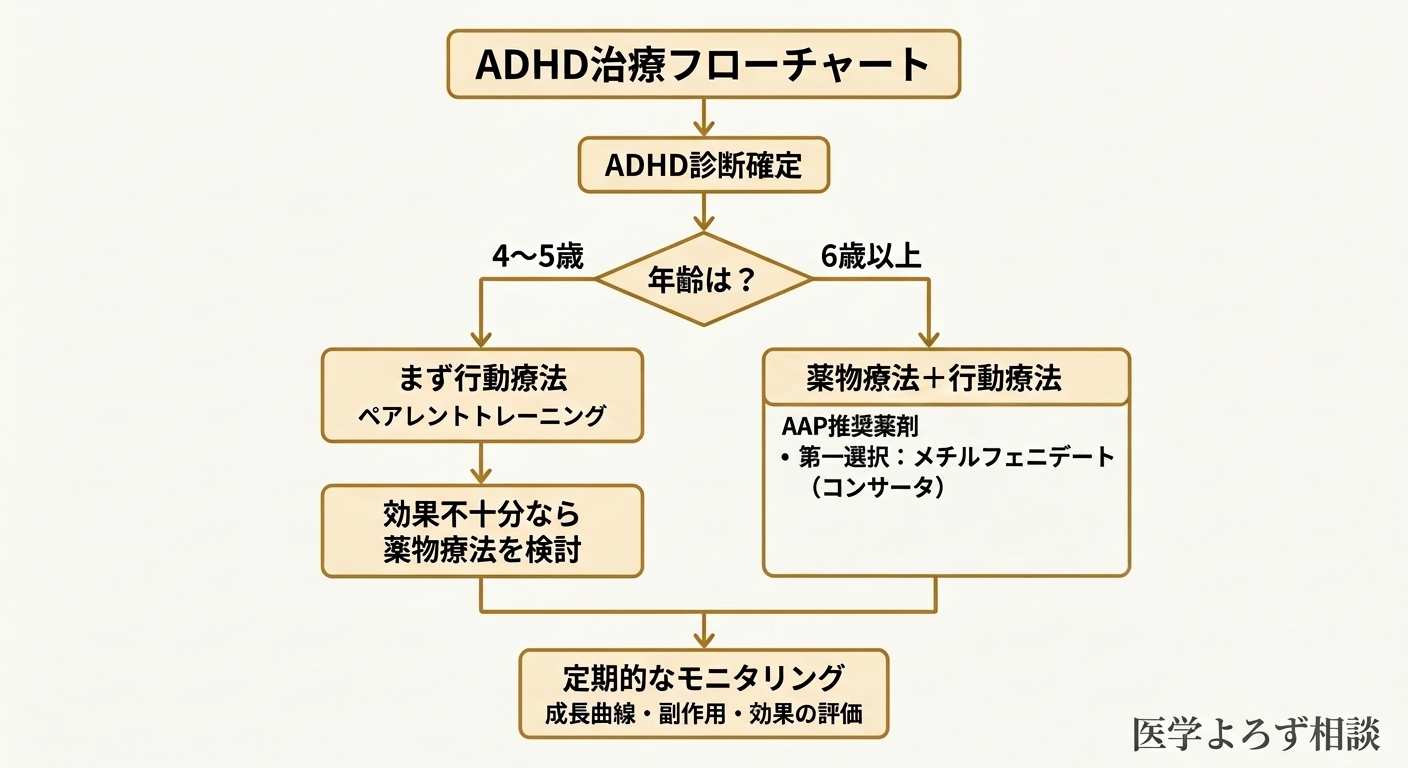
AAP(American Academy of Pediatrics、米国小児科学会)は2019年に改訂した臨床実践ガイドラインで、ADHDの診断と治療に関する明確な推奨を示しています [12]:
診断の要件:
- DSM-5の診断基準に基づく評価
- 2つ以上の場面(家庭と学校など)で症状が確認されること
- 機能的な障害(学業・社会生活・家庭生活への影響)があること
- 併存症(不安症、気分障害、学習障害など)の評価を必ず行うこと
年齢別の治療推奨:
- 4〜5歳: まず行動療法(ペアレントトレーニング)。薬物療法は行動療法が不十分な場合に限り考慮
- 6歳以上: FDA(米国食品医薬品局)承認薬による薬物療法+行動療法の併用
6. 治療と支援——行動療法・薬物療法・運動の三本柱
ASD: NDBIが最もロバストなエビデンス
「ASDの治療法」と聞くと、特別な訓練や高額なプログラムを想像するかもしれません。しかし、最もエビデンスが確立されている介入は、実は子どもの自然な遊びや日常生活の中で行う発達支援です。
Project AIM(Autism Intervention Meta-analysis)の2023年更新版は、252の研究・13,304名の8歳未満のASD児を対象に、あらゆる介入の効果を統合評価した、この分野で最も包括的なメタ分析です [8]。
その結果、RCT(ランダム化比較試験)に限定した解析で有意な効果を示したのは、NDBI(Naturalistic Developmental Behavioral Intervention、自然主義的発達行動介入)でした:
- 社会的コミュニケーション: 効果量 g = 0.35(p < 0.001)
- ASD特性の改善: 効果量 g = 0.38(p = 0.002)
さらに注目すべきことに、検出バイアスのリスクがある研究を除外した厳格な解析でも、NDBIのASD特性に対する効果(g = 0.30, p = 0.03)は唯一有意のまま残りました。
NDBIとは具体的に何をするのでしょうか。代表的なプログラムには、ESDM(Early Start Denver Model)やPRT(Pivotal Response Treatment)などがありますが、共通する原則は:
- 子どもの興味・動機を活用する: 大人が決めた課題を繰り返すのではなく、子どもが自ら興味を持ったものを手がかりに
- 自然な環境で行う: 療育室だけでなく、家庭・保育園の日常場面で
- 保護者がコーチングを受ける: セラピストだけが関わるのではなく、保護者が日常的にテクニックを使えるようになる
- 発達の順序に沿って目標を設定する: 子どもの現在の発達段階から一歩先を目指す
ただし、このメタ分析は同時に、多くの介入研究で有害事象の監視が不十分であることも指摘しています。介入が「害にならない」ことを証明するデータは、まだ十分には集まっていません。
ADHD薬物療法: メチルフェニデートが第一選択
ADHDの薬物療法については、Cortese らのネットワークメタ分析(NMA)が、133のRCT・18,199名のデータを統合した画期的な研究です [9]:
小児・青年(<18歳):
- 第一選択: メチルフェニデート(臨床医評価 SMD = -0.78)
- SMD(Standardized Mean Difference、標準化平均差)-0.78は、プラセボと比較して中〜大程度の効果を意味します
成人:
- 第一選択: アンフェタミン系(SMD = -0.79)
- ただし忍容性(飲み続けやすさ)はアンフェタミンがプラセボに劣る(OR 2.30)
日本ではアンフェタミン系は使用できないため、成人ADHDの治療選択肢は異なります(後述の日本の実用情報を参照)。
2025年に発表されたOstinelli らの最新NMAは、成人ADHDに対する薬物・心理・神経刺激介入を包括的に比較しました [10]:
- 精神刺激薬: 自己評価 SMD = -0.39、臨床医評価 SMD = -0.61
- アトモキセチン: 自己評価 SMD = -0.38、臨床医評価 SMD = -0.51
- CBT(認知行動療法)・マインドフルネス: 臨床医評価のみ有効(自己評価では有意差なし)
この結果が示す臨床的に重要なポイントは、薬物療法と心理療法では「誰が効果を感じるか」が異なることです。薬は本人も医師も効果を実感しやすいが、CBTは医師から見ると改善しているのに本人の実感が伴いにくい——という構図です。
運動: 実行機能を改善する非薬物アプローチ
「薬を飲ませるのは抵抗がある」という保護者の声は、臨床で非常に多く聞かれます。ここで注目していただきたいのが、運動がADHDの症状改善に有効であるというエビデンスです。
Singh らの2025年アンブレラレビューは、133のシステマティックレビュー(2,724のRCTを含む、258,279名)を統合した「メタ分析のメタ分析」です [14]:
- 一般認知機能: SMD = 0.42(改善)
- 記憶: SMD = 0.26(改善)
- 実行機能: SMD = 0.24(改善)
- ADHD群は実行機能の改善が他の集団より大きい
- 低〜中強度の運動でも有効
- Exergame(運動×ゲームを組み合わせたもの)が認知・記憶に最大の効果
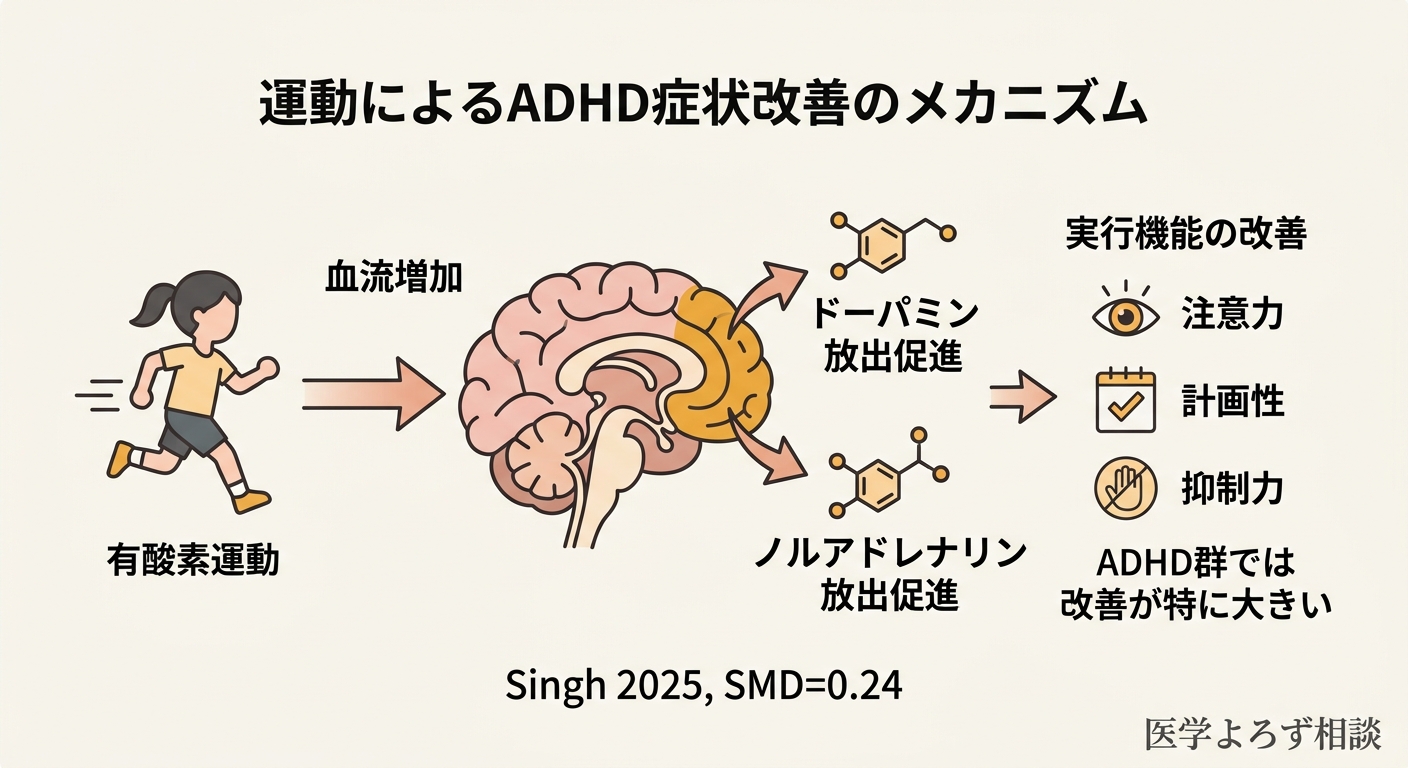
ここで重要なのは、運動は薬の「代わり」ではなく、薬物療法や行動療法と組み合わせる「もう一つの柱」であることです。しかし、特に4〜5歳の行動療法中心のフェーズや、薬物療法に踏み切る前の段階では、構造化された運動プログラムは保護者が家庭で実践できる有効な選択肢です。
具体的には:
- 毎日30分以上の中等度の有酸素運動(走る、泳ぐ、自転車をこぐ)
- できればチームスポーツより個人の達成感が得られるもの(水泳、武道、体操など)
- Exergameも選択肢(Switch「リングフィットアドベンチャー」等)
7. 薬の安全性——メチルフェニデートと成長への影響
保護者が最も心配すること
ADHD治療薬の有効性を示すエビデンスは確固たるものです。しかし保護者から最も多い質問は、「薬の効果」ではなく「薬の安全性」です。
「成長に影響しませんか?」「背が伸びなくなりませんか?」
Carucci らのメタ分析は、この疑問に直接答えています。18研究・4,868名の小児・青年を対象に、6か月以上のメチルフェニデート投与が成長に与える影響を統合評価しました [13]:
- 身長Zスコアの低下: SMD = 0.27(p < 0.0001)——統計的に有意
- 体重Zスコアの低下: SMD = 0.33(p < 0.0001)——統計的に有意
- 体重は投与開始後12か月以内に、身長は24〜30か月以内に最も顕著
これらの数字をどう解釈すべきでしょうか。
まず、SMD 0.27〜0.33は「小さい効果量」の範囲です(一般にSMD 0.2が「小」、0.5が「中」、0.8が「大」とされます)。臨床的には、数cm程度の身長差、数kg程度の体重差にとどまる可能性が高いということです。
しかし、「統計的に有意で、かつ一貫した影響がある」ことは事実です。このため、以下の対応が推奨されます:
- 定期的な成長曲線のモニタリング: 3〜6か月ごとに身長・体重を成長曲線にプロットする
- 薬剤休日(ドラッグホリデー)の検討: 長期休暇中に服薬を中断し、成長のキャッチアップを図る方法。ただしエビデンスは限定的
- 食欲低下への対策: メチルフェニデートの食欲抑制作用が体重減少の主因。薬が切れた夕方〜夜に栄養密度の高い食事をとるなどの工夫
「薬で成長が止まる」は誤りですが、「影響がゼロ」も正確ではありません。 効果(症状改善による学業・社会生活の向上)とリスク(わずかな成長への影響)を、主治医と一緒に定期的に天秤にかけながら治療を続けることが大切です。
8. 日本で使える薬と支援制度
ADHD治療薬: 日本で処方可能な4剤
日本でADHDに対して保険適用のある薬剤は以下の4種類です:
1. メチルフェニデート徐放剤(商品名: コンサータ)
- 中枢神経刺激薬。ドーパミン・ノルアドレナリンの再取り込みを阻害
- 登録医のみ処方可能(ADHD適正流通管理システムに登録した医師のみ)
- 流通管理委員会制度により厳格に管理
- 6歳以上が適応
2. アトモキセチン(商品名: ストラテラ)
- 非刺激薬。ノルアドレナリン再取り込み阻害薬
- 流通管理なし。一般の小児科・精神科で処方可能
- 効果発現に4〜8週間かかる(刺激薬より遅い)
- 6歳以上が適応
3. グアンファシン徐放剤(商品名: インチュニブ)
- 選択的α2Aアドレナリン受容体作動薬
- 多動・衝動性への効果が特に期待される
- 6歳以上が適応
4. リスデキサンフェタミン(商品名: ビバンセ)
- 2019年に承認されたプロドラッグ型の中枢神経刺激薬
- コンサータと同様の流通管理制度あり
- 6歳以上が適応
支援制度の全体像
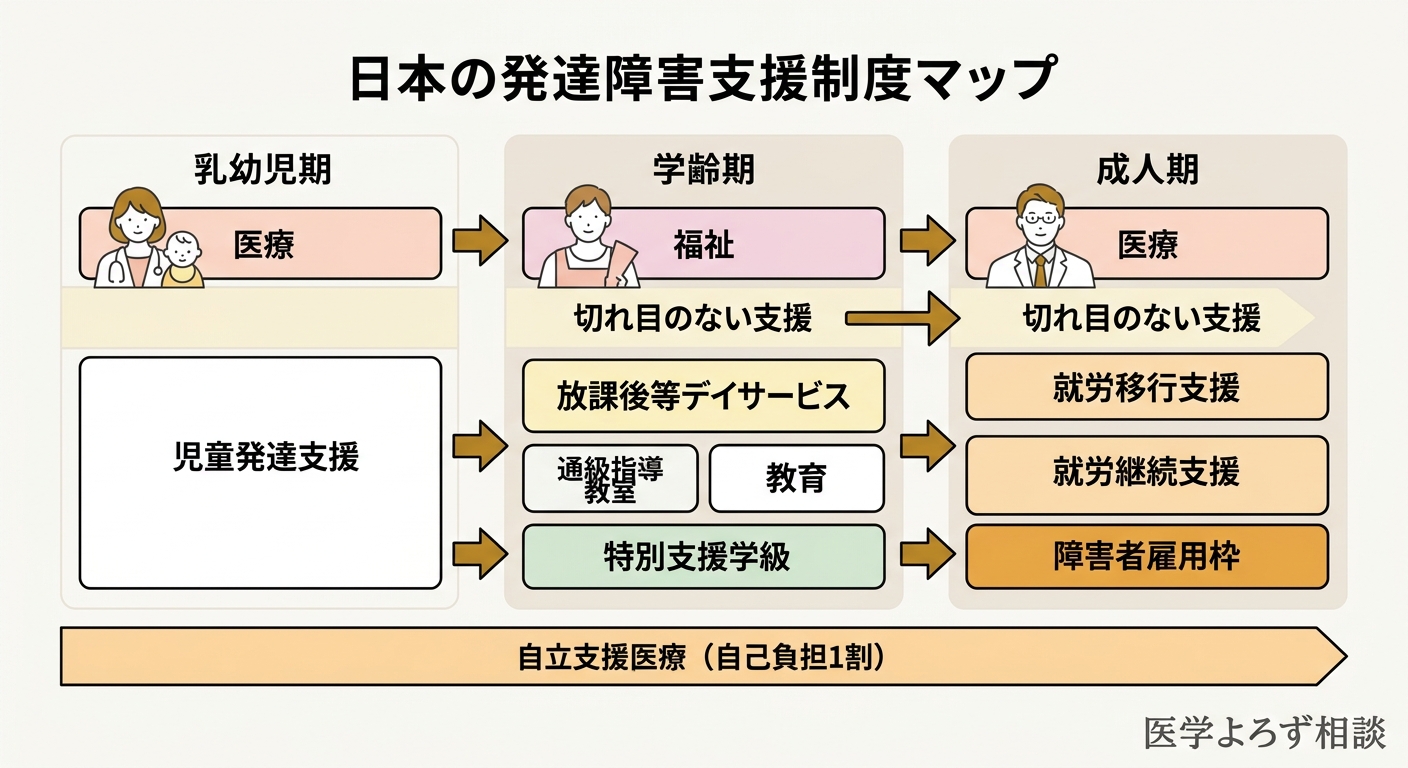
発達障害の支援は「医療」だけでは完結しません。日本には、医療・福祉・教育にまたがる支援制度があります:
医療費の軽減:
- 自立支援医療(精神通院医療): 発達障害の通院治療費が自己負担1割に軽減される制度。市区町村の窓口で申請
- 通常の3割負担が1割になるため、長期的な薬物療法・通院の経済的負担を大きく軽減
療育・発達支援:
- 児童発達支援(未就学児対象): 発達に心配のある子どもが通う療育施設。個別・グループプログラム
- 放課後等デイサービス(就学児対象): 放課後や長期休暇中の発達支援・居場所
- いずれも受給者証の取得で利用可能(医師の意見書が必要)
教育:
- 通級指導教室: 通常学級に在籍しながら、週に数時間だけ別室で個別指導を受ける
- 特別支援学級: より手厚い支援が必要な場合に、少人数のクラスで学ぶ
- 特別支援学校: 知的障害を併存する場合などに選択肢となる
- 合理的配慮: 2016年の障害者差別解消法により、通常学級でもテスト時間の延長・座席配置の工夫などの配慮を求めることが可能
就労支援(成人期):
- 就労移行支援: 一般企業への就職を目指すトレーニング
- 就労継続支援(A型・B型): 福祉的就労
- 障害者雇用枠: 手帳取得により利用可能
9. Known & Unknown——わかっていること、まだわからないこと
エビデンスに基づく医療で最も誠実な姿勢は、「わかっていること」と「まだわからないこと」の両方を伝えることです。
わかっていること(エビデンスが確立)
- ASDの有病率は全世界で約127人に1人(GBD 2021)。日本の全数調査では5歳児の3.22%
- 6〜18か月に早期徴候が出現する(社会的微笑、アイコンタクト、共同注意の減少)
- M-CHAT-R/Fは感度0.83・特異度0.94でLevel 1スクリーニングに有用
- NDBIは幼児期ASDへの介入として最もロバストなエビデンスを持つ(g = 0.30〜0.38)
- メチルフェニデートは小児ADHDの第一選択薬(SMD = -0.78)
- メチルフェニデートは身長・体重にわずかだが有意な影響がある(SMD 0.27〜0.33)
- 運動はADHD児の実行機能を改善する(SMD = 0.24、他集団より大きな効果)
- ADHDスクリーニングは単一ツール・単一報告者では不十分(AUC 0.82だが変動が大きい)
まだわからないこと(研究が進行中)
- ASD/ADHDの原因の全容: 遺伝的要因が大きいことは確立しているが、数百の遺伝子変異と環境因子の複雑な相互作用の全貌は未解明
- 早期介入の「最適な開始時期・期間・強度」: NDBIの有効性は示されているが、「何歳から、週何時間、何か月続ければ最大の効果が得られるか」の最適解はまだ見えていない
- 薬物療法の超長期的影響: 10年以上の追跡データは限られている
- 成人期のASD支援のエビデンス: 小児期の研究と比べて圧倒的に少ない
- 女性のASD/ADHD: 女性は症状の「マスキング(社会的カモフラージュ)」により見逃されやすく、診断の遅れにつながっている可能性。研究が急速に進んでいる分野
まとめ:「早く気づく」が「早く助ける」に変わるために
この記事を最後まで読んでくださった方は、きっと「うちの子のことが心配」あるいは「知人のお子さんのことが気になる」という思いを抱えておられるのではないでしょうか。
最後にお伝えしたいことは、3つだけです。
第一に、発達障害は「問題」ではなく「特性」です。 ASDの子どもが持つ集中力や細部への注意、ADHDの子どもが持つ発想力や行動力は、適切な環境さえあれば大きな強みになります。「障害」という名前に惑わされないでください。
第二に、「様子を見ましょう」は必ずしも最善の選択ではありません。 6か月から18か月の間に早期徴候は現れ始め、M-CHAT-R/Fは高い精度でスクリーニングが可能です。NDBIによる早期介入のエビデンスは、「早く気づいて、早く始める」ことの価値を明確に示しています。
第三に、一人で抱え込まないでください。 日本には、児童発達支援、放課後等デイサービス、通級指導、自立支援医療など、切れ目のない支援制度があります。まずはかかりつけの小児科医に相談すること、あるいは市区町村の発達相談窓口に電話すること——それが最初の一歩です。
「うちの子、ちょっと変わってるかも」と感じた直感は、案外正しいことがあります。その直感を、恐れではなく、行動に変えてください。
