はじめに——「かゆくて眠れない」がもたらす見えない負荷
夜中に何度も目を覚まし、無意識に掻きむしる我が子を見て、胸が締めつけられた経験はありませんか。
アトピー性皮膚炎(AD: Atopic Dermatitis=慢性的にかゆみと湿疹を繰り返す皮膚の病気)は、子どもの約10人に1人が経験する最も身近な慢性疾患のひとつです。310の研究・2,550万人を対象としたメタ解析では、小児・思春期の有病率は11.1%(95%信頼区間 9.4〜13.1%)と報告されています [3]。世界全体では2021年時点で1億2,900万人がアトピー性皮膚炎と診断されており、2050年には1億4,800万人に達すると予測されています [1]。
しかし、この数字だけでは伝わらないものがあります。それは「生活の質(QoL)への打撃」です。アトピー性皮膚炎の子どもとその家族は、睡眠障害、心理的ストレス、社会的孤立を経験しやすく、QoLの低下は疾患の重症度と密接に相関します [16]。かゆみで眠れない子どもは、日中の集中力が落ち、学校生活にも影響が出る。親は夜間の看護で慢性的な睡眠不足に陥り、仕事にも支障をきたす——アトピー性皮膚炎は「皮膚の病気」であると同時に、家族全体を巻き込む慢性疾患なのです。
ここで朗報があります。この10年で、アトピー性皮膚炎の治療は劇的に進化しました。従来のステロイド外用薬に加え、生物学的製剤(デュピルマブ)は生後6か月の乳児にまで適応が拡大され、JAK阻害薬(アブロシチニブ)は12歳以上の思春期患者に飲み薬という新たな選択肢をもたらしています。さらに、「治ってから塗る」ではなく「治った後も塗り続ける」プロアクティブ療法が、再燃を約50%減少させるエビデンスも確立しました [9]。
この記事では、「なぜアトピーになるのか」という分子レベルのメカニズムから、「今日から家庭でできること」「いつ専門医を受診すべきか」まで——最新のエビデンスを紐解きます。
アトピー性皮膚炎とは何か——「かゆみの悪循環」を科学する
皮膚バリアの破綻が全ての始まり
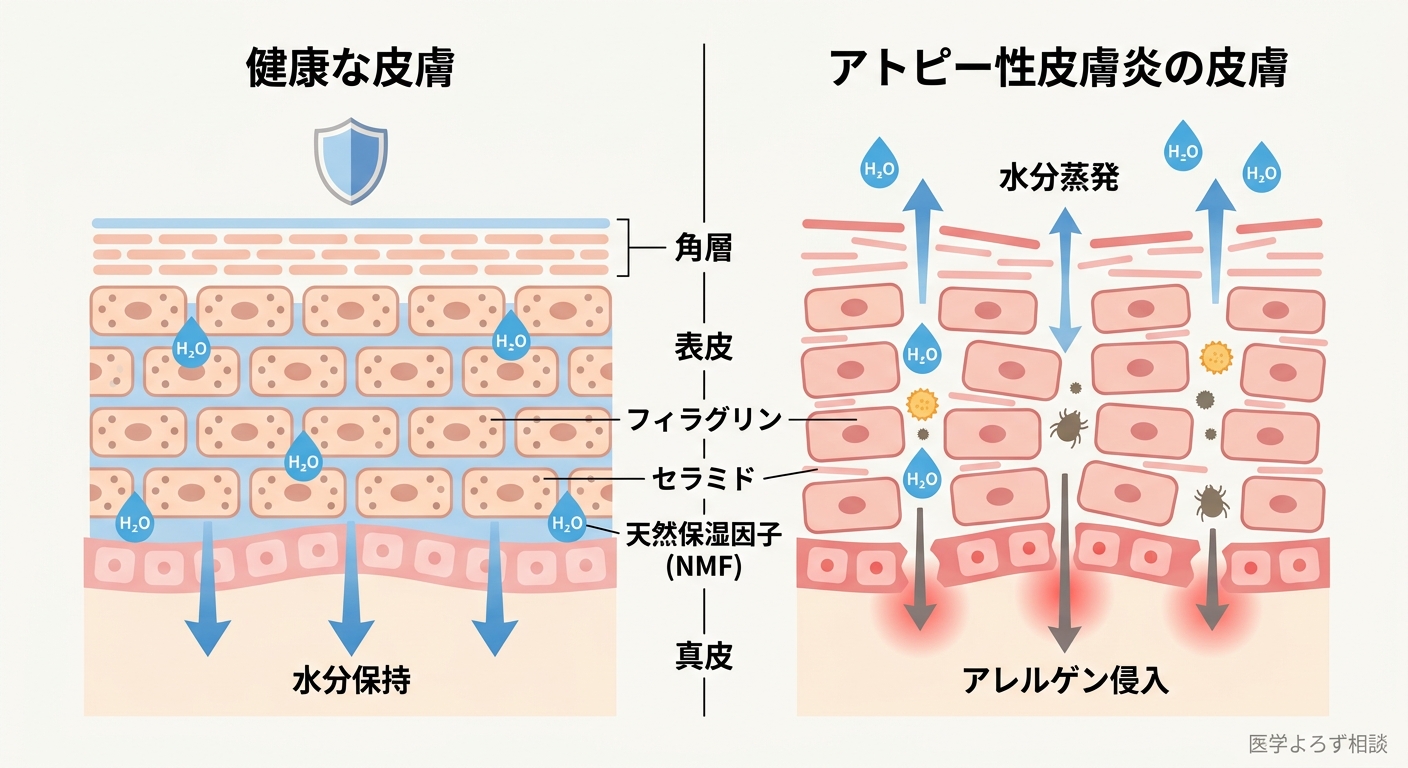
アトピー性皮膚炎の病態を理解する鍵は、皮膚バリアの破綻です。
健康な皮膚の最外層(角層)は、レンガとモルタルの壁に例えられます。角質細胞(レンガ)の間を、セラミド・コレステロール・脂肪酸(モルタル)が埋めて、水分の蒸発を防ぎ、外部からの異物侵入を阻止しています。
このバリアを内側から支える重要なタンパク質がフィラグリン(Filaggrin)です。フィラグリンは角質細胞の中で「天然保湿因子(NMF)」の原料となり、皮膚のうるおいと弱酸性を維持します。ところが、フィラグリン遺伝子(FLG)に変異があると、この保湿因子の産生が低下し、バリア機能が根本から脆弱になります [5]。
FLG変異は、アトピー性皮膚炎の最も強力な遺伝的リスク因子です。 ヨーロッパ系集団の約10%がFLG変異を持ち、変異保有者はアトピー性皮膚炎の発症リスクが約3倍に上昇します。日本人を含むアジア系集団でも異なる変異(3321delA等)が同定されており、人種を超えてフィラグリンが皮膚バリアの要であることが示されています [5]。
免疫の暴走——Th2優位の炎症
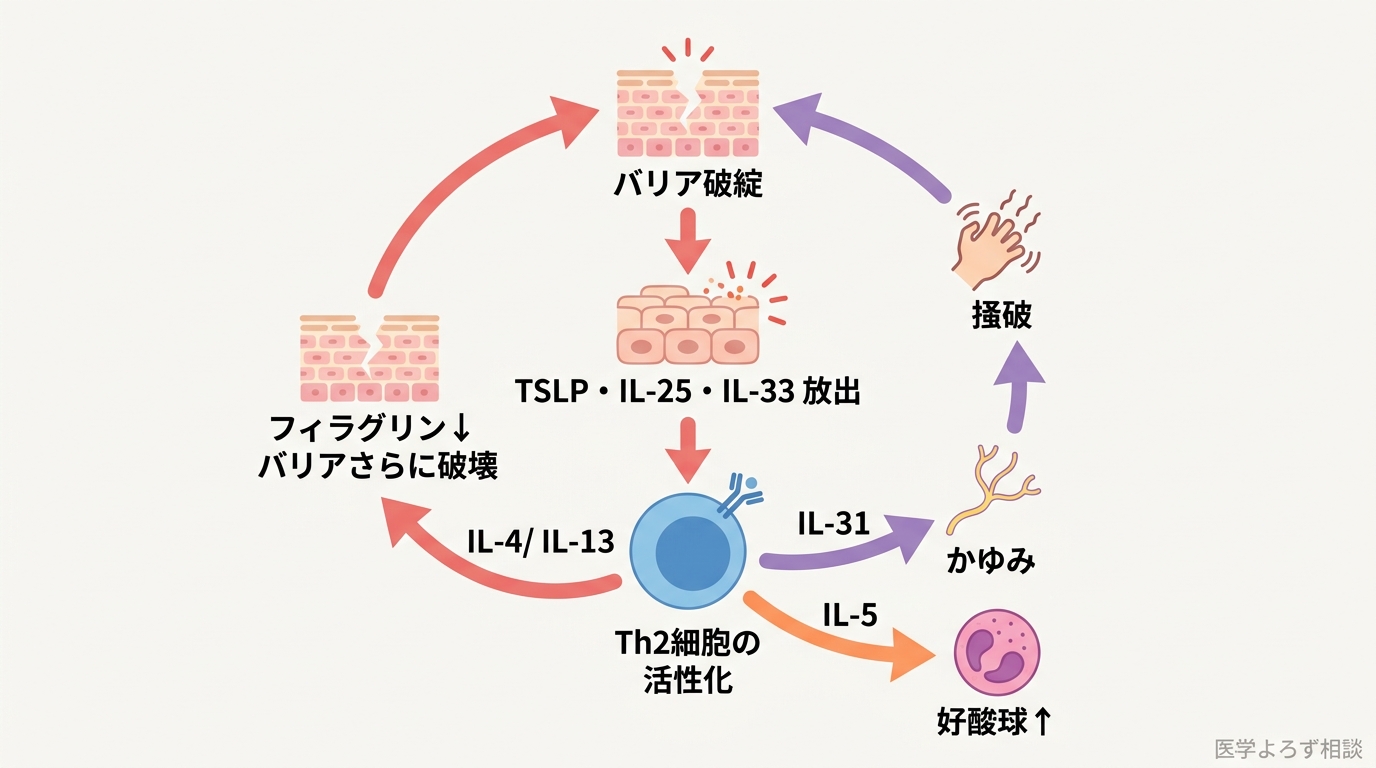
バリアが崩れた皮膚からは、ダニ・花粉・細菌などの外来抗原が容易に侵入します。すると、表皮のケラチノサイト(角化細胞)がアラーム物質——TSLP(胸腺間質性リンパ球新生因子)、IL-25、IL-33——を放出します。これらのサイトカイン(免疫伝達物質)は、免疫系をTh2(2型ヘルパーT細胞)優位の方向に傾けます [5]。
Th2細胞が産生する主要なサイトカインとその作用は以下の通りです:
| サイトカイン | 主な作用 |
|---|---|
| IL-4(インターロイキン4) | IgE抗体の産生を促進。B細胞のクラススイッチを誘導 |
| IL-13(インターロイキン13) | バリアタンパク(フィラグリン等)の発現をさらに抑制。粘液産生亢進 |
| IL-31(インターロイキン31) | 直接的に神経を刺激してかゆみを引き起こす。「かゆみサイトカイン」 |
| IL-5(インターロイキン5) | 好酸球の活性化・遊走を促進 |
ここで注目すべきは、IL-4とIL-13がフィラグリンの発現をさらに低下させる点です。つまり、炎症がバリアをさらに壊し、壊れたバリアがさらに炎症を呼ぶ——「バリア破綻 → 免疫暴走 → バリアのさらなる破壊」という悪循環が完成します。
黄色ブドウ球菌——「悪循環に油を注ぐ常在菌」
アトピー性皮膚炎の皮膚では、もうひとつの異変が起きています。黄色ブドウ球菌(Staphylococcus aureus)の異常増殖です。
健康な皮膚における黄色ブドウ球菌の保有率はわずか約5%ですが、アトピー性皮膚炎の病変部では90%以上に定着しています [12]。この細菌は、スーパー抗原(超抗原)やプロテアーゼ(タンパク質分解酵素)を産生して免疫応答を過剰に刺激し、バリアタンパク質をさらに分解します。
興味深いことに、アトピー性皮膚炎の皮膚では黄色ブドウ球菌が増殖する一方で、本来は黄色ブドウ球菌を抑制する善玉の常在菌(表皮ブドウ球菌など)が減少しています [13]。つまり、皮膚の「微生物バランス」が崩れている——これは腸内細菌叢の乱れ(ディスバイオシス)と同じ構造です。プロアクティブ療法で炎症を抑えると、この微生物バランスが回復するという報告もあり、「治療は菌のバランスも正す」という視点が重要になっています [13]。
アトピーマーチ——「皮膚から始まるアレルギーの連鎖」
アトピー性皮膚炎は、単独の疾患で終わらないことがあります。乳幼児期のアトピー性皮膚炎 → 食物アレルギー → 気管支喘息 → アレルギー性鼻炎と、年齢とともにアレルギー疾患が次々と発症していく現象を「アトピーマーチ(Atopic March)」と呼びます [6][7]。
なぜ皮膚の病気が、肺や鼻のアレルギーにつながるのでしょうか。
鍵を握るのは「経皮感作(けいひかんさ)」です。バリアが破綻したアトピーの皮膚から侵入したアレルゲンは、局所だけでなく全身のTh2免疫応答を誘導します。先ほど登場したTSLP、IL-25、IL-33は血流に乗って全身を巡り、気道粘膜や鼻粘膜のアレルギー感受性を高めてしまうのです [6][7]。
アトピー性皮膚炎を持つ子どもの60%以上が、将来的に喘息やアレルギー性鼻炎を発症するリスクがあるとされています [6]。
ここで注目すべきデータがあります。デュピルマブ(IL-4/IL-13を標的とする生物学的製剤)を投与された小児アトピー患者は、従来の免疫調節療法を受けた患者と比較して、3年間のアトピーマーチ進行率が20.09% vs 27.22%と有意に低く(ハザード比 0.68、95%信頼区間 0.55〜0.83、p<0.001)、特に喘息への進行はハザード比0.60と40%の低減が示されました [8]。
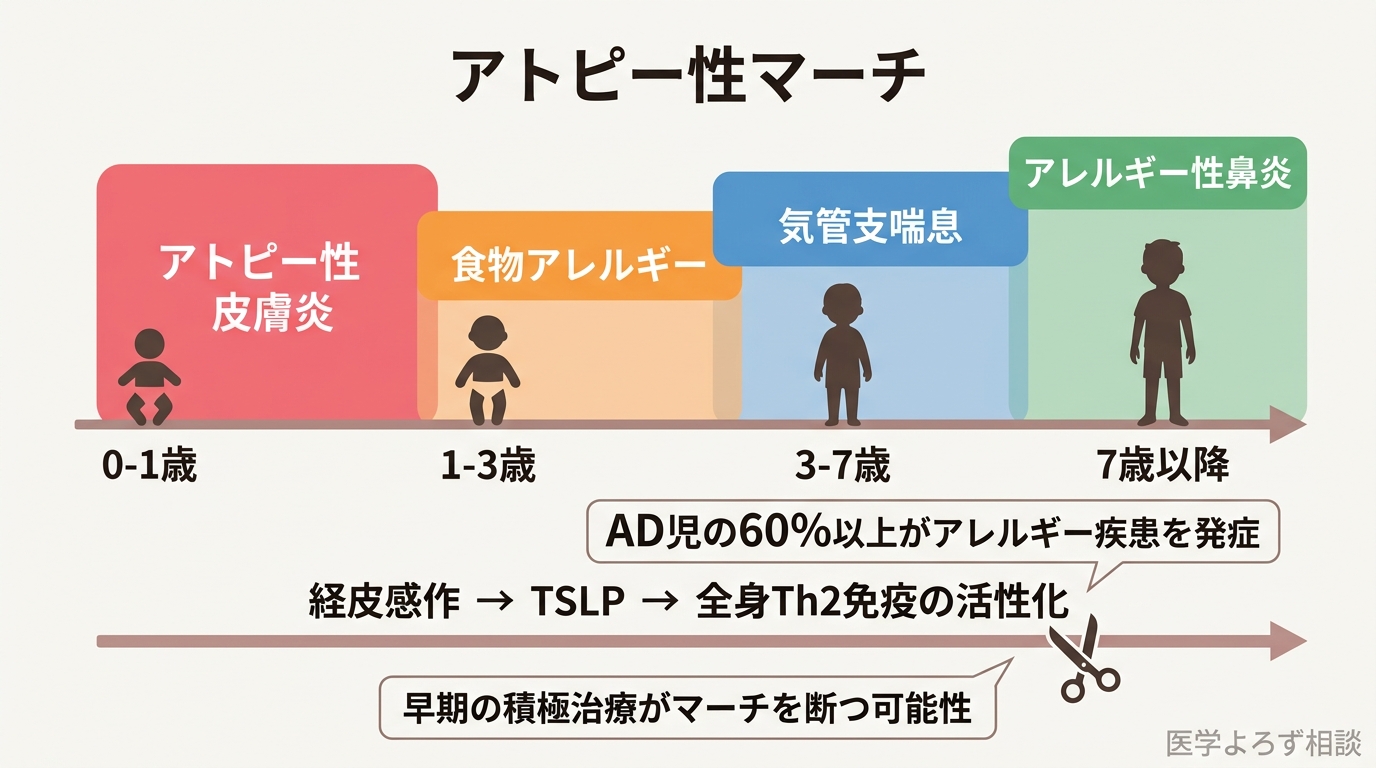
つまり、乳幼児期のアトピー性皮膚炎を早期に、積極的に治療することは、皮膚症状を改善するだけでなく、将来の喘息やアレルギー性鼻炎の予防にもつながる可能性があるのです。これは「アトピーを治す」動機として、非常に大きい。
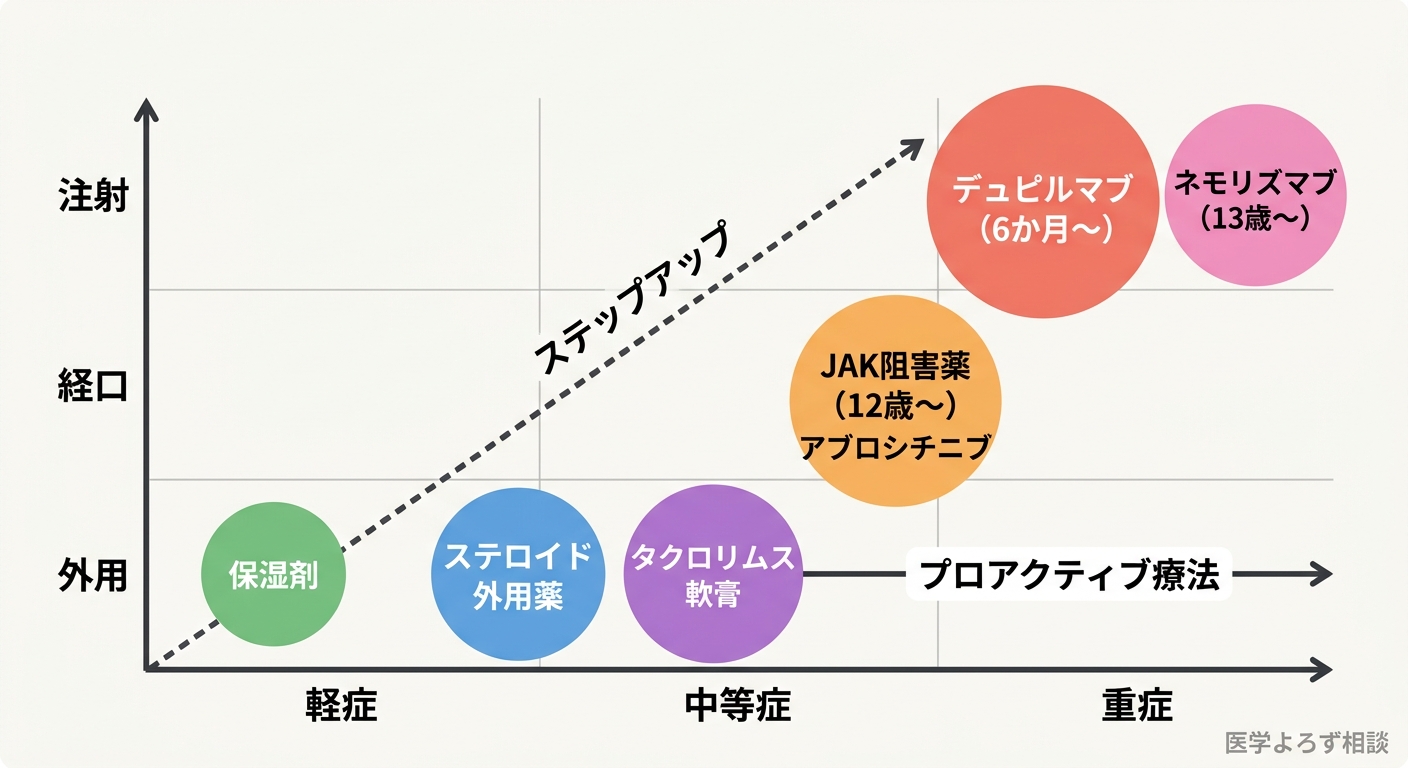
治療の基本——「3本柱」を理解する
アトピー性皮膚炎の治療は、大きく3つの柱で構成されます。
- スキンケア(保湿)——バリアの修復と維持
- 抗炎症外用薬——ステロイド外用薬(TCS)とタクロリムス軟膏(TCI)
- 悪化因子の除去——汗、ダニ、乾燥、ストレスなどの管理
この3つの柱は「どれか1つで十分」ではなく、全てを組み合わせることで効果を発揮します。
スキンケア——「塗るだけで治る」わけではないが、全ての土台
保湿剤の塗布は、アトピー性皮膚炎管理の最も基本的なステップです。バリア機能が低下した皮膚に保湿剤を塗ることで、水分蒸発を防ぎ、外部刺激からの防御を補強します。
ただし、ここで重要な注意点があります。
「生まれた直後から保湿剤を塗ればアトピーを予防できる」という仮説は、大規模試験で否定されました。
コクラン・レビュー(33のRCT、25,000人以上を統合分析した最も信頼度の高い系統的レビュー)では、新生児期からの保湿剤塗布はアトピー性皮膚炎の発症リスクを低下させず(リスク比 1.03、95%信頼区間 0.81〜1.31)、むしろ食物アレルギーのリスクを高める可能性すら示唆されました [10]。英国のBEEP試験(1,394人の高リスク乳児を対象としたRCT)でも、生後1年間の毎日の保湿は予防効果を示しませんでした [11]。
これは「保湿が無意味」という意味ではありません。 予防目的の「発症前からの保湿」は効果が証明されていませんが、発症後の保湿ケアは治療の土台として不可欠です。保湿はステロイド外用薬の効果を高め、使用量を減らし、再燃を遅らせる効果があります。
| 保湿剤のタイプ | 特徴 | 適する場面 |
|---|---|---|
| ワセリン(白色ワセリン) | 皮膚の上に油膜を作り水分蒸発を防ぐ。刺激が少ない | 乳児、びらん部周囲、他の保湿剤で刺激を感じる場合 |
| ヘパリン類似物質(ヒルドイド等) | 角層の水分保持力を高める。べたつきが少ない | 広範囲の保湿、日中の使用 |
| セラミド配合クリーム | バリアの「モルタル」成分を直接補充する | バリア機能低下が著しい部位 |
| 尿素配合クリーム | 角質を柔らかくし保湿する。ただし刺激性あり | 角化が強い部位。乳幼児の顔面には不向き |
塗り方のポイント:
- 量: 人差し指の先端から第一関節まで(1FTU=約0.5g)で、手のひら2枚分の面積をカバー
- タイミング: 入浴後5分以内が理想。皮膚に水分が残っている状態で塗る
- 頻度: 1日2回(朝・入浴後)が基本。乾燥がひどい場合は追加も可
ステロイド外用薬——「怖い薬」ではなく「正しく使う薬」
ステロイド外用薬(TCS: Topical Corticosteroids=皮膚の炎症を抑える塗り薬)は、アトピー性皮膚炎治療の中核です。コクラン・ネットワークメタ解析でも、ステロイド外用薬は最も広く検証され、高い有効性が確認されています [4]。
しかし、「ステロイドは怖い」「一度塗ったらやめられない」という不安を持つ保護者は少なくありません。この不安が「ステロイド忌避」となり、適切な治療の遅れにつながることが、日本の小児アトピー管理における最大の課題のひとつです。
科学が示す事実を整理しましょう:
- ステロイド外用薬は、皮膚の炎症を迅速かつ強力に抑えます
- 適切なランク(強さ)を適切な部位に適切な期間使用すれば、全身的な副作用はほとんどありません
- 問題が起きるのは「不適切に強いランクを長期間使い続けた場合」や「使うべきときに使わずに重症化させた場合」です
日本で使用されるステロイド外用薬のランク(5段階):
| ランク | 例 | 適する部位・状況 |
|---|---|---|
| I(最強) | デルモベート | 小児には原則使用しない |
| II(非常に強い) | アンテベート、マイザー | 体幹・四肢の重症病変(短期間) |
| III(強い) | リンデロンV、ボアラ | 体幹・四肢の中等症 |
| IV(普通) | ロコイド、キンダベート | 顔面・小児の体幹 |
| V(弱い) | プレドニゾロン | 顔面の軽症(効果不十分なことも) |
部位によるランク選択の原則: 顔面・頸部・陰部は皮膚が薄く吸収率が高いため、弱〜中等度のランクを使用。体幹・四肢は中〜強いランクを使用します。
プロアクティブ療法——「治った後も塗り続ける」科学
従来の治療はリアクティブ療法(再燃してから塗る)が主流でした。しかし、見た目は治ったように見えても、皮膚の深部では炎症がくすぶっている——これを「残存炎症(subclinical inflammation)」と呼びます。
プロアクティブ療法は、症状が改善した後も、以前湿疹があった部位に週2回程度ステロイド外用薬またはタクロリムス軟膏を塗り続ける方法です。
RCTを統合したシステマティックレビューでは、プロアクティブ療法はリアクティブ療法と比較して再燃リスクを有意に低減し、有害事象の増加はありませんでした [9]。特にステロイド外用薬(フルチカゾン)では再燃リスクが約54%低減(リスク比 0.46)、タクロリムス軟膏でも約22%低減(リスク比 0.78)と、いずれの薬剤でも有効です。
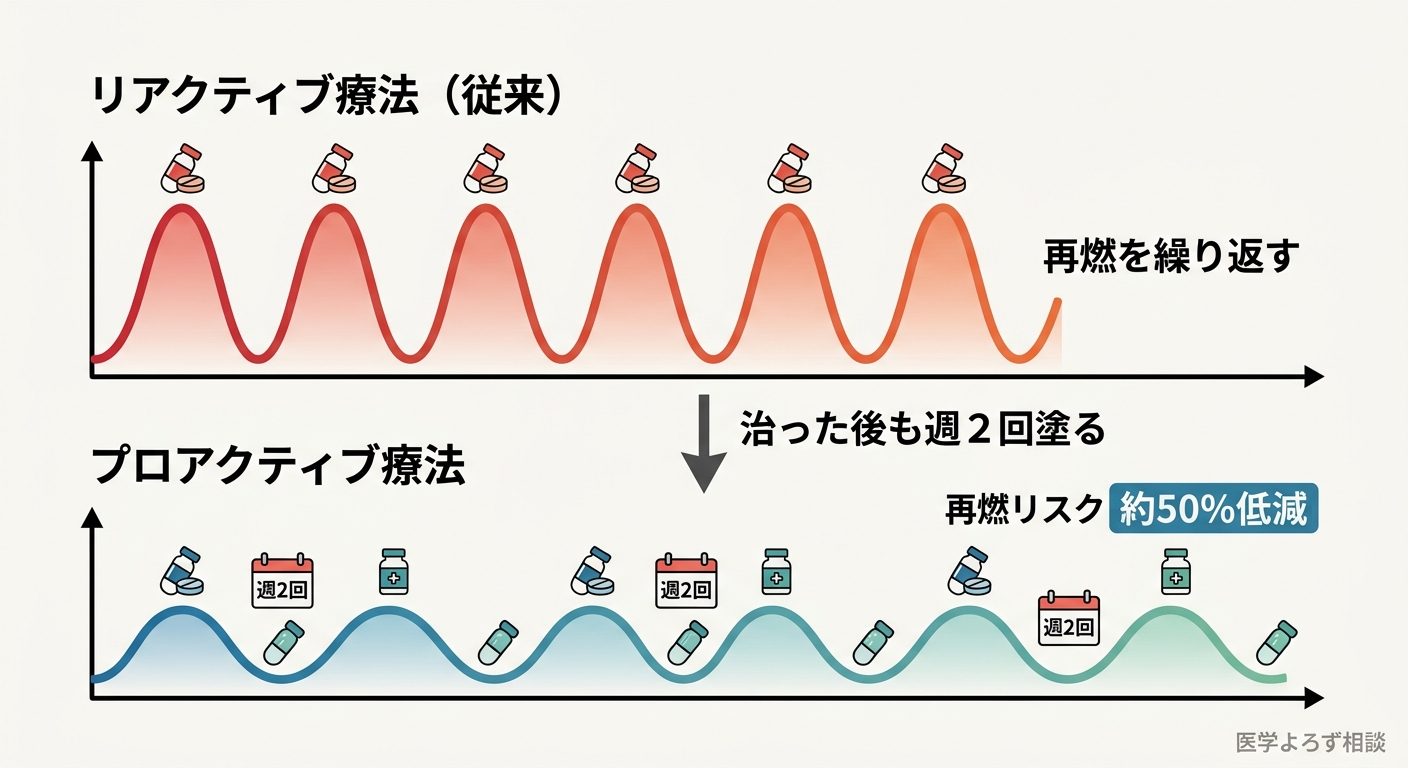
プロアクティブ療法の実践ステップ:
- 寛解導入(2〜4週間): まず十分な強さのステロイド外用薬で炎症を完全に抑える
- プロアクティブ維持: 症状が消えた後、以前の病変部に週2回(例: 月曜と木曜)ステロイドまたはタクロリムスを塗る
- 保湿は毎日継続: プロアクティブ薬を塗らない日も保湿は欠かさない
- 段階的な減量: 数か月〜半年、再燃がなければ、週1回 → 中止へと段階的に減らす
タクロリムス軟膏——ステロイドの代替と長期安全性
タクロリムス軟膏(プロトピック:TCI=Topical Calcineurin Inhibitor、カルシニューリン阻害外用薬)は、ステロイドとは異なるメカニズムで炎症を抑える外用薬です。T細胞のカルシニューリン経路を阻害し、IL-2などのサイトカイン産生を抑制します。
ステロイドとの使い分け:
| 特徴 | ステロイド外用薬 | タクロリムス軟膏 |
|---|---|---|
| 抗炎症効果 | 強い(ランクで調整) | 中等度TCS相当 |
| 皮膚萎縮リスク | 長期使用であり | なし |
| 顔面への長期使用 | 注意が必要 | 適している |
| 塗布時の刺激感 | なし | 初期にほてり・刺激あり(数日で軽減) |
| プロアクティブ維持 | 有効 | 有効 |
長期安全性について、最も重要なエビデンスを紹介します。乳児を対象とした5年間のRCTでは、ピメクロリムスクリーム(タクロリムスと同じカルシニューリン阻害薬)の長期使用で悪性腫瘍(がん)の増加は認められず、成長や免疫機能への悪影響もありませんでした [14]。この5年間RCTは、乳児のアトピー性皮膚炎を対象とした最大かつ最長の介入試験です。
新時代の治療薬——バイオ医薬品とJAK阻害薬
従来の外用治療でコントロールできない中等症〜重症のアトピー性皮膚炎に対し、2018年以降、画期的な全身療法が登場しました。
デュピルマブ——生後6か月から使える生物学的製剤
デュピルマブ(デュピクセント)は、IL-4とIL-13の共通受容体サブユニット(IL-4Rα)を標的とするヒト型モノクローナル抗体です。Th2炎症の中核であるIL-4/IL-13を同時にブロックすることで、炎症とバリア破綻の悪循環を断ち切ります。
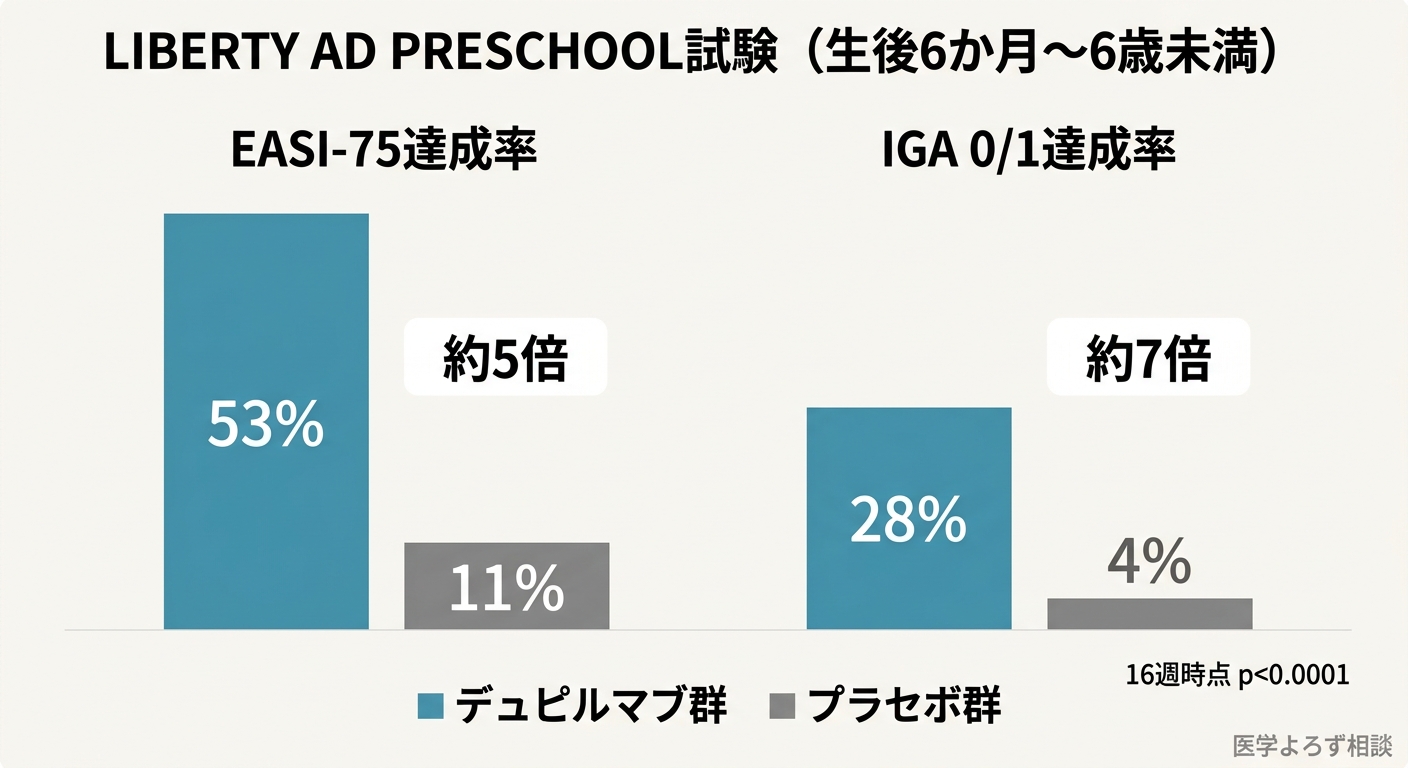
LIBERTY AD PRESCHOOL試験(生後6か月〜6歳未満、162人のPhase 3 RCT)のデータは以下の通りです [2]:
| 評価項目(16週時点) | デュピルマブ群 | プラセボ群 | p値 |
|---|---|---|---|
| IGA 0/1達成率(皮疹がほぼ消失〜軽微) | 28% | 4% | <0.0001 |
| EASI-75達成率(湿疹面積・重症度が75%以上改善) | 53% | 11% | <0.0001 |
プラセボと比較して、EASI-75達成率は約5倍。生後6か月〜6歳未満という非常に若い年齢層でこれだけの有効性が示されたことは画期的です。1年間の延長試験でも効果は持続し、安全性に重大な懸念は認められませんでした [15]。
⚠️ 日本での承認状況: デュピルマブ(デュピクセント皮下注)は、日本でも生後6か月以上のアトピー性皮膚炎患者に保険適用があります(2023年9月に小児適応拡大)。ただし、既存治療で効果不十分な中等症以上が対象です。投与は2週間に1回の皮下注射で、体重に応じた用量が設定されています。薬価は高額ですが、小児慢性特定疾病の医療費助成や高額療養費制度を利用することで自己負担を軽減できます。処方は皮膚科専門医・アレルギー専門医が行うため、まずはかかりつけ医に相談してください。
JAK阻害薬——12歳から使える飲み薬
JAK阻害薬(Janus Kinase Inhibitor=ヤヌスキナーゼ阻害薬)は、細胞内のシグナル伝達を阻害する経口薬(飲み薬)です。IL-4、IL-13、IL-31など複数のサイトカインのシグナルを同時にブロックします。
アブロシチニブ(サイバインコ)の思春期患者(12〜17歳)を対象としたJADE TEEN試験の結果 [18]:
| 評価項目(12週時点、TCS併用) | 200mg群 | 100mg群 | プラセボ群 |
|---|---|---|---|
| IGA 0/1達成率 | 46.2% | 41.6% | 24.5% |
| EASI-75達成率 | 72.0% | 68.5% | 41.5% |
| かゆみ(PP-NRS4)改善率 | 55.4% | 52.6% | 29.8% |
注目すべきは、EASI-75達成率が72%という高い数値です。外用薬との併用で、思春期患者の約7割が「湿疹が4分の3以上改善」を達成しています。また、かゆみの改善が速やかで、QoLへの寄与が大きい点も特徴です。
⚠️ 日本での承認状況: アブロシチニブ(サイバインコ錠)は、日本では12歳以上のアトピー性皮膚炎患者に保険適用があります(2022年承認)。1日1回の経口投与で、注射が苦手な思春期患者に適した選択肢です。ただし、感染症リスクの評価や定期的な血液検査が必要です。
次世代の生物学的製剤——パイプラインの注目株
現在開発中または承認間もない薬剤にも、注目すべきものがあります。
ネモリズマブ(ミチーガ)は、IL-31受容体を標的とする抗体で、「かゆみサイトカイン」を直接ブロックします。ARCADIA 1&2試験(2試験合計1,728人、12歳以上のPhase 3 RCT)では、16週時点でEASI-75達成率が44% vs 29%(プラセボ、p<0.0001)と有意な改善を示しました [19]。特筆すべきは、投与1週目からかゆみが改善する点で、睡眠障害やQoLへの即効性が期待されています。日本では2024年に13歳以上のアトピー性皮膚炎に承認されました。
レブリキズマブは、IL-13を選択的に阻害する抗体です。思春期患者のサブ解析(ADvocate 1&2試験)では、EASI-75達成率が62.0% vs 17.3%(プラセボ)と高い有効性を示しています [20]。
家庭でできること——エビデンスに基づく実践ガイド
入浴の科学
- ぬるめのお湯(38〜40℃)で10〜15分。熱い湯は皮脂を奪い、バリアを損なう
- 石鹸は低刺激・弱酸性のものを泡立てて使い、ゴシゴシ洗わない
- 入浴後5分以内に保湿剤を塗る。皮膚の水分が蒸発する前にバリアを補強する
衣類と環境
- 綿素材が基本。ウール・化学繊維は刺激になりやすい
- 汗はこまめに拭く・着替える。汗自体は悪ではないが、長時間放置すると刺激になる
- 室内の湿度を50〜60%に保つ。冬場の過度な乾燥は悪化因子
- ダニ対策: 布団の丸洗い・掃除機がけ。ただし「完璧な除去」にこだわりすぎない
食事とアトピー性皮膚炎
「アトピーにはこの食品がいい・悪い」という情報がインターネットに溢れていますが、食物除去がアトピー性皮膚炎を改善するという高いレベルのエビデンスはありません。
- 明確な食物アレルギー(食物経口負荷試験で確認済み)がある場合のみ、該当食品を除去する
- 「なんとなくの除去」は栄養障害のリスクがあり、特に成長期の子どもには有害
- むしろ、アトピー性皮膚炎の子どもは食物アレルギーのリスクが高いため、食物アレルゲンの早期導入が推奨される(関連記事: 子どもの食物アレルギー)
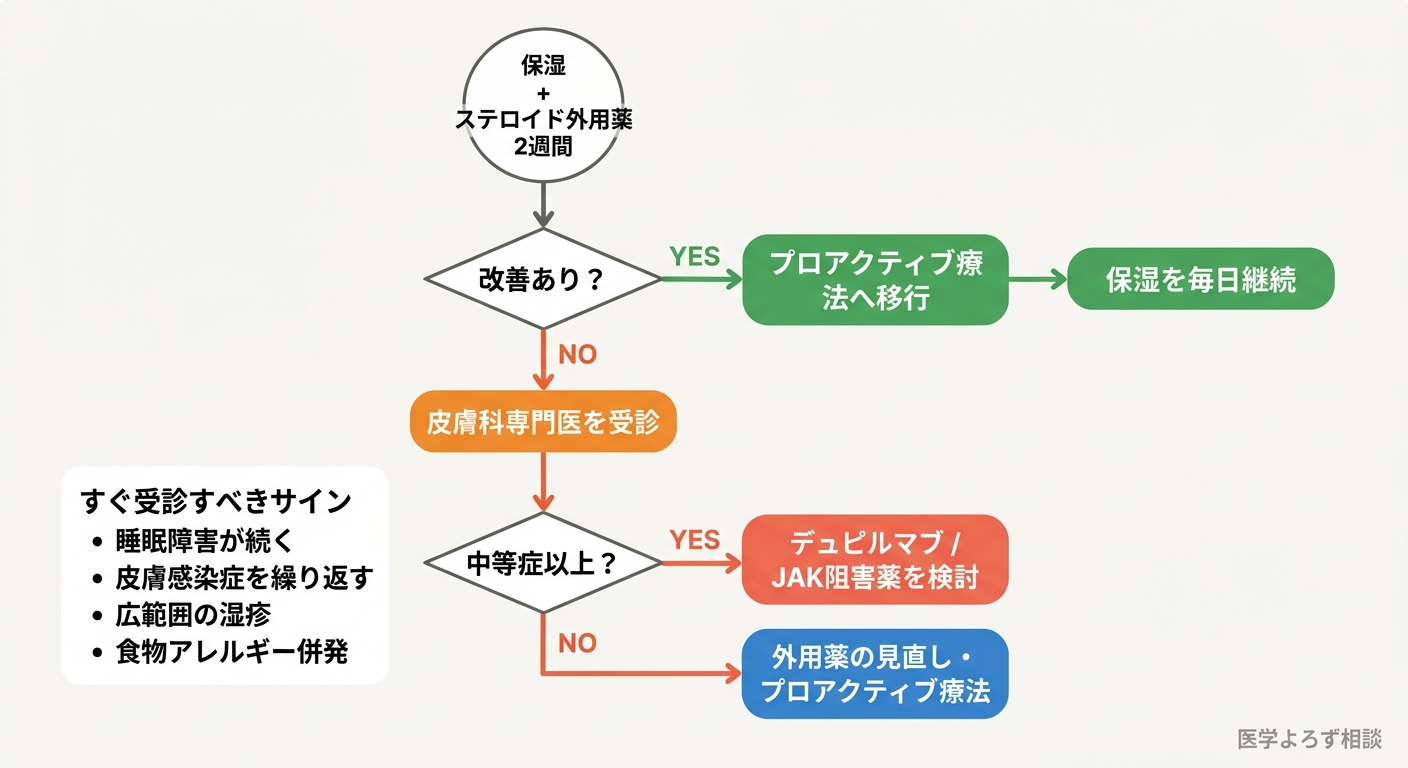
いつ専門医を受診すべきか
以下の場合は、皮膚科専門医またはアレルギー専門医への相談を推奨します:
- 保湿+適切なステロイド外用薬を2週間以上使用しても改善しない
- 顔面や陰部の湿疹が長引く(ステロイドのランク選択が難しい部位)
- 広範囲にわたる湿疹で、外用治療の負担が大きい
- 睡眠障害が続き、日常生活に支障が出ている
- 食物アレルギーや喘息を併発している
- 皮膚感染症(とびひ、ヘルペス)を繰り返す
科学の現在地——わかっていること、いないこと
| わかっていること | まだわかっていないこと |
|---|---|
| フィラグリン変異が最強の遺伝的リスク因子 | なぜ同じ変異でも発症する子としない子がいるのか |
| Th2免疫の暴走が病態の中心 | Th2以外の免疫経路(Th17、Th22)の寄与の程度 |
| プロアクティブ療法は再燃を約50%減少 | 最適な維持期間(いつやめるべきか)の個別化基準 |
| デュピルマブは生後6か月から有効かつ安全 | 10年以上の超長期安全性データ |
| アトピーマーチの経皮感作メカニズム | 早期治療がアトピーマーチを確実に阻止できるか |
| 新生児への予防的保湿はAD発症を防がない | AD発症を予防する確実な方法は何か |
| 黄色ブドウ球菌の異常増殖が炎症を悪化 | 微生物移植療法の有効性と安全性 |
おわりに——「正しい知識が、親子の味方になる」
アトピー性皮膚炎は、「体質だから仕方ない」と諦める病気ではなくなりました。
フィラグリン変異からTh2免疫の暴走、黄色ブドウ球菌の関与まで——分子レベルで病態が解明されたことで、それぞれのメカニズムを的確に狙い撃つ治療薬が次々と開発されています。デュピルマブは生後6か月から、JAK阻害薬は12歳から使えるようになり、「外用薬で頑張るしかない」時代は終わりつつあります。
しかし、最も重要なのは、日々のスキンケアと適切な外用治療です。プロアクティブ療法のエビデンスが示すように、「治った後も塗り続ける」という地道な継続が、再燃リスクを大幅に下げる最大の武器です。ステロイドを正しく使い、保湿を欠かさず、悪化因子を管理する——この基本を徹底するだけで、多くの子どもの症状は大きく改善します。
そして、もうひとつ忘れないでいただきたいこと。アトピー性皮膚炎の治療は「皮膚を治す」だけではありません。かゆみから解放された子どもが安眠できること。夜中に起こされなくなった親が笑顔を取り戻すこと。プールや体育を心から楽しめること——治療の真の目標は、お子さんと家族の「ふつうの毎日」を取り戻すことです。
かゆくて眠れない夜が続いたら、一人で抱え込まずに、かかりつけ医に相談してください。その一歩が、親子の未来を変えるかもしれません。
本日のまとめ
- アトピー性皮膚炎は子どもの約10人に1人が経験する: 世界で1.29億人、日本でも非常に身近な慢性疾患
- フィラグリン変異 → バリア破綻 → Th2免疫暴走の悪循環が病態の本質: 皮膚の「壁」が壊れ、免疫が暴走し、さらに壁を壊す
- アトピーマーチの予防につながる可能性: 早期の積極治療はアトピーから喘息・アレルギー性鼻炎への進行を抑制しうる
- プロアクティブ療法は再燃を約50%低減: 「治った後も週2回塗る」習慣が科学的に支持されている
- 新時代の治療薬: デュピルマブ(生後6か月〜)、JAK阻害薬(12歳〜)、ネモリズマブ(13歳〜)で選択肢が飛躍的に拡大
- 判断に迷ったら: 2週間のセルフケアで改善しなければ皮膚科専門医へ。ステロイドは「怖い薬」ではなく「正しく使う薬」
関連記事:
