はじめに——「生理が来ない」の裏側にある、もうひとつの物語
「生理が不規則なのは、体質だと思っていた」——。
婦人科を受診するまでに平均2年以上かかるとされるこの疾患。多嚢胞性卵巣症候群(PCOS: Polycystic Ovary Syndrome=卵巣に小さな卵胞が多数でき、排卵が起こりにくくなる状態)は、生殖年齢にある女性の約10人に1人が抱えています [1,2]。
「卵巣の病気」と聞くと、婦人科だけの問題に思えるかもしれません。しかし、近年の研究は驚くべき事実を明らかにしています。PCOSは卵巣だけの病気ではない。インスリン抵抗性、慢性炎症、心血管リスク、そしてメンタルヘルスまで——全身に影響を及ぼす代謝疾患であることが、2024年のNature Reviews Endocrinology誌で改めて強調されました [3]。
この記事では、2023年に発表された国際エビデンスベースドガイドライン [1] と、2026年に発表された最新のメタアナリシス [2] を中心に、PCOSの「なぜ」を科学的に解き明かします。婦人科の外来では聞ききれない、もうひとつの物語を、ご一緒に読み解いていきましょう。
PCOSとは何か——卵巣で起きていること
正常な排卵のしくみ
毎月の月経周期では、脳の下垂体から分泌される2つのホルモンが卵巣に指令を送ります。卵胞刺激ホルモン(FSH: Follicle Stimulating Hormone=卵胞を育てるホルモン)が複数の卵胞を成長させ、やがて1つの「主席卵胞」が選ばれます。黄体形成ホルモン(LH: Luteinizing Hormone=排卵を引き起こすホルモン)の急上昇(LHサージ)をきっかけに、成熟した卵子が卵巣から飛び出す——これが排卵です。
PCOSの卵巣で何が違うのか
PCOSでは、この精巧なシステムに「ズレ」が生じています。
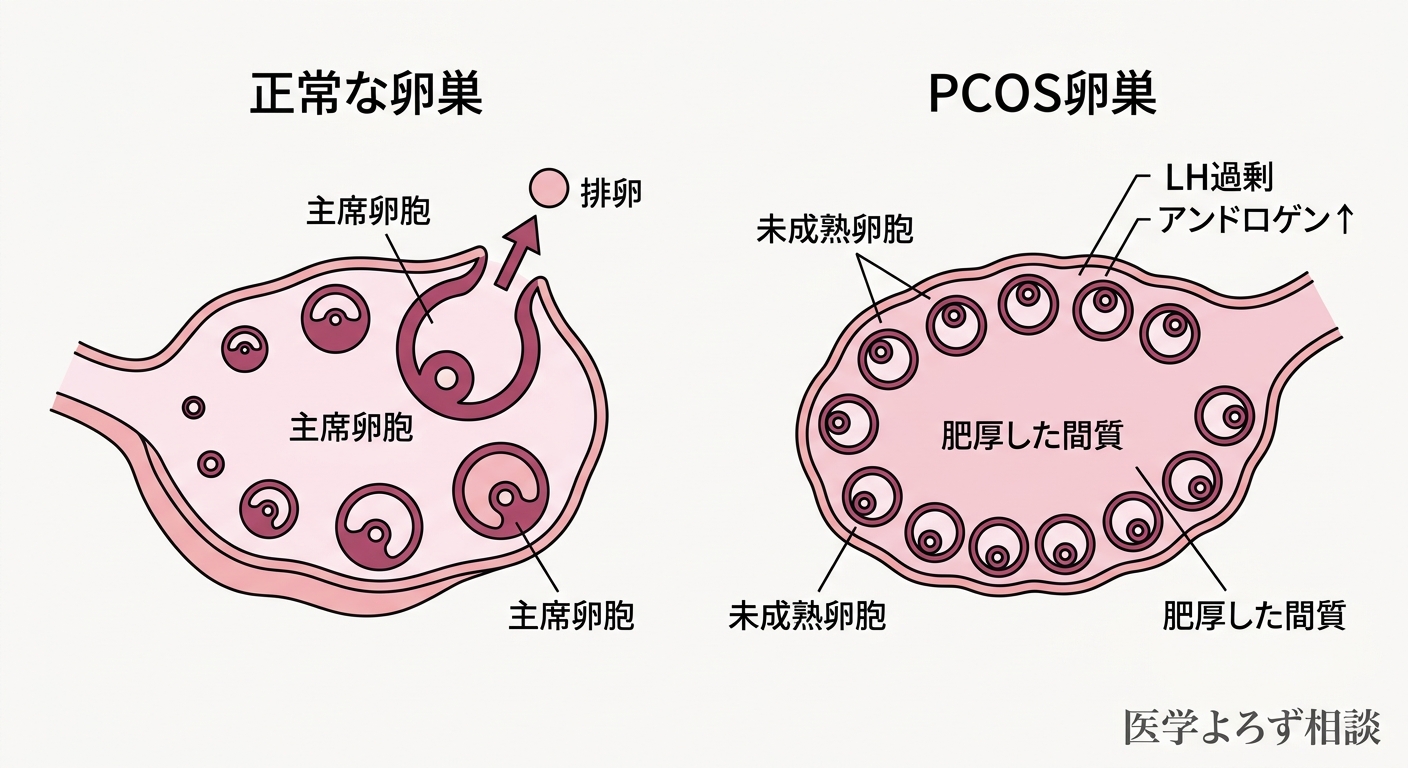
まず、LHがFSHに比べて過剰に分泌されます。このLH/FSHバランスの崩れが、卵巣内の男性ホルモン(アンドロゲン)産生を増加させます。アンドロゲン過剰の環境下では、卵胞は途中まで育つものの、主席卵胞として成熟しきれず、排卵に至りません。行き場を失った小さな卵胞が卵巣の表面に並ぶ——超音波検査で「真珠のネックレス」のように見えるこの像が、「多嚢胞性卵巣」と呼ばれる所見です [14]。
重要なのは、この「多嚢胞」は卵巣に嚢胞(のうほう)ができているわけではないということです。正確には「未成熟な卵胞の集まり」であり、病的な嚢胞とは異なります。
PCOSの4つの顔——表現型を知る
PCOSは「ひとつの病気」ではありません。PCOS研究の世界的権威であるAzziz教授は、3つの診断基準(月経異常・アンドロゲン過剰・多嚢胞性卵巣)の組み合わせにより、4つの表現型に分類できることを示しています [14]。
| 表現型 | 月経異常 | アンドロゲン過剰 | 多嚢胞性卵巣 | 代謝リスク |
|---|---|---|---|---|
| A(古典型・完全型) | あり | あり | あり | 最も高い |
| B(古典型・非PCO) | あり | あり | なし | 高い |
| C(排卵型) | なし | あり | あり | 中程度 |
| D(非高アンドロゲン型) | あり | なし | あり | 比較的低い |
なぜこの分類が重要なのか? それは、表現型によって将来の健康リスクが異なるからです。アンドロゲン過剰を伴う表現型A・Bでは、メタボリックシンドロームや心血管疾患のリスクがより高い。一方、表現型Dは代謝リスクが相対的に低い。つまり、「あなたのPCOS」がどのタイプかを知ることが、適切な管理の第一歩となります [14]。

日本のPCOS——欧米とここが違う
PCOSの世界有病率は、2026年に発表された119研究・157,181名を対象とした最大規模のメタアナリシスで12.1%(Rotterdam基準)と報告されました [2]。日本を含む西太平洋地域では9.1%——およそ11人に1人です。
しかし、日本のPCOSは欧米とは「顔つき」が異なります。2024年に改訂された日本産科婦人科学会(JSOG)の診断基準は、895症例の全国調査に基づき、日本人PCOSの特徴を明らかにしました [16]。
| 特徴 | 日本人 | 欧米 |
|---|---|---|
| 多毛 | 13.5% | 約70% |
| 肥満(BMI 25以上) | 10.3% | 約49% |
| AMH高値 | 主要診断指標 | 2023年から代替指標 |
日本人は「やせ型・非多毛」のPCOSが多い。これは欧米の教科書的なPCOS像(肥満・多毛・ニキビ)とは大きく異なり、見た目では気づきにくいことを意味します。「太っていないから、PCOSではないだろう」——この思い込みが、日本における診断の遅れにつながっています。
日本の診断基準(2024年改訂)
日本では以下の3項目すべてを満たす場合にPCOSと診断します [16]:
- 月経異常(無月経、稀発月経、無排卵周期)
- 多嚢胞性卵巣 またはAMH(抗ミュラー管ホルモン: Anti-Müllerian Hormone=卵巣に残っている卵胞の数を反映するホルモン)高値
- 高アンドロゲン血症 またはLH高値
注目すべきは、2023年の国際ガイドライン [1] でもAMHが超音波の代替として使用可能と認められたことです。血液検査だけで診断の手がかりが得られるようになり、特に超音波検査が困難な場面(思春期など)での診断精度が向上しました。
「婦人科の病気」を超えて——PCOSの代謝インパクト
ここからが、PCOSを「単なる月経の問題」と片付けてはいけない最大の理由です。
アンドロゲン → インスリン抵抗性 → 代謝障害の悪循環
2020年のMolecular Metabolism誌に掲載されたシステマティックレビューは、PCOSにおけるアンドロゲン過剰が脂肪組織・肝臓・膵臓・骨格筋・脳に影響し、肥満からインスリン抵抗性に至る代謝合併症の中心的役割を果たすことを示しました [13]。
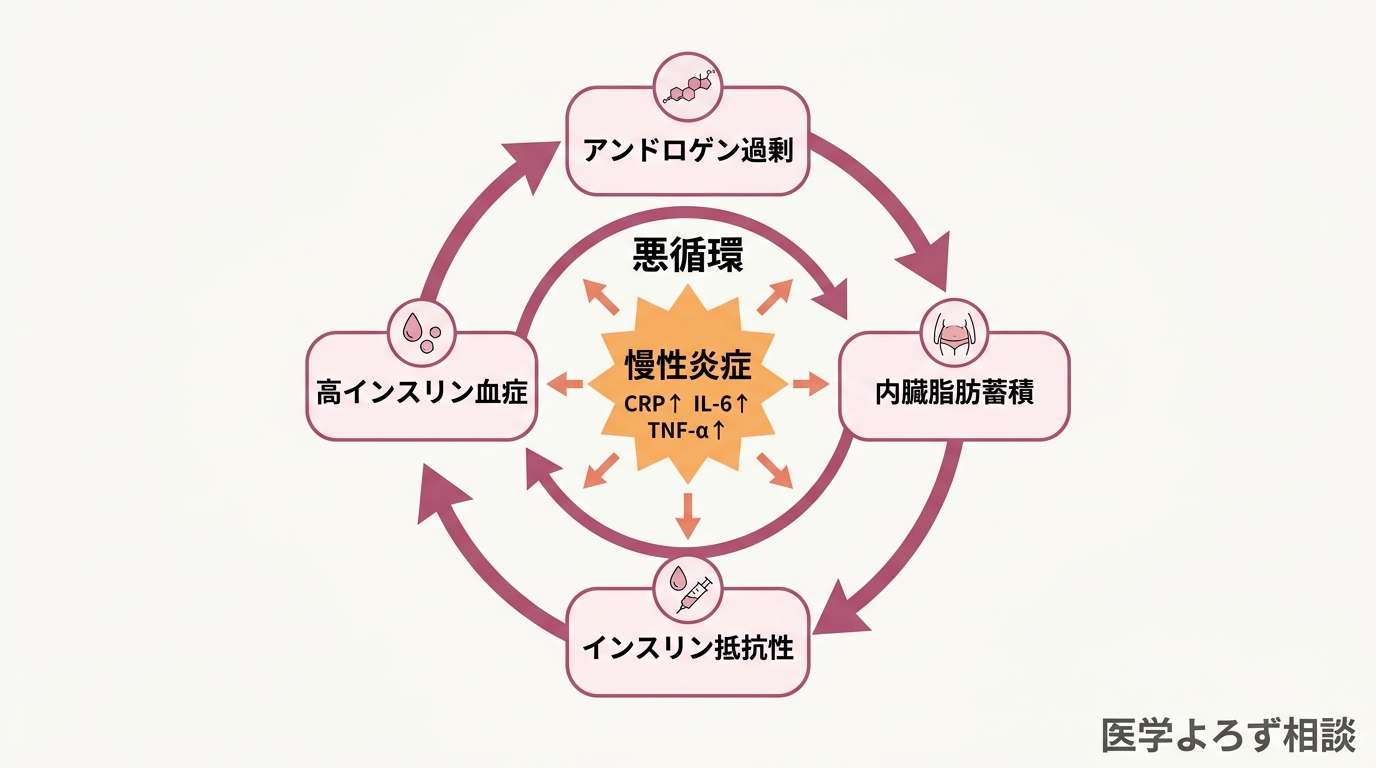
メカニズムを整理すると、以下のような悪循環が形成されます:
- アンドロゲン過剰 → 内臓脂肪の蓄積を促進
- 内臓脂肪の増加 → インスリン抵抗性(体がインスリンに反応しにくくなる状態)が悪化
- インスリン抵抗性 → 膵臓がより多くのインスリンを分泌(高インスリン血症)
- 高インスリン血症 → 卵巣でのアンドロゲン産生をさらに促進
- → 1に戻る(悪循環の完成)
この悪循環に加えて、慢性炎症も重要な役割を果たしています。PCOS女性ではCRP(C反応性タンパク)、IL-6(インターロイキン6)、TNF-α(腫瘍壊死因子α)などの炎症マーカーが上昇しており、この慢性炎症が肥満・高インスリン血症により悪化し、さらに子宮の炎症状態が流産や胎盤機能不全にも寄与する可能性が指摘されています [12]。
メタボリックシンドローム——3.35倍のリスク
59研究を統合したメタアナリシスによれば、PCOS女性はメタボリックシンドロームの有病率が健常女性の3.35倍(オッズ比 3.35, 95%CI 2.44-4.59)に達します [4]。
興味深いのは、このリスクが体型によって異なることです。過体重・肥満のPCOS女性ではメタボリックシンドロームのオッズ比が1.88倍ですが、やせ型のPCOS女性では統計的に有意な差が認められませんでした。この結果は、体重管理がPCOSの代謝リスク軽減において極めて重要であることを示す一方、やせ型PCOSでも油断はできないことを意味します——個人レベルではインスリン抵抗性が存在する場合があるためです [4]。
心血管リスク——「将来の心臓」を守るために
PCOS女性では、動脈硬化の「サブクリニカル(症状が出る前の)マーカー」が上昇していることが報告されています [5]。具体的には:
- 冠動脈石灰化スコアの上昇
- CRP(全身性炎症の指標)の上昇
- 頸動脈内膜中膜厚の増加
- 内皮機能障害
これらは「今すぐ心臓病になる」という意味ではありませんが、20年後、30年後の心血管リスクが確実に高まっていることを示しています。だからこそ、PCOSと診断された時点で、血圧・脂質・血糖の定期的なモニタリングを開始することが、2023年の国際ガイドラインで強く推奨されています [1]。
メンタルヘルス——見えにくい、もうひとつの負担
PCOSが身体にもたらす影響は、目に見える症状だけではありません。うつ・不安の有病率が一般女性より有意に高いことが、複数の研究で確認されています。
2023年の国際ガイドラインでは、すべてのPCOS女性に対してメンタルヘルスのスクリーニングを推奨しています [1]。月経不順・多毛・ニキビ・不妊——これらの症状がボディイメージや自己肯定感に与える影響は、数値では測りきれません。
運動がメンタルを救う——2026年最新メタアナリシス
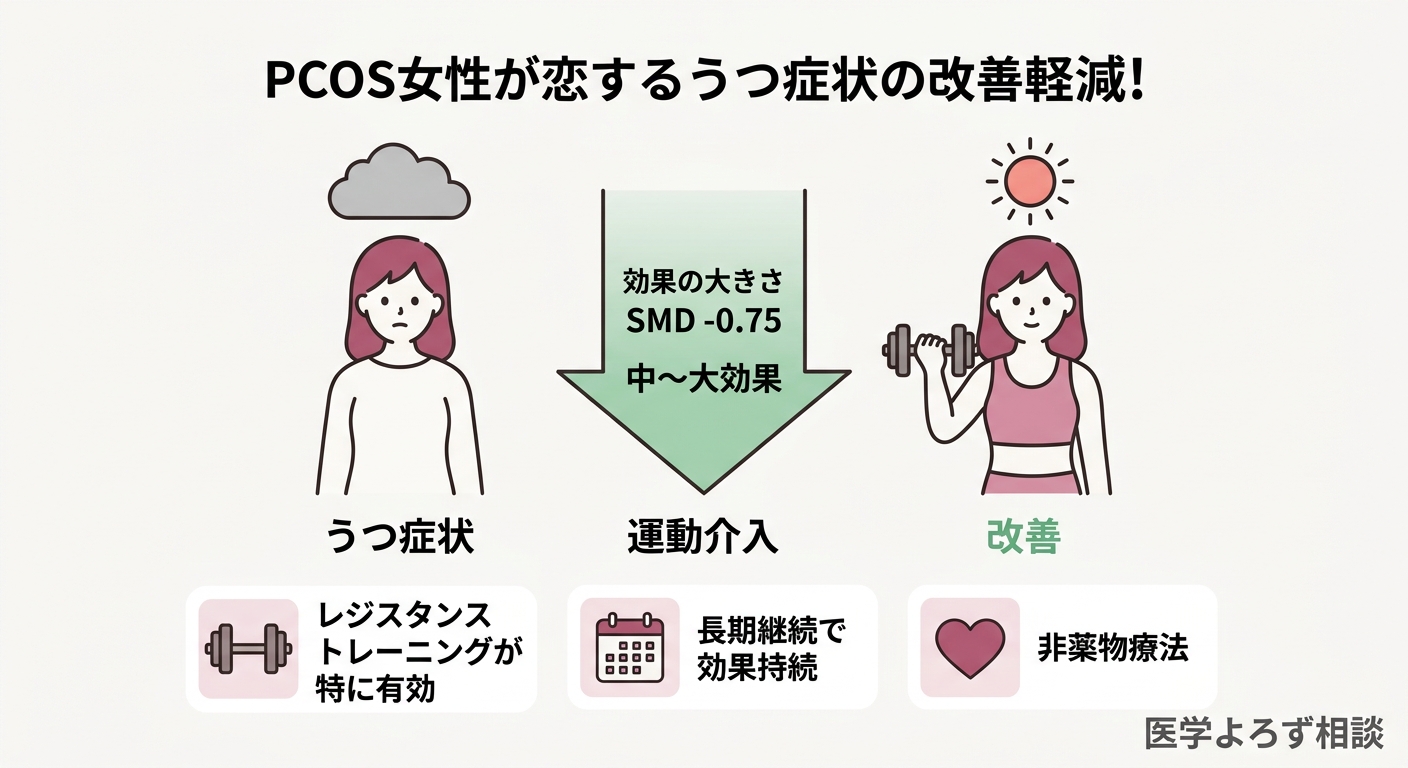
希望のあるエビデンスもあります。2026年に発表されたRCT 7件のメタアナリシスは、運動介入がPCOS女性のうつ症状を有意に改善することを示しました [6]。
効果の大きさ(SMD: Standardized Mean Difference=介入の効果を標準化した指標で、0.5以上は中程度、0.8以上は大きい効果)は-0.75(95%CI: -0.96〜-0.55)。これは中程度〜大きい効果に分類されます。特にレジスタンストレーニング(筋トレ)で効果が大きく、高頻度・長期間の介入ほど効果が持続しました。
「薬を飲む前に、まず体を動かす」——これは精神論ではなく、科学的根拠のある処方箋です。
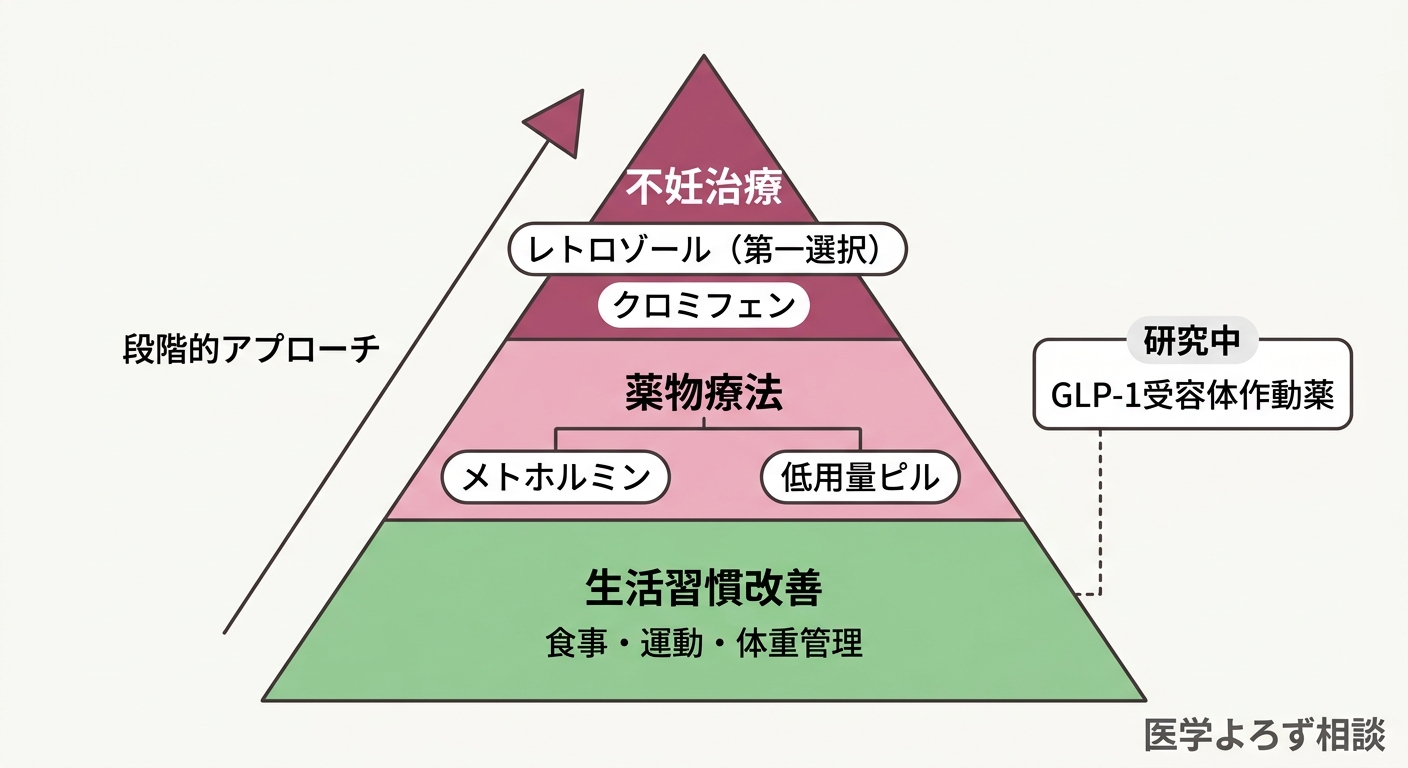
生活習慣改善——体重1%の減少が、排卵を変える
2023年の国際ガイドラインが最も強調しているのは、生活習慣改善がPCOS管理の基盤であるということです [1]。薬物療法の前に、まず取り組むべきは食事と運動の見直しです。
体重減少と排卵回復——BAMBINIトライアル
2026年にHuman Reproduction誌に発表されたBAMBINI試験の解析は、肥満を伴うPCOS女性(BMI 35以上)75名を52週間追跡し、体重減少と排卵回復の関係を定量的に示しました [10]。
結果は明快でした:
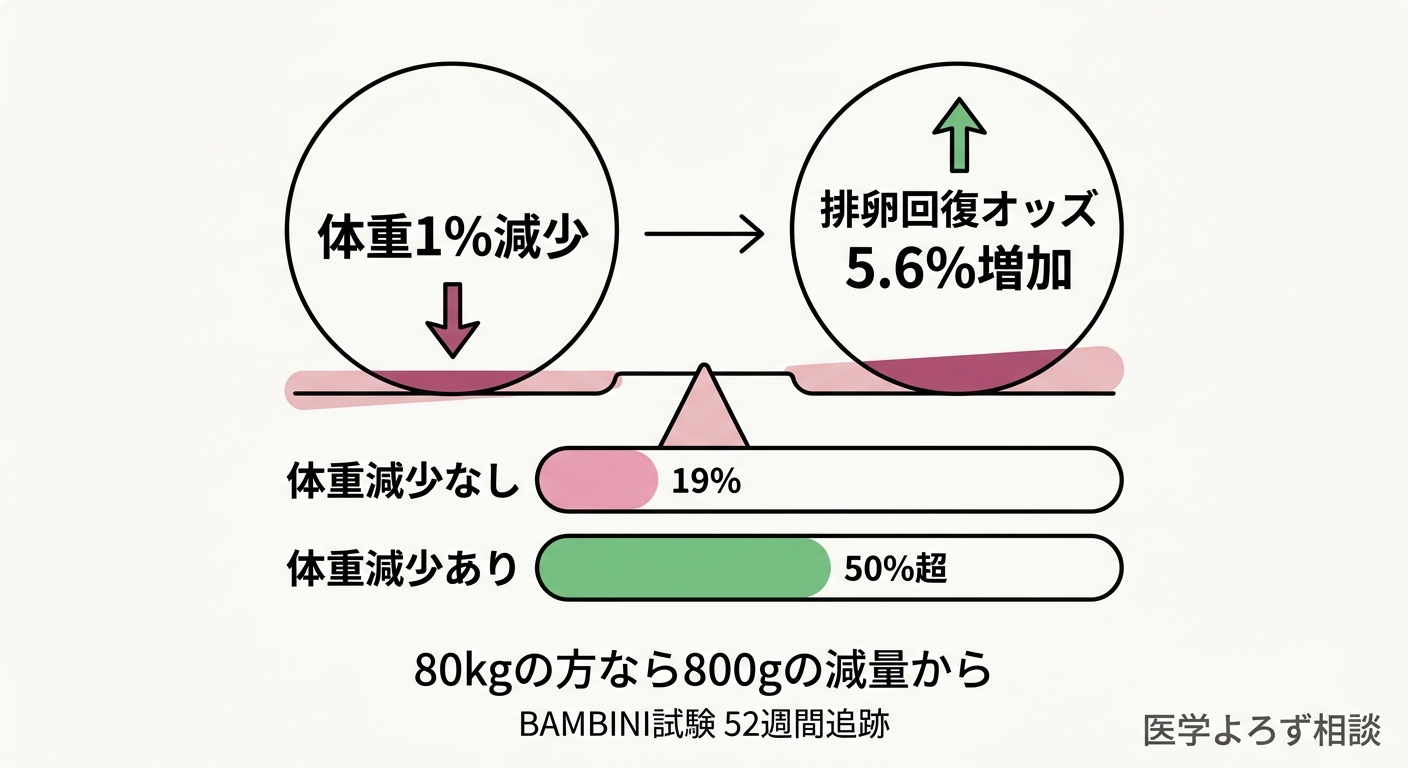
- 体重1%減少ごとに、排卵回復のオッズが5.6%増加(OR 0.944)
- 体重減少なし群の排卵回復率: 19%
- 体重減少群の排卵回復率: 50%超
- 体重減少の上限閾値(減らしすぎると有害になるポイント)は認められなかった
つまり、「10kgの劇的な減量」は必要ありません。80kgの方なら800g——日常生活の小さな変化で到達できる範囲です。
時間制限食——食事の「タイミング」という新しいアプローチ
2026年に発表されたTimeMAP試験は、PCOS女性15名を対象に12週間の時間制限食(18時間絶食/6時間の食事窓)の効果を検証した小規模RCT(ランダム化比較試験: 無作為に2群に分けて比較する、最も信頼性の高い研究デザイン)です [15]。
小規模ながら、結果は注目に値します:
- HbA1c(過去2〜3ヶ月の平均血糖値): 有意に改善(p=0.04)
- 体重・BMI・ウエスト周囲径: いずれも有意に改善(p=0.001)
- コンプライアンス: 94.7%(続けやすい)
- 重篤な有害事象: なし
「何を食べるか」だけでなく、「いつ食べるか」も代謝に影響する——この概念は、忙しい日常の中でも実践しやすい新しいアプローチとなる可能性があります。ただし、15名という小規模試験であり、大規模な検証はこれからです。
不妊治療——レトロゾールが第一選択に変わった理由
PCOSは排卵障害による不妊の最も一般的な原因です。長年にわたり、排卵誘発剤の第一選択はクロミフェンクエン酸塩(クロミッド)でしたが、2023年の国際ガイドラインでは、レトロゾール(アロマターゼ阻害薬: エストロゲンの合成を抑える薬)が第一選択として推奨されるようになりました [1]。
なぜレトロゾールなのか
2023年に発表されたRCT 29件・3,952名を対象としたメタアナリシスが、その科学的根拠を明確にしています [9]:
| アウトカム | レトロゾール vs クロミフェン | リスク比(RR) |
|---|---|---|
| 排卵率 | レトロゾール優越 | 1.14 |
| 臨床妊娠率 | レトロゾール優越 | 1.48 |
| 生児出産率 | レトロゾール優越 | 1.49 |
最も重要な「赤ちゃんが生まれる確率」(生児出産率)が49%高い——これは臨床的に非常に大きな差です。
レトロゾールがクロミフェンより優れている理由は、その作用機序にあります。クロミフェンはエストロゲン受容体をブロックすることで脳に「エストロゲンが足りない」と錯覚させてFSH分泌を増やしますが、子宮内膜にも抗エストロゲン作用を及ぼし、着床を妨げる可能性があります。一方、レトロゾールはエストロゲンの合成そのものを一時的に抑制するため、子宮内膜への悪影響が少なく、より自然に近い排卵を誘発できるのです。
日本での処方状況: レトロゾール(フェマーラ)は日本では乳がん治療薬として承認されていますが、排卵誘発目的での使用は適応外処方となります。不妊治療専門クリニックでは広く使用されていますが、保険適用の扱いは施設により異なります。主治医にご確認ください。
GLP-1受容体作動薬——PCOSへの新しい期待と、冷静な現実
近年、肥満治療で注目を集めるGLP-1受容体作動薬(GLP-1 RA: GLP-1 Receptor Agonist=腸から分泌されるホルモンに似た作用で食欲を抑え、血糖を下げる薬)が、PCOSの治療にも応用できるのではないかと期待されています。
エビデンスが示すもの
2026年にスウェーデン医療技術評価局(SBU)主導で発表されたRCT 11件のメタアナリシスは、GLP-1 RAがPCOS女性にもたらす効果を初めて体系的に評価しました [7]:
- BMI: -1.38 kg/m²の減少(低確実性エビデンス)
- LDLコレステロール・トリグリセリド: 有意差なし
- QOL・メンタルヘルス・費用対効果: データが存在しない
さらに、リラグルチドに焦点を絞った別のメタアナリシス(RCT 7件・330名)では、より詳細な結果が報告されています [8]:
- 月経頻度の有意な増加(効果量 g=1.76: 大きい効果)
- BMIの減少(g=-0.52)
- インスリン抵抗性の改善(HOMA-IR g=-0.52)
- LH・遊離アンドロゲン指数の低下
冷静に受け止めるべきこと
GLP-1 RAはPCOS女性の短期的な体重減少と月経改善に有望な結果を示していますが、現時点では:
- エビデンスの確実性は低い
- 長期的な安全性のデータが不足している
- 生殖アウトカム(妊娠率・出産率)への効果は検証されていない
- 費用対効果の分析が存在しない
GLP-1 RAの肥満・PCOS病態への病態生理学的なリンクは存在し [11]、将来的には重要な治療選択肢となる可能性がありますが、「夢の薬」と過度に期待するのは時期尚早です。
日本での承認状況: GLP-1 RAのうち、リラグルチド(サクセンダ)は日本では肥満症治療薬として2023年に承認されましたが、PCOS治療としての適応はありません。セマグルチド(ウゴービ)も肥満症での承認のみです。PCOS目的での処方は適応外使用となりますので、内分泌専門医にご相談ください。
科学の現在地:わかっていること、まだわからないこと
わかっていること
- PCOSは生殖疾患ではなく、全身性の代謝疾患である [3]
- 世界有病率は12.1%(Rotterdam基準)。日本を含む西太平洋地域は9.1% [2]
- メタボリックシンドロームのリスクは3.35倍 [4]
- 体重1%の減少が排卵回復のオッズを5.6%高める [10]
- レトロゾールはクロミフェンより生児出産率が49%高い [9]
- 運動がうつ症状を中程度〜大きく改善する [6]
- AMHが超音波に代わる診断指標として使用可能 [1]
まだわからないこと
- PCOSの根本原因(遺伝的要因と環境要因の相互作用の詳細)
- GLP-1 RAの長期的な安全性と生殖アウトカムへの効果
- やせ型PCOSにおける最適な代謝管理戦略
- PCOSの閉経後の長期予後(代謝リスクが改善するのか、持続するのか)
- 腸内細菌叢とPCOS病態の因果関係
今日からできること——PCOSとの付き合い方チェックリスト
PCOSは「治す」病気というよりも、「長く付き合う」体質です。だからこそ、日々の小さな積み重ねが、10年後・20年後の健康を大きく左右します。
セルフケアの基本
- 月経を記録する: アプリでもノートでも。3周期以上の不規則があれば婦人科を受診する
- 体重の5%減少を目標にする: 急激なダイエットではなく、3〜6ヶ月かけて緩やかに。80kgなら4kg
- レジスタンストレーニングを週2〜3回: うつ症状の改善にも効果あり [6]
- 食事のタイミングを意識する: 夜遅い食事を避け、食事窓を意識する(時間制限食のエビデンスはまだ限定的だが、代謝改善の方向性は示唆されている [15])
- 年1回の代謝スクリーニング: 空腹時血糖・HbA1c・脂質プロファイル・血圧の確認 [1]
医療機関を受診するタイミング
- 3ヶ月以上月経がない
- 月経周期が35日以上(または21日未満)が続く
- 妊娠を希望して12ヶ月以上経過しても妊娠しない
- 原因不明のニキビ・多毛が気になる
- PCOS診断後、代謝チェックを1年以上受けていない

おわりに——あなたの「ふつう」を疑う勇気
「生理が不規則なのは体質」「ニキビがひどいのは肌質」「太りやすいのは遺伝」——。
もしかすると、その「ふつう」の裏側に、PCOSという名前がつく体の変化が隠れているかもしれません。日本人のPCOSは欧米型と異なり、やせ型・非多毛であることが多いため [16]、なおさら見過ごされやすいのです。
PCOSは「治る」病気ではありませんが、「わかる」ことで変わる病気です。自分の体で何が起きているのかを知り、科学的に正しい対策を積み重ねることで、代謝リスクを下げ、メンタルヘルスを改善し、将来の妊娠の可能性を守ることができます。
体重を1%減らすだけで排卵のチャンスが広がる [10]。週に数回の筋トレが気持ちを前向きにする [6]。レトロゾールという、より効果的な排卵誘発薬が選択肢にある [9]。
科学は、あなたの味方です。
