はじめに:8.6人に1人——もはや「特別な治療」ではない
2023年、日本で体外受精や顕微授精などの生殖補助医療(ART)を受けた治療周期数は 561,664件。過去最高を更新しました [11]。この年に生まれた赤ちゃんのうち 85,048人——実に 8.6人に1人 がARTによって誕生しています。
小学校の1クラスに3〜4人は、ARTで生まれた子どもがいる計算です。
2022年4月の保険適用拡大は、この流れを加速させました。実患者数は37.4万人、治療費は約896億円に達し、ART患者が全体の72.3%を占めています [12]。72.2%の施設が保険適用を「良い方向」と評価する一方、治療のピーク年齢は42歳に集中しており、43歳の保険適用上限が新たな「壁」として浮上しています [12]。
不妊治療は今、大きな転換期にあります。卵子凍結の社会的適応、着床前遺伝学的検査(PGT-A)の大規模RCT、AIによる胚選択——科学は確実に前進しています。しかし、その「前進」が意味するものを正確に理解するには、冷静にエビデンスを読み解く必要があります。
この記事では、15件の文献に基づいて、不妊治療の「最前線」で何がわかっていて、何がまだわかっていないのかを整理します。
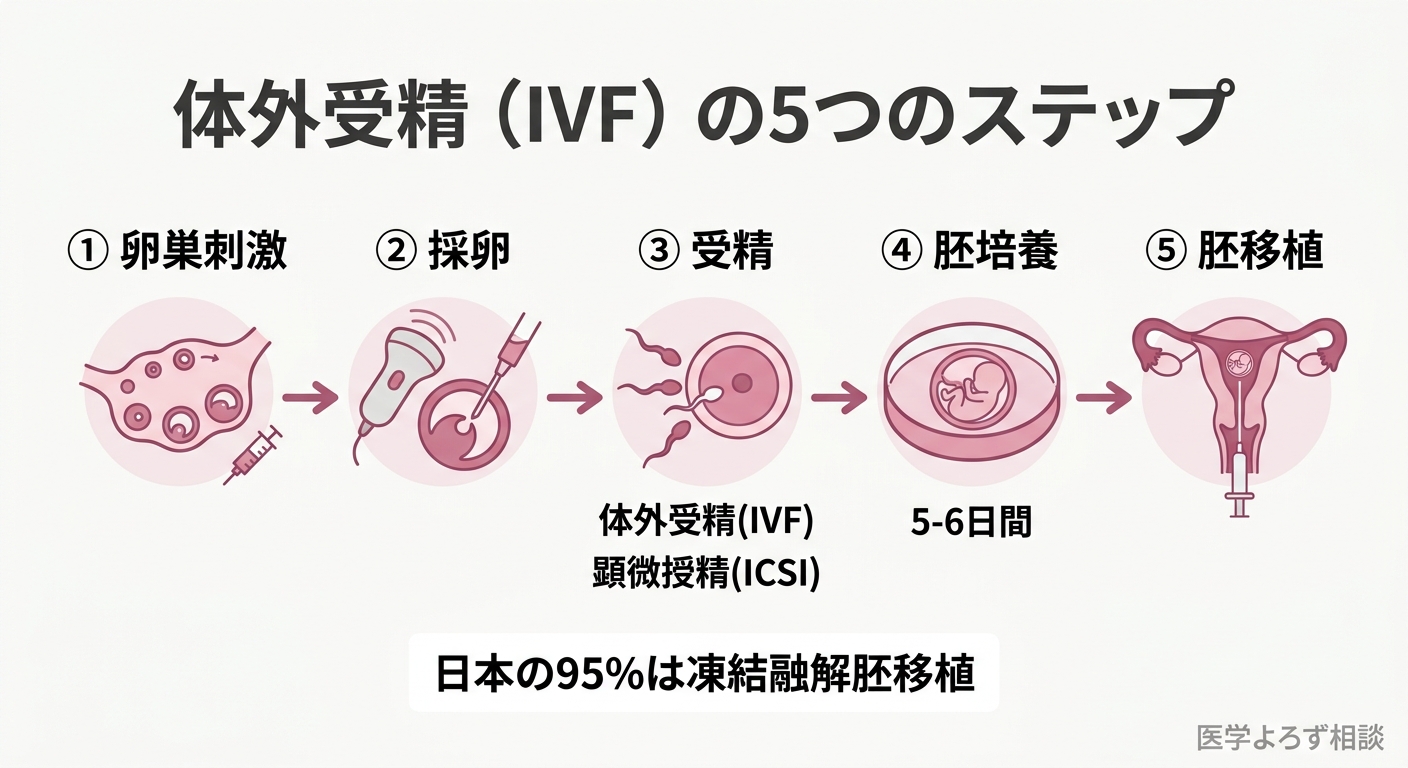
体外受精の基本プロセス——5つのステップ
まず、体外受精(IVF)の流れを俯瞰しましょう。大きく分けて5つのステップがあります。
ステップ1: 卵巣刺激(排卵誘発) ホルモン剤を使って卵巣を刺激し、複数の卵子を同時に育てます。自然周期では通常1個しか排卵しませんが、薬の力で10個前後の卵子を一度に採取することを目指します。
ステップ2: 採卵 経腟超音波ガイド下に細い針を卵巣に刺し、成熟した卵子を吸引して回収します。所要時間は15〜30分程度で、静脈麻酔や局所麻酔で行われます。
ステップ3: 受精 採取した卵子と精子を受精させます。方法は2つあります。卵子の入った培養液に精子を加える「体外受精(conventional IVF)」と、1個の精子を卵子に直接注入する「顕微授精(ICSI)」です。重度の男性不妊ではICSIが選択されます。
ステップ4: 胚培養 受精卵(胚)を培養器の中で5〜6日間培養し、胚盤胞(ブラストシスト)まで育てます。この段階で胚の形態評価(グレーディング)を行い、移植に適した胚を選びます。
ステップ5: 胚移植 培養した胚を子宮内に戻します。日本では凍結融解胚移植が主流で、2023年のデータでは出生児の 95.0% が凍結融解胚移植によるものです [11]。移植あたりの妊娠率は39.0%、流産率は26.0%です [11]。
注目すべきは年齢による成績の差です。30〜33歳では移植あたりの生産率(LBR: Live Birth Rate=赤ちゃんが生まれる確率)が 約50% に達しますが、40歳を境に急激に低下し、44歳では 15.4% にまで落ち込みます [11]。この「年齢の壁」は、卵子の質——特に染色体の正常性——に直結しています。
卵子凍結(社会的適応)——数字が語る「保険」の実態
「いつか子どもを持ちたいけれど、今はまだ……」という女性にとって、卵子凍結は「時間を買う」手段として注目されています。医学的適応(がん治療前の妊孕性温存など)とは区別して、キャリアやパートナーの問題で妊娠を先延ばしにする目的の卵子凍結を「社会的卵子凍結(planned oocyte cryopreservation)」と呼びます。
では、そのエビデンスはどうなっているのでしょうか。
全体像:出産率(LBR)28%、ただし年齢が決定的
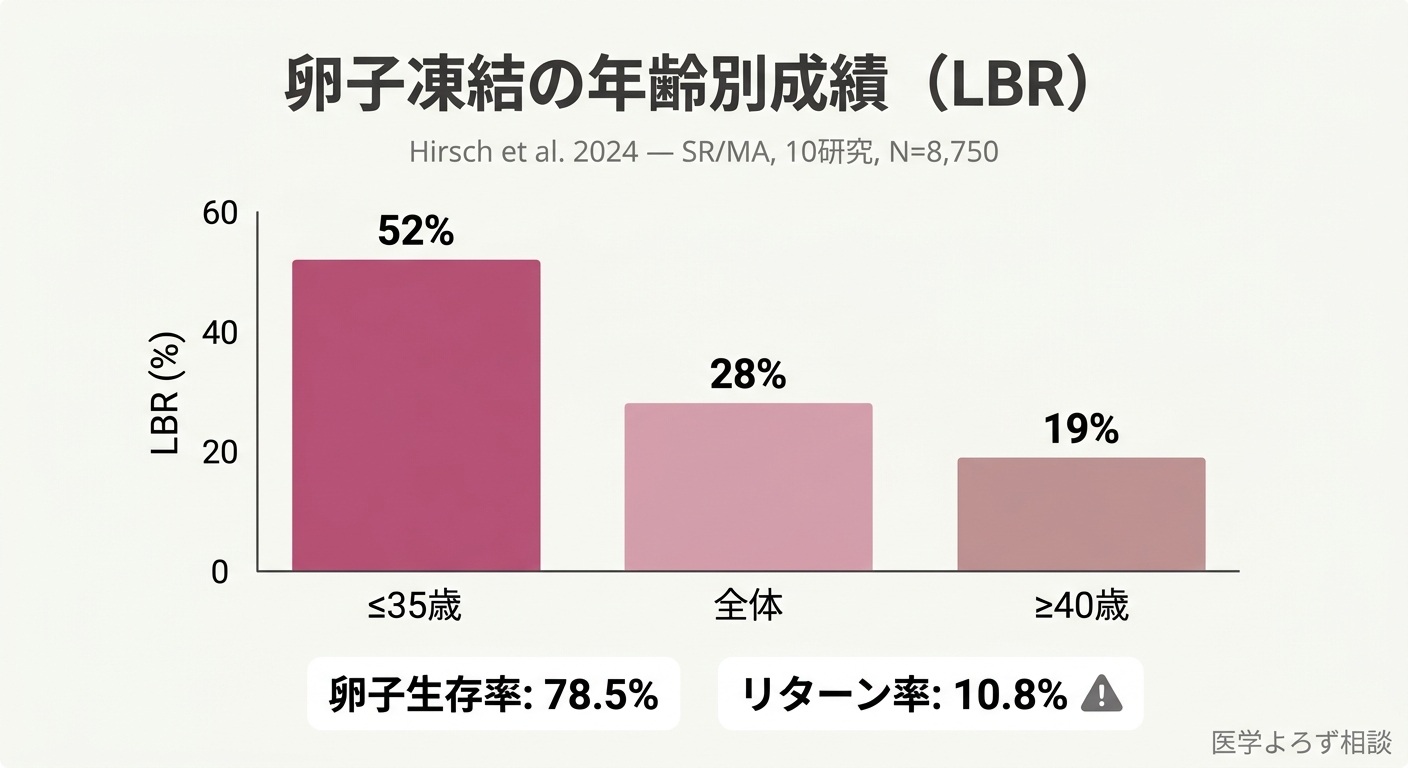
Hirschらの系統的レビュー・メタ回帰分析(10研究、8,750人)は、計画的卵子凍結の成績を初めて包括的にまとめました [1]。
| 指標 | 全体 | ≤35歳 | ≥40歳 |
|---|---|---|---|
| 卵子生存率(復温後) | 78.5% | — | — |
| 患者あたり出産率(LBR) | 28% | 52% | 19% |
35歳以下で卵子を凍結すれば 2人に1人 が出産に至りますが、40歳以上では 5人に1人 に低下します。この差は卵子の染色体異常率の上昇と直結しています。
凍結しても、使わない人が大多数
ここで見落とされがちな数字があります。Kirubarajanらの系統的レビュー(27研究、13,724人)によれば、凍結した卵子を実際に使いに戻ってくる女性——リターン率は、わずか 10.8% です [2]。
戻ってきた人の成績は決して悪くありません。卵子の生存率81.4%、着床率44.4%、臨床妊娠率34.2%、出産率(LBR)は28.9%です [2]。しかし、10人のうち9人は凍結した卵子を使わないまま——自然妊娠したか、子どもを持たない選択をしたか、あるいはまだ使用のタイミングが来ていないかのいずれかです。
英国15年追跡——着床前遺伝学的検査(PGT-A)の併用で成績は倍に
Garrattらの英国単施設15年追跡(3,328周期)は、長期的な実臨床データを提供しています [3]。凍結時の平均年齢は37.6歳で、新鮮胚移植の出産率は移植あたり24%でした。
興味深いのは、PGT-A(着床前遺伝学的検査=胚の染色体異常を調べる検査)を併用した場合です。正常染色体の胚のみを移植することで、出産率は 21%から40%へとほぼ倍増 しました。40歳以上であっても、正常染色体胚による凍結融解胚移植の累積出産率は 42% に達しています [3]。
これは「卵子の数」ではなく「卵子の質(染色体の正常性)」が成績を左右することを示す強力なデータです。
着床前遺伝学的検査(PGT-A)——BMJ発表の大規模試験が覆した「常識」
PGT-A(着床前遺伝学的検査)は、胚盤胞から数個の細胞を採取して染色体の数を調べ、正常な胚のみを子宮に移植する技術です。「染色体異常の胚を避ければ、妊娠率が上がるはず」——この直感的に正しそうな仮説は、2025年のBMJ論文で大きく揺さぶられました。
出産率は改善しない。しかし流産率は74%低下する
Linらの多施設ランダム化比較試験(450組の不妊カップル)は、重度の男性不妊において着床前遺伝学的検査(PGT-A)を行った場合と行わなかった場合のアウトカムを比較しました [4]。
| 指標 | PGT-Aあり | PGT-Aなし | オッズ比 |
|---|---|---|---|
| 初回移植の出産率 | 48.4% | 46.2% | 1.09(有意差なし) |
| 累積出産率 | 60.4% | 60.9% | 有意差なし |
| 流産率 | 5.8% | 19.1% | 0.26(p<0.001) |
結果は明快でした。着床前遺伝学的検査は出産率を改善しません。しかし流産率を19.1%から5.8%へと74%低減しました [4]。

これは何を意味するのでしょうか。遺伝学的検査なしでも、染色体異常の胚は最終的に着床しないか流産するため、「何周期か移植を繰り返せば」累積的な出産率は同等になります。しかし検査ありの場合、最初から正常な胚だけを移植するため、流産という身体的・精神的な負担を大幅に減らせるのです。
日本の現状:保険適用外、認定施設で実施中
日本では2020年に着床前遺伝学的検査の臨床研究が承認され、日本産科婦人科学会の認定施設で実施されています [13]。ただし保険適用外であり、1周期の費用は数十万円です。「流産率の低減」という利点に対して、この費用をどう評価するかは、個々のカップルの状況——反復流産の経験、年齢、経済状況——によって異なります。
AIとタイムラプスによる胚選択——テクノロジーは「目利き」を超えるか
FEMI(AI胚評価モデル):因果推論で有効性を示した初のエビデンス
胚の形態評価は、培養士の「目利き」に依存する主観的な作業です。ここに人工知能(AI)を導入する試みが加速しています。
Rajendranらは、FEMI(Foundational Embryo Model for IVF)と呼ばれるAI胚評価モデルの臨床的有効性を、後ろ向きの因果推論手法(試験エミュレーション)で検証しました [5]。4,674例を対象とし、AIが選んだ胚と実際に移植された胚を比較した結果、AIモデルは着床成績に対して有意な優位性を示しました。
- 開発コホート: AIが高リスクと判定した胚の着床不成功率が13ポイント高い
- 外部検証コホート: 同じく16ポイント高い(再現性あり)
母体年齢で調整した後も優位性は維持されています [5]。これは、AIによる胚選択が「熟練した培養士の判断と同等以上」の可能性を示唆する初めての因果推論レベルのエビデンスです。
タイムラプスモニタリング:期待されたが、出産率は改善せず
一方、タイムラプスモニタリング(培養器内にカメラを設置し、胚の発育を連続撮影して評価する技術)については、やや冷静な結果が出ています。
Jiangらのメタ分析(14件のランダム化比較試験)では、タイムラプスは従来法と比較して出産率・臨床妊娠率・流産率のいずれも改善しませんでした [6]。唯一、着床率のみわずかに改善が認められています(リスク比 1.10)[6]。

ここで重要な視点があります。AI も TLM も、胚の質そのものを改善する技術ではありません。あくまで「良い胚を正確に見分ける」技術です。移植可能な胚が1つしかなければ、選別の精度を上げても結果は変わりません。複数の胚がある場合に「どれを最初に移植するか」の優先順位づけで力を発揮する技術なのです。
男性不妊——「不妊の半分は男性因子」を直視する
不妊の原因の約半分には男性因子が関与しています。にもかかわらず、男性側の検査や治療は後回しにされがちです。
精索静脈瘤修復:精子回収率を2倍以上に
精索静脈瘤は、精巣周囲の静脈が拡張する病態で、男性不妊の最も多い「手術で治療可能な」原因です。Çayanらのメタ分析(5つの対照研究、手術群269人 vs 非手術群364人)は、非閉塞性無精子症(精液中に精子が全くない状態)における精索静脈瘤修復手術の効果を示しています [7]。
| 指標 | オッズ比 (95% CI) |
|---|---|
| 精子回収成功 | OR 2.17 (1.17-4.01) |
| 射出精子出現 | OR 7.8 (3.59-16.94) |
| 臨床妊娠率 | OR 2.18 (1.03-4.60) |
精索静脈瘤の修復手術により、精巣からの精子回収率は2倍以上、射出精子の出現率は約8倍に上昇しています [7]。無精子症と診断された男性にとって、精巣内精子回収術(TESE: 精巣から直接精子を採取する手術)の前に精索静脈瘤の有無を評価し、存在すれば修復術を検討することは、合理的な治療戦略です。
卵巣刺激戦略——OHSSリスクをどう下げるか
体外受精における卵巣刺激は、多くの卵子を得るために不可欠ですが、過剰に反応する「高反応者」では卵巣過剰刺激症候群(OHSS: 卵巣が腫れ上がり、腹水や血栓を引き起こす合併症)のリスクがあります。
Beebeejaunらのメタ分析(7件のランダム化比較試験、632人)は、高反応者における排卵の「引き金(トリガー)」の戦略を比較しました [8]。
GnRHアゴニスト(脳下垂体ホルモンの一種)によるトリガーは、従来のhCG(ヒト絨毛性ゴナドトロピン)トリガーと比較して:
- 卵子数・妊娠率に差はなし
- 卵巣過剰刺激症候群のリスクを77%低減(リスク比 0.23)
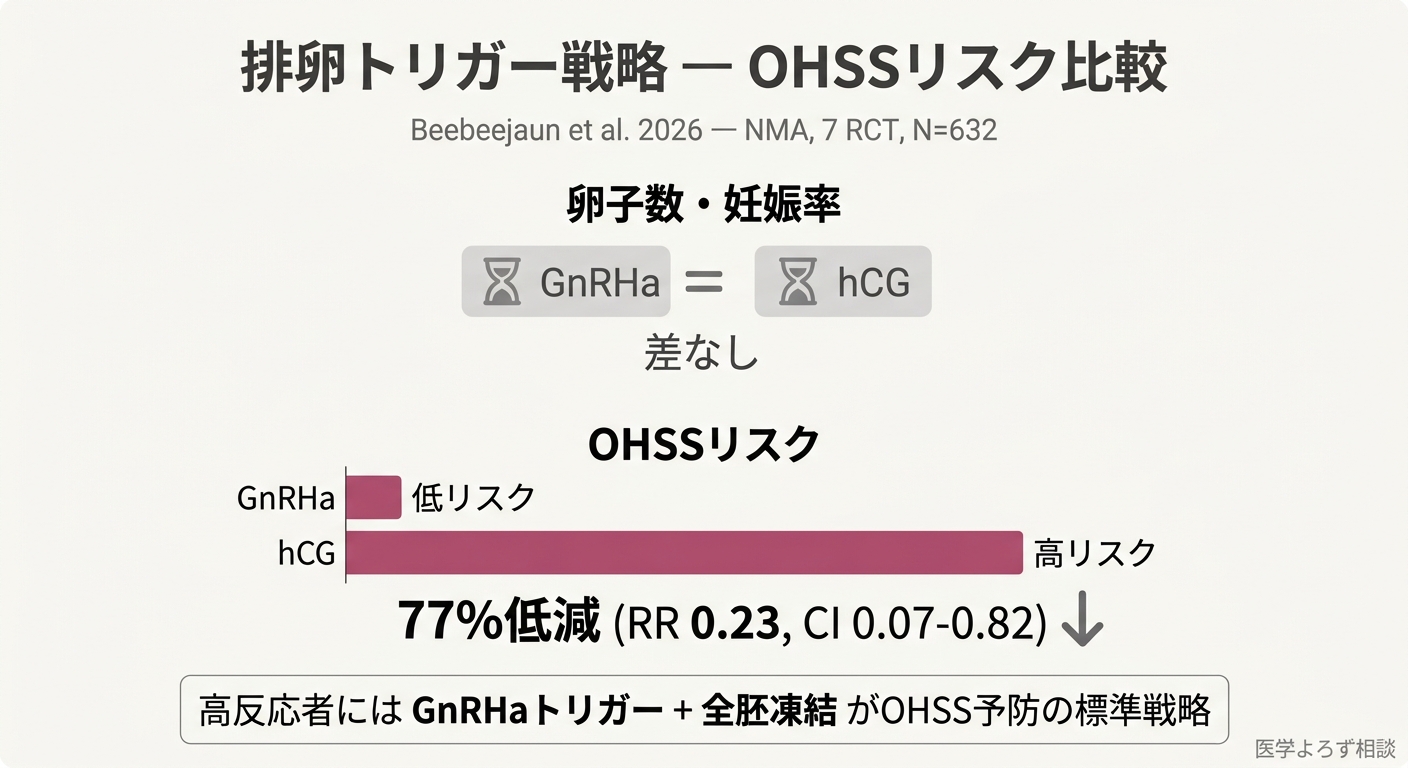
これは「全胚凍結」戦略——つまり採卵周期では胚移植を行わず全ての胚を凍結し、次の周期以降に移植する方法——と組み合わせることで、卵巣過剰刺激症候群の発症をほぼ完全に予防できる可能性を示しています。実際、日本で凍結融解胚移植が出生児の95%を占める背景には、この安全性の配慮も大きく関わっています。
心理的影響——語られにくい「もう一つの痛み」
不妊治療の身体的な負担については多く語られますが、心理的な影響は十分に認識されていません。
女性の方が、すべての段階でより強い苦痛を受ける
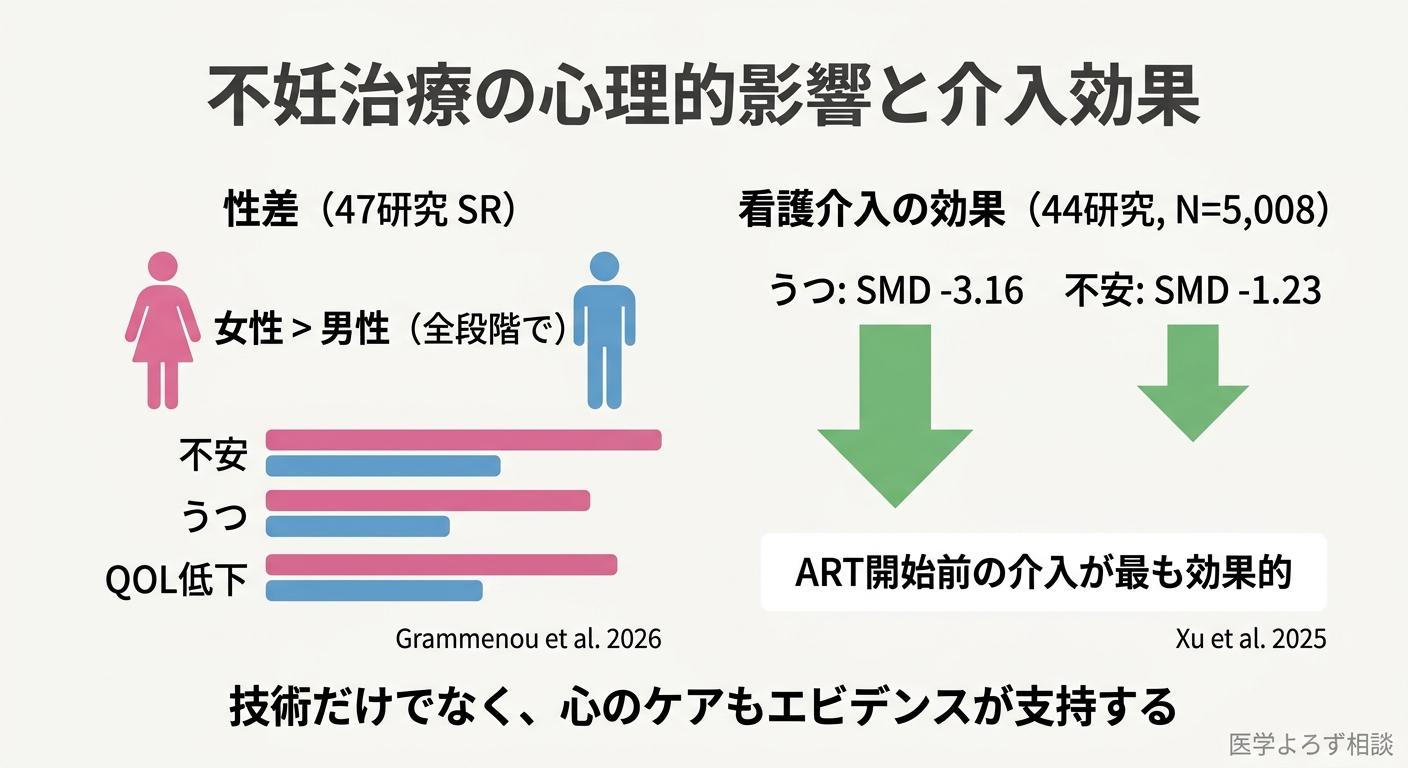
Grammenouらの系統的レビュー(47研究)は、IVFの心理的影響における性差を初めて包括的に明らかにしました [9]。女性は男性と比較して、治療の 全段階 においてより高い不安、うつ症状、QOL低下を経験しています。
これは「女性の方が治療に関与する時間が長い」(注射、採卵、移植など)ことだけでは説明できません。社会的プレッシャー、自己同一性への脅威、コントロール感の喪失など、複合的な要因が関与しています。
看護介入は有効——特に治療開始前が重要
Xuらのメタ分析(44研究、5,008人の不妊女性)は、看護介入の効果を定量化しました [10]。
| 指標 | 効果の大きさ |
|---|---|
| うつ症状の改善 | 大きな改善効果あり |
| 不安症状の改善 | 中程度の改善効果あり |
特筆すべきは、不妊治療開始前の介入が最も効果的だったことです [10]。治療が始まってからのサポートでは遅い可能性があり、治療計画の段階からカウンセリングや心理教育を組み込むことの重要性を示唆しています。
科学の現在地:わかっていること、いないこと
確立された知見:
- 卵子凍結の出産率は35歳以下で52%、40歳以上で19% [1]
- 着床前遺伝学的検査(PGT-A)は出産率を改善しないが、流産率を74%低減する [4]
- タイムラプスモニタリング単独では出産率改善なし [6]
- 精索静脈瘤修復は無精子症における精子回収率を2倍以上にする [7]
- GnRHアゴニストトリガーは卵巣過剰刺激症候群のリスクを77%低減する [8]
- 不妊治療は女性により強い心理的影響を与える [9]
- 不妊治療開始前の看護介入が心理的サポートとして最も有効 [10]
未解明点・限界:
- AI胚選択(FEMIモデル)の効果はまだRCTで検証されていない [5]
- 卵子凍結のリターン率10.8%の背景にある意思決定プロセスは十分に研究されていない [2]
- PGT-Aの長期安全性(生検が胚に与える影響)のデータは限られている
- 社会的卵子凍結の「最適な凍結年齢」と「凍結すべき卵子数」についてはコンセンサスが確立されていない
- 日本人集団に特化した大規模データが不足している
日本の読者へ:主治医に相談するときのポイント
保険適用の範囲を知る
2022年4月から、不妊治療の多くが保険適用となりました [12]。
保険が使えるもの:
- タイミング法、人工授精(AIH)
- 体外受精(IVF)、顕微授精(ICSI)
- 胚凍結・融解胚移植
- ※年齢制限: 治療開始時に女性が43歳未満
- ※回数制限: 40歳未満は移植6回まで、40〜42歳は3回まで
保険が使えないもの:
- 社会的卵子凍結(自費: 採卵+凍結で30〜60万円程度)
- PGT-A(自費: 1周期数十万円)[13]
- 一部の先進的な培養技術
年齢別の成績を頭に入れておく
主治医との相談で最も重要なのは、ご自身の年齢での現実的な成績を知っておくことです [11]。
| 年齢 | 移植あたりLBR(目安) |
|---|---|
| 30-33歳 | 約50% |
| 35歳 | 約40% |
| 38歳 | 約30% |
| 40歳 | 約25% |
| 42歳 | 約20% |
| 44歳 | 約15% |
主治医への質問リスト
不妊治療を始める前、または治療方針の見直しのタイミングで、以下の質問を主治医に投げかけてみてください。
- 「私の年齢での現実的な成績はどのくらいですか?」 ——施設ごとのデータを聞く
- 「着床前遺伝学的検査は私のケースで検討すべきですか?」 ——反復流産の経験がある場合は特に
- 「卵巣刺激の方法と、卵巣過剰刺激症候群のリスクは?」 ——高反応者ならGnRHアゴニストトリガーの選択肢
- 「男性側の精索静脈瘤は検査済みですか?」 ——男性因子の評価は初期段階で必須
- 「心理的サポートの体制はありますか?」 ——カウンセラーや心理士の配置を確認
おわりに:医師の見解
不妊治療は、科学の進歩が最も目覚ましい医療分野の一つです。卵子凍結、PGT-A、AI胚選択——新しい技術が次々と登場し、選択肢は確実に広がっています。
しかし、臨床医として強調しておきたいことがあります。
PGT-Aの大規模RCTは、「技術を追加すれば必ず結果が良くなる」わけではないことを示しました。LBRは改善せず、流産率が下がる——この結果は、PGT-Aの「価値」が生産率の向上ではなく、流産という身体的・精神的苦痛の回避にある ことを教えてくれます。
同様に、卵子凍結のリターン率10.8%という数字は、「凍結したから安心」ではなく、「凍結は保険であって、保証ではない」ことを意味しています。
不妊治療で最も確実なエビデンスは、残念ながら「年齢」です。35歳以下の卵子凍結LBR 52%と、40歳以上の19%の差は、どんな技術をもってしても完全には埋められません。
だからこそ、大切なのは情報に基づいた意思決定です。「いつ」「何を」「どこまで」するのか。その判断には、この記事でご紹介したエビデンスが一つの羅針盤になれば幸いです。
そして最後に。不妊治療は、一人で——あるいはカップルだけで——抱え込むものではありません。心理的サポートの有効性は、エビデンスが明確に示しています。治療の技術的な話だけでなく、「心のケア」もぜひ主治医に相談してみてください。
本日のまとめ
- 不妊治療の現状: 日本のART出生児は8.6人に1人。保険適用で治療へのアクセスは改善したが、43歳上限と年齢別成績の現実は直視すべき
- 技術の「正しい理解」: 着床前遺伝学的検査は出産率を上げる技術ではなく流産を減らす技術。卵子凍結は「保険」であって「保証」ではない。AIは胚の質を変えるのではなく選別精度を上げる技術
- 判断に迷ったら: 年齢別の成績データと上記の質問リストを手に、主治医との対話から始めてください
