はじめに——なぜ夜中に何度もトイレに起きるのか
50歳を過ぎた頃から、夜中にトイレに起きる回数が増えた。1回ならまだしも、2回、3回と続くと、朝の目覚めは最悪です。「年のせいだろう」と諦めている方も多いかもしれません。
しかし、その夜間頻尿の背景には、前立腺肥大症(BPH: Benign Prostatic Hyperplasia=前立腺が良性に大きくなる病気)が隠れていることが少なくありません。日本人40歳以上の男性を対象にした大規模疫学調査では、夜間に1回以上トイレに起きる人の割合は実に 69% に上ります [12]。3回以上という深刻な頻尿も 14% に及びます。
にもかかわらず、下部尿路症状(LUTS: Lower Urinary Tract Symptoms=排尿に関するさまざまな症状の総称)を抱えていながら医療機関を受診している人は、わずか 18% にすぎません [12]。
なぜこれほど受診率が低いのか。「恥ずかしい」「年だから仕方ない」——そう思っていませんか。
この記事では、前立腺肥大症と夜間頻尿の科学を、15件のエビデンスに基づいて徹底解説します。薬で何ができるのか、どんな手術があるのか、そして生活習慣を変えることでどこまで改善できるのか。泌尿器科を受診する前に——あるいは受診を迷っているあなたに——知っておいてほしい「科学的な地図」をお渡しします。
前立腺肥大症の基本——「詰まる」だけではない
前立腺は膀胱の出口で尿道を取り囲むクルミ大の臓器です。加齢とともに前立腺が大きくなると、尿道が物理的に圧迫されて尿が出にくくなる——これが前立腺肥大症の古典的な理解です。
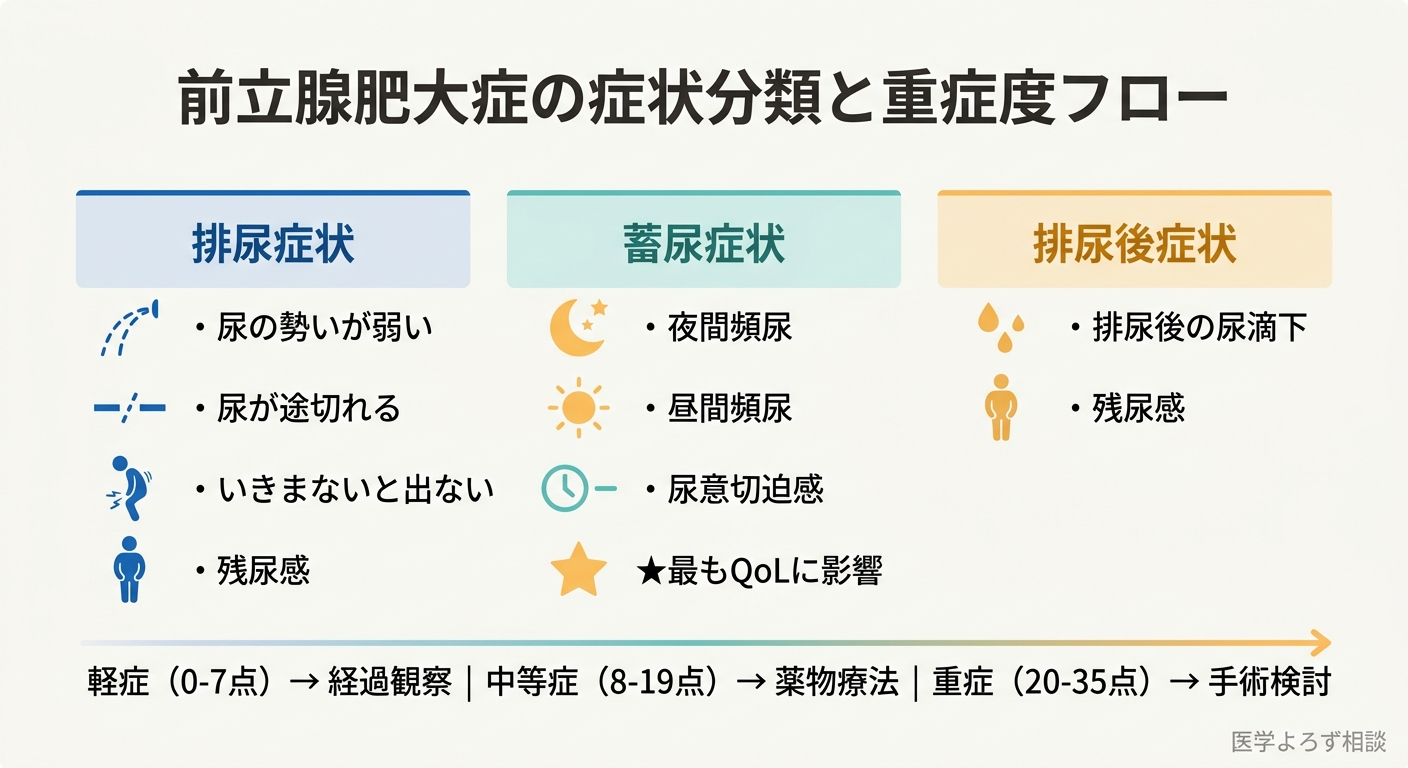
しかし、現代の泌尿器科学は、BPHの症状がもっと複雑であることを明らかにしています。前立腺肥大による症状は大きく 3つのカテゴリー に分かれます。
排尿症状(Voiding Symptoms): 尿の勢いが弱い、途切れる、いきまないと出ない、残尿感がある。これらは前立腺による尿道の物理的閉塞が主な原因です。
蓄尿症状(Storage Symptoms): 夜間頻尿、昼間頻尿、急に我慢できないほどの尿意(尿意切迫感)。実は患者さんが最も困っているのは、この蓄尿症状であることが多いのです。
排尿後症状: 排尿後の尿滴下(ポタポタ垂れる)、残尿感。
AUA(米国泌尿器科学会)の2023年ガイドライン改訂版 [1] では、これらの症状を包括的に評価し、患者の生活の質(QoL: Quality of Life=日常生活の質)への影響に基づいて治療方針を決定することが推奨されています。つまり、「前立腺が大きいかどうか」よりも「症状がどれだけ生活を妨げているか」が治療の出発点なのです。
IPSS——自分の症状を「数値化」する
国際前立腺症状スコア(IPSS: International Prostate Symptom Score=世界共通の排尿症状の点数化ツール)は、7つの質問に0〜5点で回答し、合計点で重症度を判定します。
- 軽症(0〜7点): 経過観察・生活指導が基本
- 中等症(8〜19点): 薬物療法の適応
- 重症(20〜35点): 外科的治療を含めた積極的介入
日本泌尿器科学会のガイドライン [2] でも、IPSSは初期評価の中核として位置づけられています。自宅でも簡単にチェックできますので、泌尿器科を受診する前にご自身のスコアを把握しておくと、診察がスムーズに進みます。
日本人の夜間頻尿——想像以上に多い「隠れた国民病」
2006年に発表されたHommaらの疫学調査 [12] は、日本人のLUTSの実態を初めて全国規模で明らかにした画期的な研究です。40歳以上の男女10,096名を対象とし、4,570名から回答を得ました。
結果は衝撃的でした。
夜間頻尿(1回以上/夜)の有病率は 69%。しかもQoL(生活の質)に最も影響を与えている症状が夜間頻尿であり、「生活に支障がある」と回答した割合は 38% に上りました。これは昼間頻尿(33%)や尿意切迫感(26%)を上回る数字です。
しかし、症状を抱えながら受診したのはわずか 18%。男性に限っても受診率は低く、「年だから仕方ない」という諦めが受診の壁になっていると考えられます。
ここで重要なのは、夜間頻尿の原因がBPHだけではないという点です。
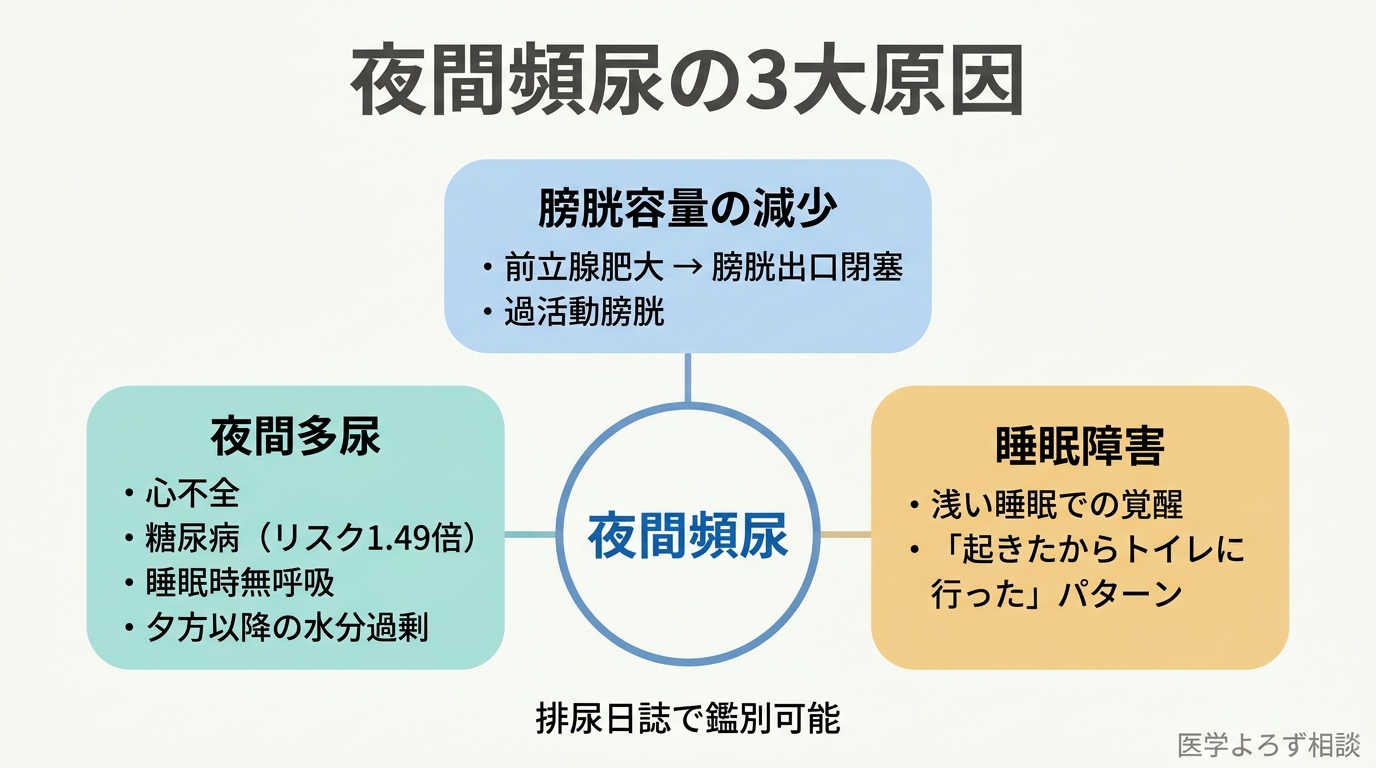
夜間頻尿は「3つの原因」が絡み合う
夜間頻尿には大きく分けて3つの病態が関与します。
1. 膀胱容量の減少: BPHによる膀胱出口閉塞が長期化すると、膀胱が過敏になり(過活動膀胱)、少量の尿で尿意を感じるようになります。
2. 夜間多尿: 心不全、糖尿病、睡眠時無呼吸症候群、夕方以降の過剰な水分摂取などにより、夜間の尿産生量が増加します。Fuらのメタ分析 [14] は、糖尿病が夜間頻尿のリスクを 1.49倍(95%信頼区間: 1.38-1.61)高めることを示しました。特に男性(1.59倍)やアジア人(1.54倍)で関連が強いのが特徴です。
3. 睡眠障害: 浅い睡眠により覚醒しやすくなり、目が覚めたついでにトイレに行く——これは「トイレで起きた」のではなく「起きたからトイレに行った」パターンです。
泌尿器科の診察では、排尿日誌(2〜3日間の排尿時刻と量の記録)をつけることで、この3つのどれが主因かを鑑別できます。BPHの治療だけでは夜間頻尿が改善しない場合、夜間多尿や睡眠障害の治療が必要になることがあります。
前立腺肥大症は「代謝疾患」である——メタボとの分子的つながり
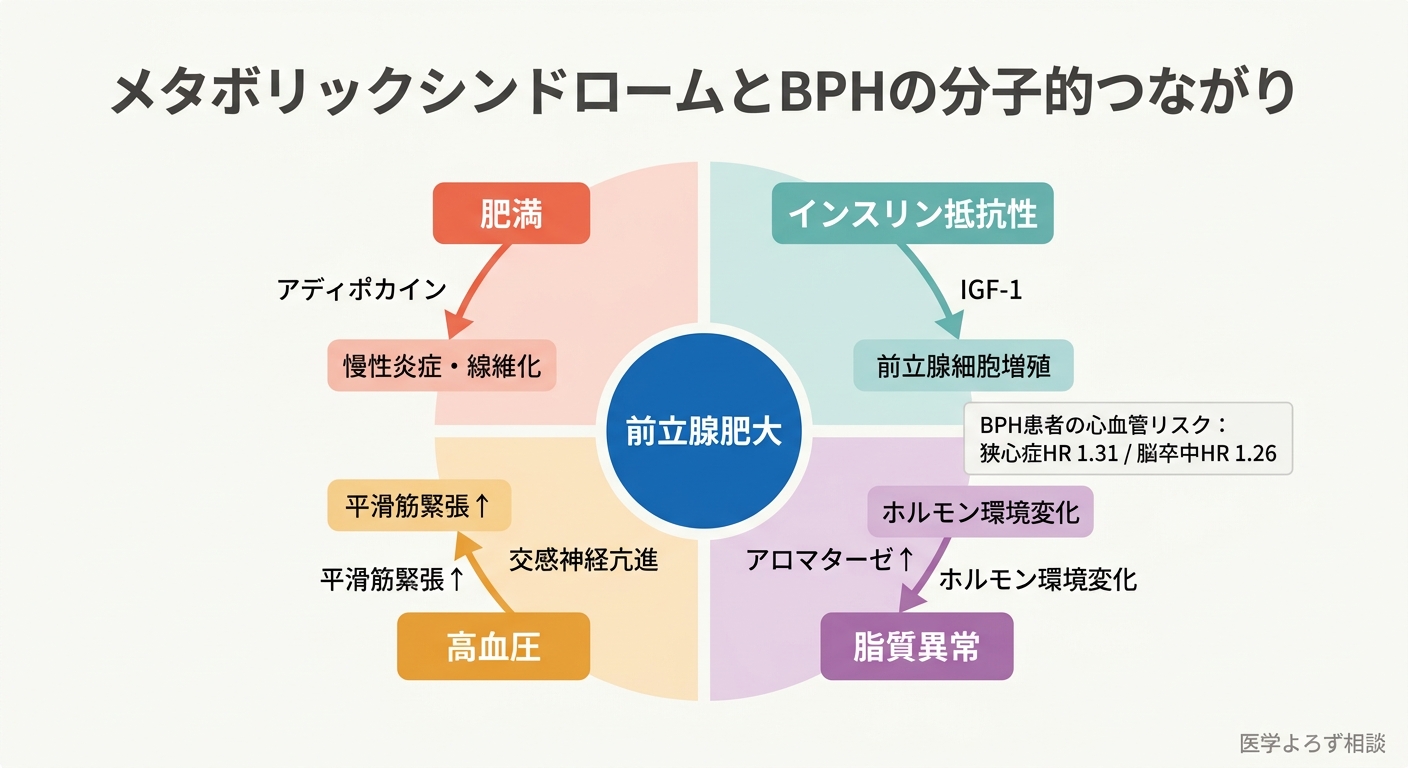
BPHは単なる「加齢による前立腺の肥大」ではありません。近年の研究は、BPHとメタボリックシンドローム(MetS)が分子レベルで深くつながっていることを明らかにしています。
Fuらの2024年のシステマティックレビュー [15] は、MetSの各構成要素(肥満・高血圧・脂質異常・インスリン抵抗性)がBPHを増悪させるメカニズムを体系的に整理しました。
インスリン抵抗性: 高インスリン血症はインスリン様成長因子-1(IGF-1)を介して前立腺間質・上皮細胞の増殖を促進します。
慢性炎症: 内臓脂肪から放出されるアディポカイン(脂肪細胞が分泌するホルモン様物質)が、前立腺組織に慢性的な炎症を引き起こし、線維化と肥大を促進します。
ホルモン環境の変化: 肥満によりテストステロンがエストロゲンに変換されやすくなり(アロマターゼ活性の亢進)、このホルモンバランスの変化が前立腺の増殖に関与します。
交感神経の過活動: MetSに伴う交感神経の亢進は、前立腺平滑筋の緊張を高め、尿道閉塞を悪化させます。
BPHは心血管疾患のリスクマーカーでもある
Suzukiらは2024年、日本のJMDCデータベース(2005-2022年)を用いた237万人規模のコホート研究 [13] で、BPH患者の心血管疾患リスクが有意に上昇していることを報告しました。
- 狭心症: ハザード比 1.31
- 脳卒中: ハザード比 1.26
- 心不全: ハザード比 1.21
- 心房細動: ハザード比 1.15
注目すべきは、肥満・高血圧・糖尿病がない群でもリスク上昇が認められた点です。つまり、BPHそのものが心血管リスクのマーカーである可能性があります。
この知見は、BPHを「排尿の問題」として局所的に捉えるのではなく、「全身の代謝状態を反映する窓」 として捉え直す視点を提供しています。前立腺肥大症の治療は、排尿症状の改善だけでなく、全身の代謝管理という大きな文脈の中に位置づけられるべきなのです。
薬物療法——3つの柱と併用戦略
BPHの薬物療法は、大きく3つの柱で構成されています。日本では以下の薬剤がすべて保険適用です。
第1の柱:α1遮断薬——「筋肉の緊張を緩める」
α1遮断薬は、前立腺と膀胱頸部の平滑筋を弛緩させることで、尿道の閉塞を改善します。効果発現が早く(数日〜1週間)、BPH/LUTSの薬物療法の第一選択です。
Yoosufらの2024年のネットワークメタ分析 [3] は、22研究・3,371名を対象に6種のα遮断薬を系統的に比較しました。
有効性の総合ランキング:
- IPSS改善(症状スコア): タムスロシン0.4mgが最高ランク
- QoL改善: ドキサゾシン8mgが最高ランク
- 最大尿流率(Qmax): タムスロシン0.4mgが最高ランク
日本での処方の実際:
| 薬剤名(一般名) | 商品名 | 特徴 | 保険適用 |
|---|---|---|---|
| タムスロシン | ハルナール | 最も広く使用。α1A選択性が高い | ○ |
| ナフトピジル | フリバス | 蓄尿症状にやや有効とされる | ○ |
| シロドシン | ユリーフ | α1A高選択性。効果は強いが射精障害が多い | ○ |
自己負担額は3割負担で月額 約500〜1,500円 程度です。泌尿器科で尿検査、残尿測定、IPSSスコアの評価を受けた上で処方されます。
第2の柱:5α還元酵素阻害薬(5ARI)——「前立腺を縮小させる」
5ARI(5-Alpha Reductase Inhibitor=テストステロンを活性型に変換する酵素を阻害する薬)は、前立腺の体積そのものを縮小させます。効果発現には3〜6ヶ月を要しますが、長期的なBPH進行の抑制に優れています。
Yuらの2025年のメタ分析 [4] は、8研究・8,793名を対象に、デュタステリド+タムスロシン併用とタムスロシン単独を比較しました。
併用群の優位性:
- IPSS改善: 平均差 -1.55(統計的に有意に改善)
- Qmax増加: 平均差 +1.54 mL/s
- 前立腺体積減少: 平均差 -14.42 mL
- 急性尿閉・BPH関連手術のリスク: オッズ比 0.33(67%低下)
注意すべき副作用:
- 薬剤関連有害事象: オッズ比 2.13(約2倍に増加)
- 性機能障害(性欲低下、勃起障害、射精障害)が主な有害事象
日本での処方:
- デュタステリド(アボルブ): BPHに保険適用。3割負担で月額 約1,000〜2,000円
- 前立腺体積が30mL以上(通常はエコーで測定)の中等度〜大きなBPHに推奨
- PSA(前立腺特異抗原)の値を約50%低下させるため、前立腺がんのスクリーニングに注意が必要
第3の柱:PDE5阻害薬——「血流と平滑筋を同時に改善」
タダラフィル(ザルティア)はPDE5阻害薬(Phosphodiesterase-5 Inhibitor=血管拡張作用を持つ酵素阻害薬)で、BPH/LUTSへの適応が認められています。
Hashmiらの2025年のメタ分析 [5] は、11件のRCT・940名を対象に、タムスロシン+タダラフィル併用の効果を検証しました。
併用群の優位性:
- IPSS改善: 平均差 -2.78
- IIEF改善(国際勃起機能スコア): 平均差 +2.98
- QoL改善: 平均差 -0.58
注意点:
- 有害事象: オッズ比 2.97(約3倍に増加)
- 疼痛: オッズ比 5.66
日本での処方:
- タダラフィル5mg(ザルティア): BPH/LUTSに保険適用。3割負担で月額 約2,000〜3,000円
- ED(勃起障害)を併存するBPH患者に特に有用
- 硝酸薬(ニトログリセリン等)との併用は禁忌
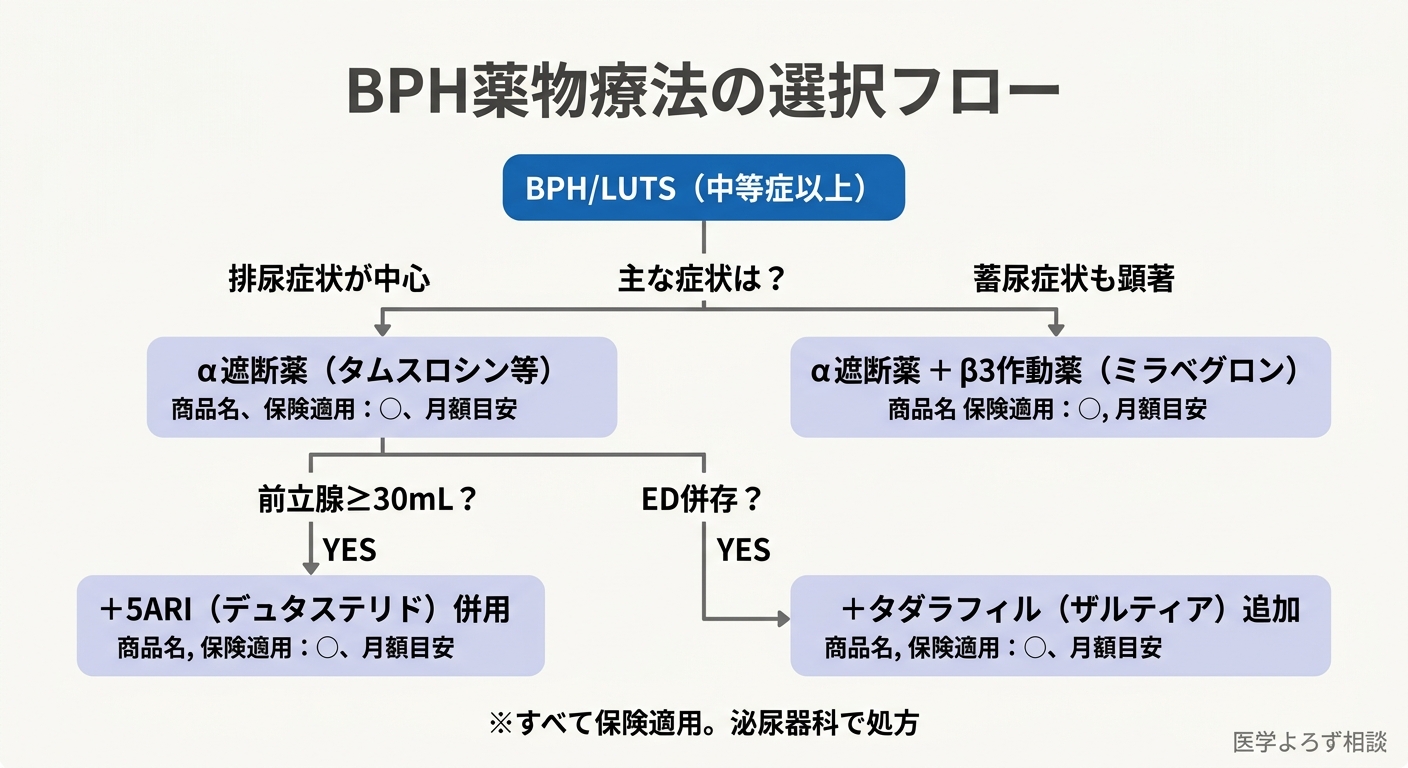
蓄尿症状への追加治療
α遮断薬を使っても夜間頻尿や尿意切迫感が残る場合、以前は抗ムスカリン薬(膀胱の収縮を抑える薬)の追加が行われていました。しかし、Lenfantらの2023年のメタ分析 [6] は、その有効性に疑問を投げかけました。
抗ムスカリン薬の追加による効果:
- 切迫感の減少: 統計的に有意差なし(標準化平均差 -0.23, p=0.21)
- 排尿回数の減少: わずかに有意(標準化平均差 -0.19, p=0.045)
一方でリスクは明確:
- 急性尿閉リスク: 3.26倍
- 口渇: 3.43倍
- 便秘: 2.92倍
現在では、蓄尿症状への二次治療としてβ3作動薬(ミラベグロン: 商品名ベタニス)が推奨されつつあります。β3作動薬は膀胱を弛緩させることで蓄尿容量を増やしますが、急性尿閉のリスクが低い点が利点です。
手術療法——従来法から最新の低侵襲治療まで
薬物療法で十分な改善が得られない場合、あるいは重症のBPH(繰り返す尿閉、膀胱結石、腎機能障害など)では、外科的治療が検討されます。
従来の標準術式:TURP
経尿道的前立腺切除術(TURP: Transurethral Resection of the Prostate=尿道から内視鏡を挿入して前立腺を電気メスで削る手術)は、半世紀以上にわたりBPH手術のゴールドスタンダードでした。
有効性は確立されていますが、合併症も少なくありません。特に 逆行性射精(射精時に精液が膀胱に逆流する)の発生率は50〜75%に達します。
日本での実際: 保険適用。入院は約1週間。3割負担で自己負担額は 約10〜15万円(高額療養費制度利用で上限あり)。
Hehirらの2026年のメタ分析 [11] は、TURP前の5ARI(フィナステリドまたはデュタステリド)短期投与が周術期合併症を減少させることを示しました。30件のRCT・2,974名の解析で:
- 術中出血量: 平均差 -82.58mL 減少
- 輸血リスク: オッズ比 0.31(69%低下)
- 術後ヘモグロビン低下量: 平均差 -0.90 g/dL 減少
最短 2週間の短期投与でも効果がある という知見は、臨床的に有用です。
レーザー核出術:HoLEP / ThuFLEP
ホルミウムレーザー前立腺核出術(HoLEP: Holmium Laser Enucleation of the Prostate=レーザーで前立腺をミカンの皮をむくように核出する手術)は、大きな前立腺にも対応できる低侵襲手術として急速に普及しています。
Uleriらの2024年のメタ分析 [10] は、5研究・2,842名を対象にHoLEPとツリウムファイバーレーザー核出術(ThuFLEP)を比較しました。
結果は:
- 6〜12ヶ月のIPSS・QoL: 両者に有意差なし
- 合併症率: 差なし
- 核出時間: HoLEPが約12分短い
つまり、HoLEPとThuFLEPの有効性は同等 であり、レーザーの選択は施設の機器と術者の習熟度に基づいてよいということです。
日本での実際: HoLEPは保険適用。入院は約3〜5日。3割負担で自己負担額は 約10〜20万円。TURPと比較して出血が少なく、大きな前立腺(100mL超)にも対応できるのが利点です。
最新の低侵襲治療(MIST)——射精を温存する選択肢
近年、射精機能の温存を重視する患者のために、さまざまな低侵襲手術(MIST: Minimally Invasive Surgical Treatments=身体への負担が少ない手術法の総称)が開発されています。
Francoらの2025年のシステマティックレビュー [7] は、5種類のMISTの機能的・性機能的アウトカムを包括的に比較しました。
| 治療法 | 12ヶ月時IPSS改善率 | 射精障害率 | 特徴 |
|---|---|---|---|
| Rezum(水蒸気温熱療法) | 50%以上 | 3% | 水蒸気で前立腺組織を壊死させる |
| UroLift(経尿道的前立腺リフト) | 50%以上 | 0% | インプラントで尿道を開く |
| iTind | 50%以上 | 1% | 一時的留置デバイス |
| TPLA(経皮レーザーアブレーション) | 50%以上 | 5% | レーザーで組織を凝固 |
| Optilume | 50%以上 | 0% | バルーン拡張+薬剤コーティング |
注意: これらのMISTの多くは日本では未承認または一部施設のみで実施されています。Rezumは2023年に日本で薬事承認されましたが、保険適用は施設限定です。UroLift、iTind、Optilume は2026年5月現在、日本では未承認です。最新の承認状況は主治医にご確認ください。

Aquablation——ロボット支援ウォータージェット切除
Aquablation(アクアブレーション=ロボット制御の高圧水流で前立腺を切除する技術)は、特に注目されている新しい術式です。
2018年のWATER試験 [8](181名、二重盲検RCT)は、AquablationがTURPと比較して:
- 6ヶ月時IPSS改善: 非劣性を達成(p<0.0001)
- 合併症率: 26% vs 42%(p=0.015)で優越性
- 性的活動男性での射精障害: 10% vs 36%(p=0.0003)
さらに2026年のWATER III試験 [9](202名、部分ランダム化RCT)は、大前立腺(80〜180mL)においてAquablationとレーザー核出術(LEP)を直接比較しました。
- 3ヶ月時IPSS改善: Aquablation -12.9 vs LEP -13.1(非劣性確認)
- 逆行性射精: Aquablation 14.8% vs LEP 77.1%(p<0.001)
- 腹圧性尿失禁: Aquablation 0% vs LEP 9.3%(p<0.05)
これらの結果は、特に射精温存を重視する患者にとって、Aquablationが有力な選択肢となりうることを示しています。ただし、長期成績(5年以上)のデータはまだ蓄積中です。
日本での状況: 2026年5月現在、AquablationはFDA承認済みですが、日本では未承認です。承認申請の動向については、泌尿器科専門医にお問い合わせください。
生活習慣の改善——薬にも手術にも「効く」理由
BPHがメタボリックシンドロームと分子レベルでつながっている以上、生活習慣の改善はBPH管理の根幹です。日本のガイドライン [2] でも、軽症のBPH/LUTSに対しては薬物療法より先に「行動療法」が推奨されています。
エビデンスに基づく生活習慣改善
体重管理: 肥満(特に内臓脂肪)はインスリン抵抗性を介してBPHを増悪させます [15]。体重を5〜10%減らすだけでも、代謝状態の改善を通じてLUTSが改善する可能性があります。
運動習慣: 週150分以上の中等度有酸素運動は、全身の代謝改善に加え、交感神経の過活動を抑制し、BPH症状の改善に寄与します。
水分摂取の調整: 夜間頻尿には、夕方以降のカフェイン・アルコールの制限と、就寝2〜3時間前からの水分制限が有効です。ただし、日中の十分な水分摂取は維持してください。
排尿習慣の見直し: 膀胱訓練(尿意を感じてもすぐにトイレに行かず、少しずつ排尿間隔を延ばす)は、過活動膀胱の症状改善に役立ちます。
夜間多尿への対策: 昼間に下肢に溜まった水分が、就寝時に再吸収されて夜間尿量が増えることがあります。夕方の軽い散歩や弾性ストッキングの着用、就寝前に足を挙上する時間を設けることで改善する場合があります。

科学の現在地:わかっていること、まだわからないこと
確立された知見
- BPH/LUTSは加齢だけでなく、メタボリックシンドロームと分子レベルで連関する「代謝疾患」の側面を持つ [13][15]
- α遮断薬(特にタムスロシン)はBPH/LUTSの第一選択薬として確立されている [3]
- 5ARI+α遮断薬の併用は、単独療法と比較して長期的なBPH進行を有意に抑制する [4]
- タダラフィル併用はBPHとEDの両方を改善し、AUAガイドラインで推奨されている [1][5]
- HoLEPは大前立腺を含むBPHに対して有効かつ安全な術式である [10]
- Aquablationは従来法と比較して射精温存に優れる [8][9]
- 糖尿病は夜間頻尿のリスクを約1.5倍高める [14]
まだわからないこと
- MISTの長期成績(5年以上):Rezum、UroLift、Aquablation等の耐久性データはまだ限定的
- 生活習慣改善がBPH症状を改善するメカニズムの詳細な分子経路
- BPHと心血管疾患の因果関係:観察研究では関連が示されているが、介入試験による因果の証明はこれから [13]
- 個々の患者に最適な治療選択を予測するバイオマーカーの同定
- β3作動薬(ミラベグロン)の長期的な安全性と有効性データの蓄積
実践チェックリスト——受診前に確認すべきこと
以下のチェックリストは、泌尿器科受診を検討すべきかどうかの目安です。
すぐに泌尿器科を受診すべき場合:
- 完全に排尿できない(尿閉)
- 尿に血が混じる
- 排尿時に強い痛みがある
- 腎機能異常を指摘されている
受診を検討すべき場合:
- 夜間に2回以上トイレに起きる
- 尿の勢いが明らかに弱くなった
- 排尿後もスッキリしない(残尿感)
- 急な尿意を我慢できないことがある
- 排尿症状が日常生活に支障を来している
受診前に準備できること:
- 2〜3日間の排尿日誌(時刻・量・水分摂取)をつける
- IPSSスコアを自己採点しておく
- 現在服用中の薬のリストを持参する
- PSA(前立腺特異抗原)の直近の検査結果があれば持参する
おわりに——夜中のトイレは「年のせい」ではない
夜間頻尿は、50歳以上の男性の大多数が経験する症状です。しかし、「年だから仕方ない」と諦める必要はありません。
前立腺肥大症は、α遮断薬による速やかな症状改善から、5ARIによる前立腺縮小、PDE5阻害薬によるED併存への対応、そして射精温存を重視したMISTまで、患者一人ひとりの優先事項に合わせた治療選択肢が揃っています。
そして何より、BPHがメタボリックシンドロームと深くつながっているという科学的知見は、薬や手術だけでなく、生活習慣の改善が根本的な治療になりうることを教えてくれます。
泌尿器科の受診は、決して恥ずかしいことではありません。IPSSスコアを片手に、排尿日誌をつけて、最初の一歩を踏み出してみてください。夜通し眠れる朝が、きっと戻ってきます。
