はじめに:「なんとなく調子が悪い」の正体
40代後半から50代の男性に、こんな症状はないでしょうか。
朝の活力がない。集中力が続かない。筋力が落ちた気がする。性欲が以前ほどない。なんとなくイライラする。でも健康診断では「異常なし」。
これらの症状を一言でまとめると、「なんとなく調子が悪い」。実はこの漠然とした不調の背景に、テストステロンの低下が隠れていることがあります。
LOH症候群(Late-Onset Hypogonadism: 加齢男性性腺機能低下症候群)——いわゆる「男性更年期」です。日本人男性の約8%がLOHに該当するというデータがあります [14]。
長年、テストステロン補充療法(TRT)は「心臓に悪いのでは?」という懸念に阻まれてきました。しかし2023年、5,246名を対象としたTRAVERSE試験がその常識を覆しました [6]。この記事では、LOH症候群の診断から最新治療まで、15件のエビデンスに基づいて解説します。
LOH症候群とは——加齢による「テストステロンの下り坂」
テストステロンは男性の体を構成する「設計図の実行者」です。筋肉の維持、骨密度の保全、赤血球の産生、気分の調節、性機能——これらすべてにテストステロンが関与しています。
30歳を過ぎると、テストステロンは年に約1〜2%ずつ低下していきます。ただし、この低下速度には大きな個人差があります。重要なのは、LOH症候群は「加齢だけ」で起こるのではないということです。
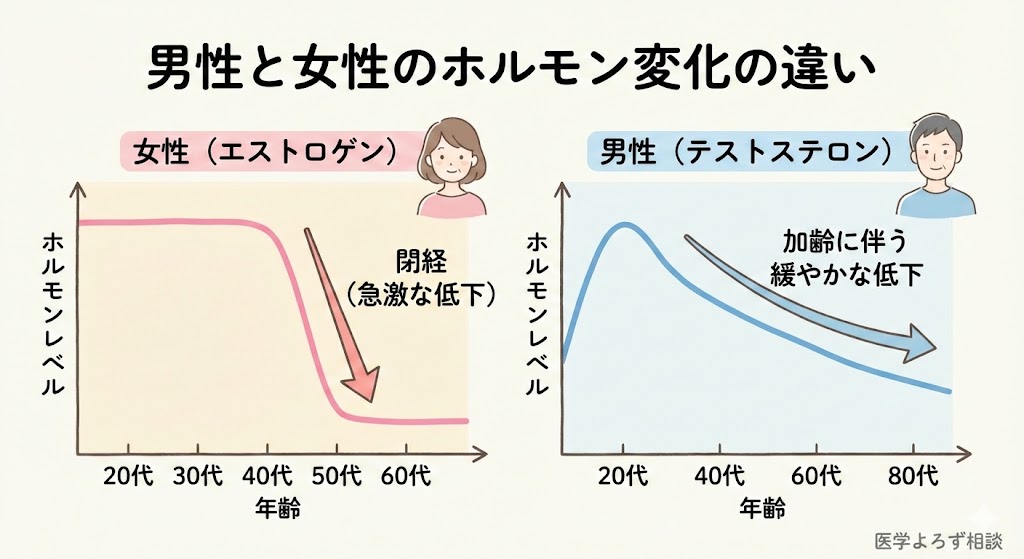
2020年のAl-SharefiとQuintonのガイドラインレビュー [12] は、各国ガイドラインの比較を通じて重要な指摘をしています。加齢に伴うテストステロン低下の主要な原因は、加齢そのものではなく、肥満・2型糖尿病・メタボリックシンドロームなどの併存疾患であるということです。
つまり、テストステロンの低下は「年のせい」ではなく、「生活習慣病のサイン」である可能性が高いのです。
メタボとテストステロンの「悪循環」——日本人データ
2010年、聖マリアンナ医科大学のKatabamiらは、274名の日本人男性を対象とした研究で、メタボリックシンドロームとテストステロンの関係を明らかにしました [14]。
メタボのある男性の遊離テストステロン(FT)は11.7±4.0 pg/mL。メタボのない男性は14.7±4.6 pg/mL。有意差ありです(P<0.0001)。さらに、メタボの構成要素(腹囲・血糖・中性脂肪・HDL・血圧)の数が増えるほど、テストステロンは有意に低下していました。
興味深いのは、ゴナドトロピン(LH/FSH)の代償性上昇が見られなかった点です。これは、テストステロン低下の原因が精巣そのものではなく、視床下部-下垂体レベルにあることを示唆しています。つまり「脳がテストステロンを作れ」という指令を出せなくなっている。
これが「悪循環」を生みます。メタボ → テストステロン低下 → さらなる内臓脂肪蓄積・インスリン抵抗性 → さらなるテストステロン低下。この循環を断つことが、治療の本質です。
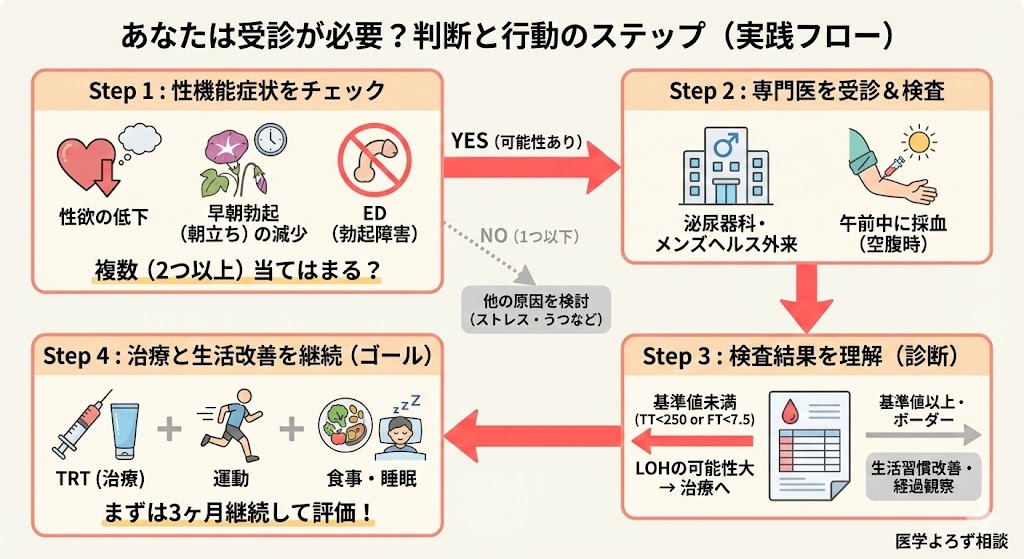
診断:「4つの質問」で見えてくるもの
日本の診断基準
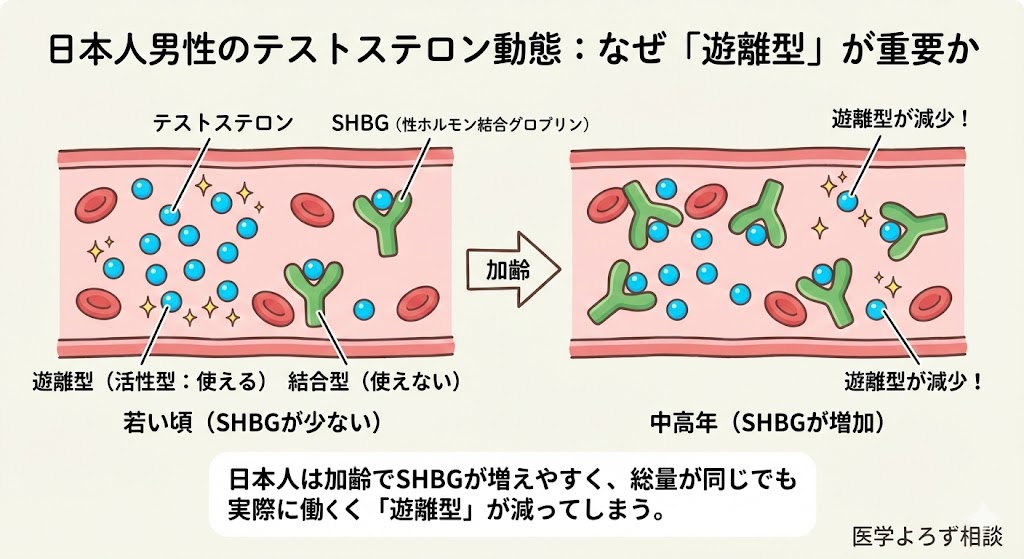
日本泌尿器科学会のガイドラインでは、LOH症候群の診断基準として遊離テストステロン(FT)<8.5 pg/mLを採用しています。
2022年、Akehiらは、234名の日本人男性(40〜64歳)を対象に、簡便なスクリーニング法を開発しました [13]。従来のAMS(Aging Males' Symptoms)質問票は17項目ありますが、そのスコアとテストステロン値は相関しないことが判明。
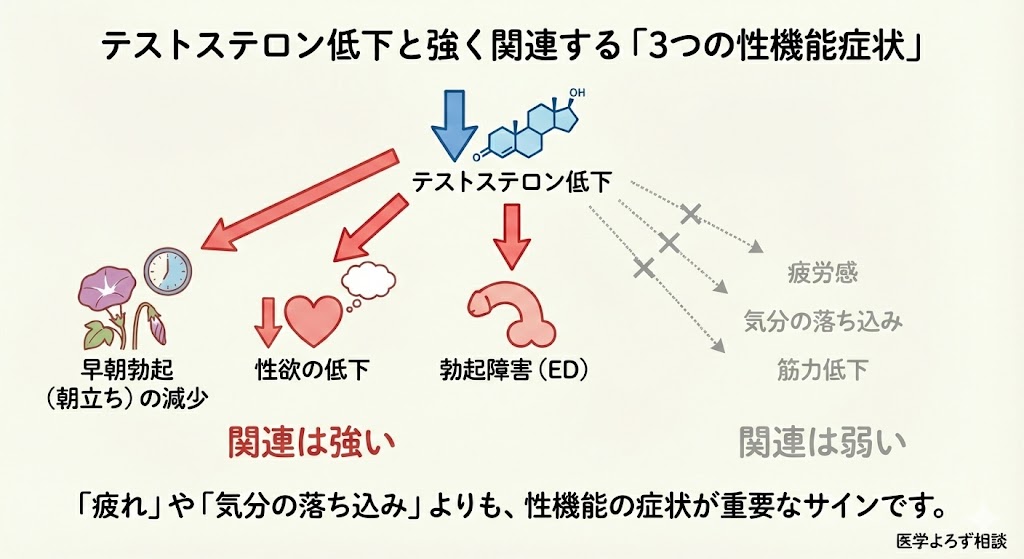
代わりに、以下の4項目に絞った「選択的スコア」が有効でした。
- 筋力の低下を感じる
- 性機能が低下した
- 朝立ちが減った
- 性欲が以前より低い
この4項目の合計が10点以上であれば、FT<8.5 pg/mLに対応する可能性が高いという結果です。外来で「最近どうですか?」と聞くよりも、この4つを具体的に聞いた方が診断に近づける。
どの診療科を受診すべきか
LOH症候群の診断・治療は泌尿器科(メンズヘルス外来)が専門です。内科や精神科では見落とされやすい。「メンズヘルス外来」「LOH外来」を掲げている医療機関を探してください。
検査は採血のみで、遊離テストステロン・LH・FSH・プロラクチン・PSAを測定します。朝9〜11時に採血することが重要です(テストステロンは日内変動があり、午前中が最高値)。
TRAVERSE試験——心臓への不安を科学で解消した5,246名の試験
なぜTRAVERSE試験が画期的なのか
2010年代、いくつかの観察研究がTRTと心血管イベントの増加を示唆し、FDAが警告を出しました。これにより、世界中で「テストステロンは心臓に悪い」という認識が広がり、処方を控える医師が増えました。
TRAVERSE試験(NEJM 2023)[6] は、この問題に正面から答えるために設計された史上最大のRCTです。
対象は45〜80歳の男性5,246名。全員がテストステロン低下(<300 ng/dL)に加え、心血管疾患の既往または高リスク因子を持っていました。つまり、「心臓に最も悪影響が出やすいはずの集団」を意図的に選んでいます。
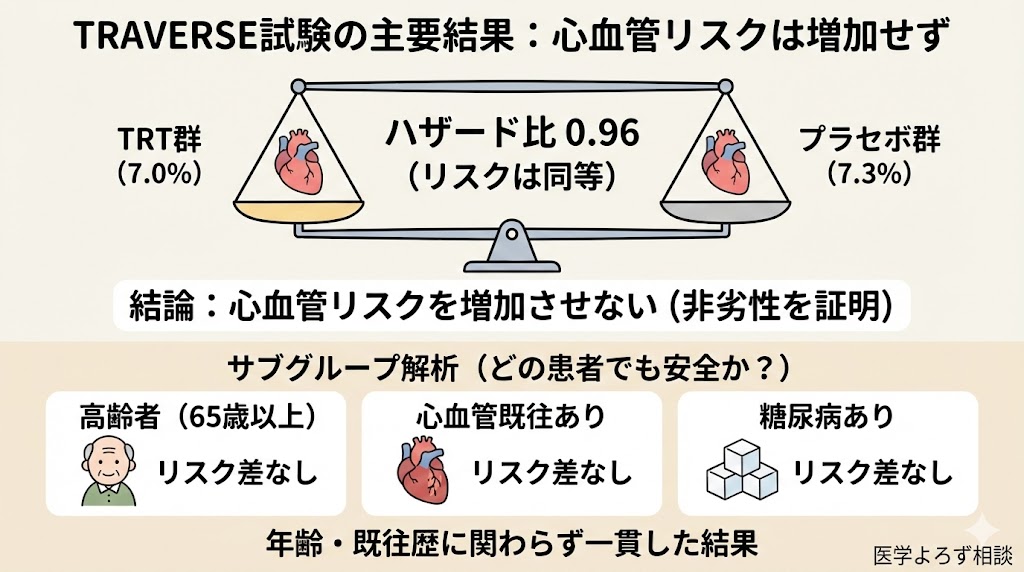
結果:心血管安全性を確認
主要エンドポイント(心血管死・非致死性心筋梗塞・非致死性脳卒中の複合):
- テストステロン群:7.0%
- プラセボ群:7.3%
- ハザード比 0.96(95%CI: 0.78-1.17)
- P<0.001(非劣性達成)
平均21.7ヶ月の治療、33.0ヶ月の追跡を経て、TRTはMACEリスクを増加させないことが非劣性として確認されました。
2026年のGarcia-Becerraらによる41のRCTを統合したメタアナリシス(11,161名)[1] でも、MACE(OR 0.83, 95%CI: 0.52-1.32)および前立腺癌(OR 0.88, 95%CI: 0.52-1.51)のいずれにおいても有意なリスク増加は認められませんでした。
ただし注意点がある
TRAVERSE試験のサブ解析で、いくつかの注意すべき結果が報告されています。
骨折(NEJM 2024)[7]:BMDは改善したにもかかわらず、臨床骨折はテストステロン群で3.50%、プラセボ群で2.46%(HR 1.43, 95%CI: 1.04-1.97)と逆説的に増加しました。メカニズムは不明ですが、「テストステロンで骨が強くなるはず」という単純な期待には留保が必要です。
前立腺安全性(JAMA Network Open 2023)[8]:高グレード前立腺癌のリスクは有意差なし(HR 1.62, 95%CI: 0.39-6.77, P=0.51)。ただしPSAはTRT群でやや上昇するため、定期的なモニタリングは必須です。
TRTで何が改善するのか——メタアナリシスの示すデータ
勃起機能
関西医科大学のTaniguchiらのメタアナリシス(18件のRCTレビュー、6件のMA、n=1,458)[2] では、TRT群でIIEF-EFDスコアがMD +1.86(95%CI: 1.01-2.72, P<0.0001)と有意に改善しました。テストステロンゲル、30週以上の投与、糖尿病・メタボのない患者で効果が顕著でした。
Xuらの2024年の28 RCTメタアナリシス(n=3,461)[4] でも、IIEFスコアの改善が再確認されています(WMD +3.26, 95%CI: 1.65-4.88, P<0.0001)。
代謝
Kim SHらの16 RCTメタアナリシス(n=1,373)[3] では、TRTによる代謝改善が示されました。HbA1c: MD -0.172(P<0.05)、HOMA-IR(インスリン抵抗性の指標): MD -0.514(P<0.01)、ウエスト周囲径: MD -0.164(P<0.05)。
つまり、TRTは先ほど述べた「メタボ→テストステロン低下」の悪循環を断つ方向に働く可能性があるのです。
貧血
TRAVERSE試験のサブ解析(JAMA Network Open 2023)[9] では、ベースラインで貧血のあった815名中、6ヶ月時点での寛解率がTRT群41.0% vs プラセボ群27.5%(P=0.002)と有意差がありました。テストステロンが赤血球産生を促進することは確立されており、原因不明の貧血にLOHが隠れている可能性を示唆しています。
気分とエネルギー
TRAVERSE試験のうつ症状サブ解析(JCEM 2024)[10] では、低性腺機能症男性の50.8%に有意なうつ症状があり、TRTは気分とエネルギーに小さいが有意な改善をもたらしました。ただし、認知機能や睡眠の質には効果が認められませんでした。
排尿症状
「テストステロンを補充すると前立腺が肥大して排尿が悪くなるのでは?」——これもよくある懸念です。Yuanらの21 RCTのネットワークメタアナリシス(n=2,453)[5] は、TRTが下部尿路症状(LUTS)を悪化させないことを示しました。むしろ、長期筋注TRTでは蓄尿症状が有意に改善(P=0.03)しています。
日本での治療の実際
保険適用
日本では、テストステロン補充療法はLOH症候群として保険適用があります。
- エナント酸テストステロン注射(エナルモンデポー)125mg/2〜4週ごと
- 自己負担:1回約1,000〜2,000円(3割負担)
- 泌尿器科(メンズヘルス外来)で処方
ただし、ジェル製剤(アンドロジェル)は日本では承認されていません。海外では主流ですが、日本で使用できるのは注射剤のみです。
治療開始前のチェック
- PSA検査(前立腺癌スクリーニング)
- ヘマトクリット値(多血症リスク)
- 睡眠時無呼吸の有無
- 挙児希望の確認(TRTは精子形成を抑制する)
モニタリング
治療開始後は、3〜6ヶ月ごとに以下を確認します。
- テストステロン値(目標:正常下限〜中間値)
- ヘマトクリット(54%超で用量減量または休薬)
- PSA
- 肝機能
科学の現在地:わかっていること、いないこと
確立された知見:
- TRTは心血管安全であり、MACEリスクを増加させない(TRAVERSE試験 n=5,246 + 41 RCT MA n=11,161)[1][6]
- TRTは勃起機能を有意に改善する(複数のメタアナリシスで一致)[2][4]
- TRTは代謝マーカー(HbA1c, HOMA-IR, ウエスト周囲径)を改善する [3]
- TRTは排尿症状を悪化させない [5]
- TRTは貧血を改善する [9]
- メタボリックシンドロームとテストステロン低下は双方向の悪循環関係にある [14]
未解明点・現在の限界:
- TRAVERSE試験の追跡期間は平均33ヶ月であり、5年以上の長期安全性データは不足
- 骨折リスクの逆説的増加(HR 1.43)のメカニズムは未解明 [7]
- 日本人男性を対象とした大規模RCTは存在しない
- 前立腺癌既往者へのTRTの安全性は未確立(TRAVERSE試験では除外)[8]
- 最適な投与経路・用量・期間は個別化が原則であり、標準化されていない [12]
- TRTの気分・認知機能への効果は小さく、うつ病の治療としては不十分 [10]
- 挙児希望のある男性へのTRTは精子形成を抑制するため使用できない
実践チェックリスト
「LOH症候群かもしれない」と感じたら:
- 自己チェック:「筋力低下」「性機能低下」「朝立ち減少」「性欲低下」の4項目を10点満点で評価 [13]
- 泌尿器科(メンズヘルス外来)を受診し、午前中の採血で遊離テストステロンを測定
- PSA・ヘマトクリット・代謝マーカーも同時にチェック
治療を始める前に:
- まず併存疾患(肥満・糖尿病・睡眠時無呼吸)の治療を優先 [12]
- 挙児希望がある場合はTRT以外の選択肢を検討
- TRTの効果と限界について医師と十分に話し合う
治療中の注意:
- 3〜6ヶ月ごとの定期採血(ヘマトクリット54%超に注意)
- PSAの定期モニタリング
- 効果判定は最低3ヶ月継続してから
おわりに:「年のせい」で片付けない
LOH症候群は、「年のせい」の一言で片付けるには惜しい疾患です。TRAVERSE試験は、適切な患者選択のもとでTRTが安全に実施できることを示しました [6]。
ただし、テストステロンは万能薬ではありません。まず生活習慣を見直し、メタボリックシンドロームがあればその治療を優先する。そのうえで、テストステロンが本当に低い方には、補充療法という選択肢がある。
「なんとなく調子が悪い」が長引いているなら、一度、泌尿器科で遊離テストステロンを測定してみてください。血液検査一つで、見えてくるものがあるかもしれません。
本日のまとめ
- LOH症候群の本質: 加齢だけでなく、メタボとの悪循環が主因。日本人の約8%が該当
- TRAVERSE試験の結論: 5,246名のRCTでTRTの心血管安全性が確認(HR 0.96)。ただし骨折リスクの逆説的増加あり
- 今日からできること: 4つの質問で自己チェック→泌尿器科で遊離テストステロン測定。まず生活習慣改善を優先
関連記事:
