はじめに:「外来で聞けない」代表格の話
「最近、どうも……」
その言葉が出るまでに、多くの男性は何ヶ月も、あるいは何年も一人で悩んでいます。ED(勃起不全)は、外来で最も聞きづらい症状のひとつ。日本人男性の推定1,400万人が抱えているにもかかわらず、受診率はわずか3%程度にとどまります [11]。
しかし、ここで知っていただきたいことがあります。EDは「加齢のせい」「気持ちの問題」では片づけられません。現代医学は、EDを全身の血管健康を映す鏡として捉えています。つまり、EDは心筋梗塞や脳卒中の3〜5年前に現れる早期警告サインなのです [4]。
この記事では、「なぜEDが血管の病気なのか」を分子レベルから解き明かし、最新の国際ガイドラインが示す「EDから心臓を守る戦略」までをお伝えします。
動脈の太さが運命を分ける——Montorsiの「動脈径仮説」
なぜEDは心臓病に先行するのか。その答えは、驚くほどシンプルな物理学にあります。
2005年、イタリアの循環器内科医Montorsiらが提唱した「動脈径仮説(Artery Size Hypothesis)」[4]。これは、動脈硬化という同じ病気が、血管の太さの違いによって異なるタイミングで症状を出すという考え方です。
陰茎動脈の直径は1〜2mm。一方、冠動脈(心臓を養う血管)は3〜4mm。高速道路に喩えるなら、陰茎動脈は「片側1車線の山道」、冠動脈は「片側2車線の幹線道路」です。同じ量のプラーク(動脈硬化巣)が溜まったとき、どちらが先に渋滞するか——答えは明白です。
この仮説から導かれるタイムラインは次の通りです。
- ED発症 → 冠動脈疾患の発症まで2〜3年
- ED発症 → 心血管イベント(心筋梗塞・脳卒中)まで3〜5年

つまり、EDの発症は「心臓からのSOS」を受け取るチャンスでもあるのです。
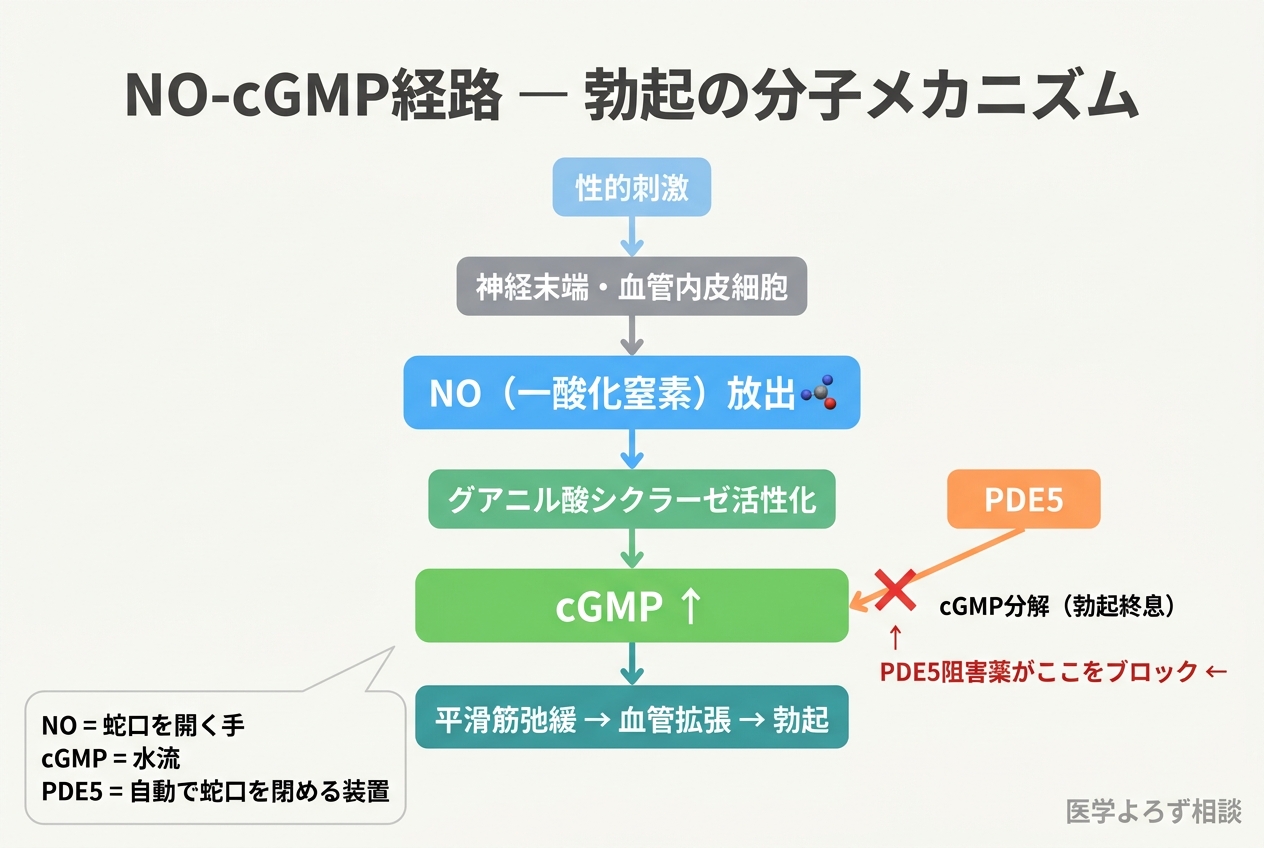
勃起のメカニズム——NO-cGMP経路を理解する
EDがなぜ血管の病気なのかを理解するには、まず「正常な勃起がどう起こるのか」を知る必要があります。
性的刺激が脳から脊髄を経て陰茎に伝わると、海綿体の神経末端と血管内皮細胞から一酸化窒素(NO)が放出されます [7]。NOは小さなガス分子で、平滑筋細胞内に素早く拡散します。
NOが平滑筋に到達すると、グアニル酸シクラーゼという酵素を活性化し、cGMP(環状グアノシン一リン酸)を産生させます。cGMPはカルシウム濃度を低下させ、平滑筋を弛緩させます。結果として海綿体の血管が拡張し、血液が流入して勃起が起こります。
この過程を水道に喩えるなら——
- NO = 蛇口を開く手
- cGMP = 水流そのもの
- PDE5(ホスホジエステラーゼ5型) = 自動で蛇口を閉める装置
PDE5はcGMPを分解して勃起を終息させます。つまり、勃起は「NOによる開始」と「PDE5による終了」のバランスで制御されているのです。
共通の敵——酸化ストレスと内皮機能障害
ここで重要な事実があります。EDと心血管疾患(CVD)は、同じ分子レベルの異常を共有しています [8]。
その共通の病態とは内皮機能障害です。
血管内皮細胞は単なる「管の内壁」ではありません。NOを産生し、血管トーンを調節し、血小板凝集を防ぎ、炎症を制御する——血管の司令塔です。
しかし、糖尿病・高血圧・脂質異常症・喫煙・肥満といったリスク因子は、すべて活性酸素種(ROS)を過剰に発生させます。ROSはNOと直接反応してその生物学的利用能を低下させ、さらに内皮細胞そのものを傷害します [8]。
結果として——
- NO産生が低下 → 血管拡張能が損なわれる
- 炎症が促進 → プラークが形成される
- 血管が硬化 → 血流が制限される
この過程は陰茎でも冠動脈でも同時に進行しています。ただ、細い陰茎動脈で「先に」症状が出るだけなのです。
日本の疫学——4カ国中最も高い有病率
では、日本におけるEDの実態はどうでしょうか。
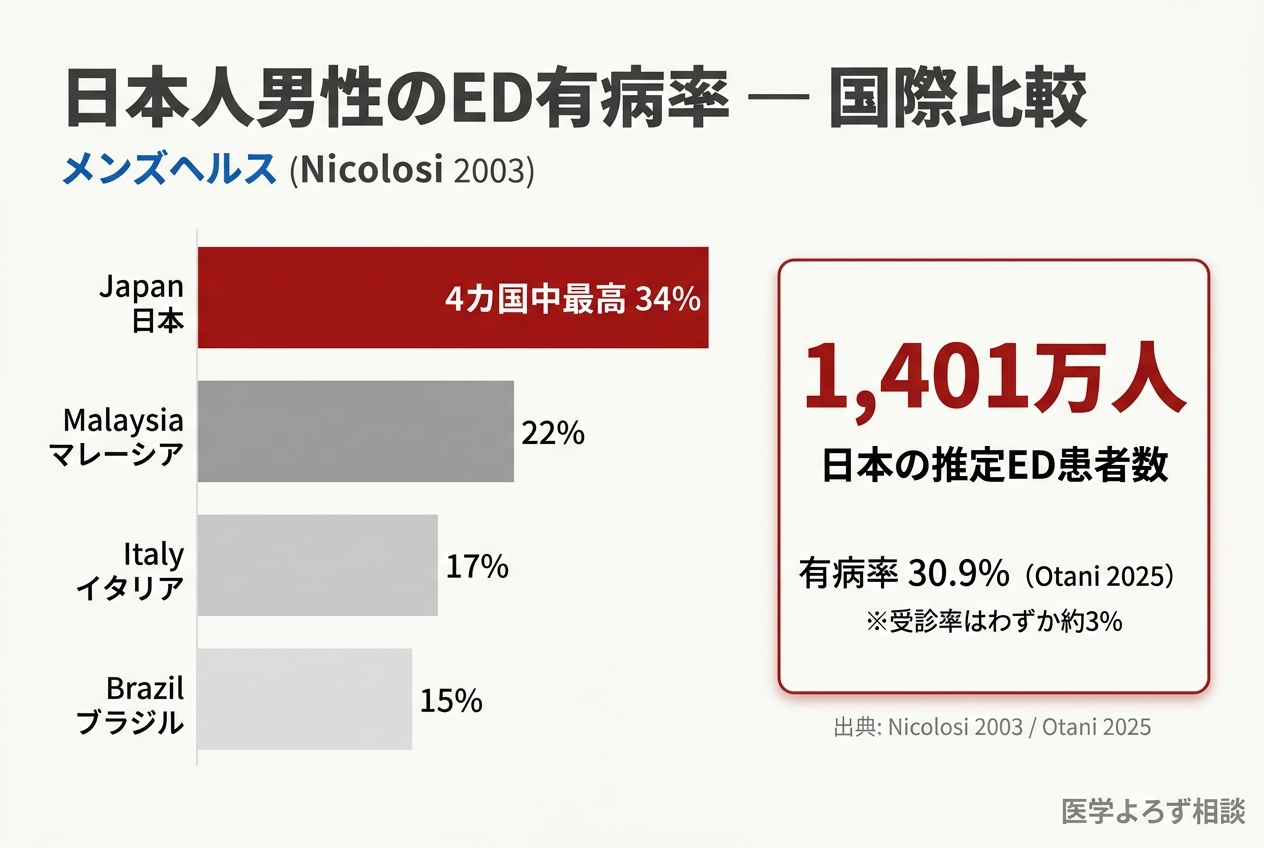
2003年の国際比較研究(日本・マレーシア・イタリア・ブラジル)では、40〜70歳男性における中等度〜完全EDの年齢調整有病率は、日本が34%で4カ国中最高でした [12]。マレーシア22%、イタリア17%、ブラジル15%と比較すると突出しています。
さらに2025年の最新全国調査(Otani 2025)では、EHS(勃起硬度スコア)によるED有病率は30.9%、推定患者数は約1,401万人と報告されています [11]。注目すべきは、20〜24歳の若年男性でも性欲・勃起硬度・満足度が予想以上に低下しているという新しいトレンドです。
なぜ日本が高いのか。明確な答えはありませんが、喫煙率・ストレス・受診抵抗感・メタボリックシンドロームの高い有病率が複合的に関与していると考えられています。
EDは心血管イベントをどれだけ予測するか
「EDと心臓病は関係がある」——では、どの程度関係があるのでしょうか。
複数の大規模メタ解析がこの問いに答えています。
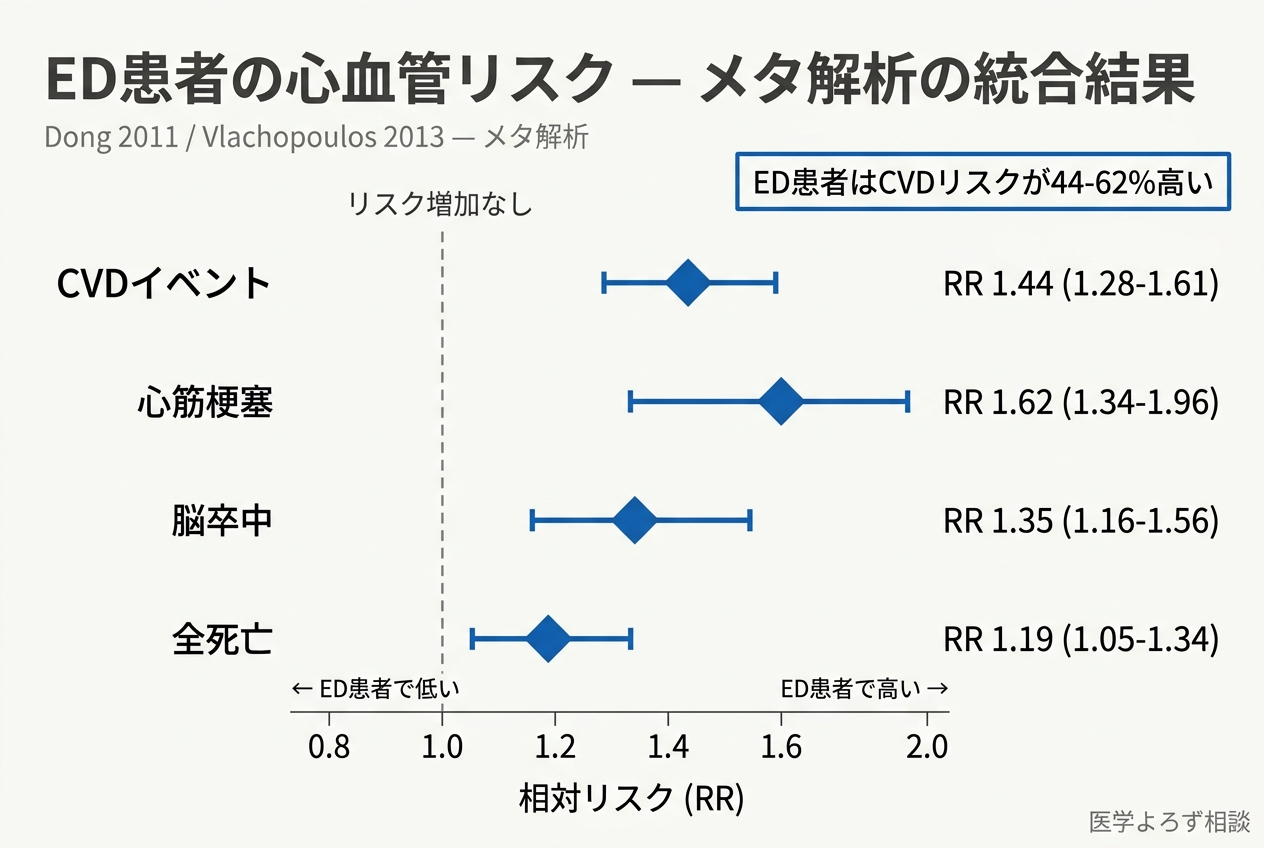
Dong 2011(約36,000人のメタ解析)[1]:
- CVイベントリスク: 44%増加
- 心筋梗塞リスク: 62%増加
- 脳血管イベント: 39%増加
- 全死亡: 25%増加
Vlachopoulos 2013(92,757人、14コホート研究)[2]:
- CVDリスク: RR 1.47
- 冠動脈疾患: RR 1.46
- 脳卒中: RR 1.35
- 全死亡: RR 1.19
Besiroglu 2021(アンブレラレビュー)[3]:
- 複数のメタ解析を統合し、EDがCVDの独立したリスクマーカーであることを確定的に支持
Princeton IVガイドライン(2024)——EDを心血管リスク増強因子に
2024年、Mayo Clinic Proceedings誌にPrinceton IVコンセンサスが発表されました [6]。これは、EDと心血管リスク管理を統合した国際ガイドラインの最新版です。
その核心的メッセージは明確です。
EDは「ASCVD(動脈硬化性心血管疾患)リスク増強因子」として正式に位置づけられた。
従来の心血管リスク評価では見落とされがちだったED。Princeton IVは、ED患者に対して以下を推奨しています。
- 冠動脈カルシウムスコア(CAC)の測定を考慮
- ED患者をリスク層別化(低リスク・中間リスク・高リスク)
- 性行為の運動負荷は2〜3 METs(階段2階分程度)であり、低〜中リスクでは安全
これは「EDを治す」だけでなく、「EDをきっかけに心血管リスクを評価し、予防する」という発想の転換です。
PDE5阻害薬——EDの治療が心臓を守る可能性
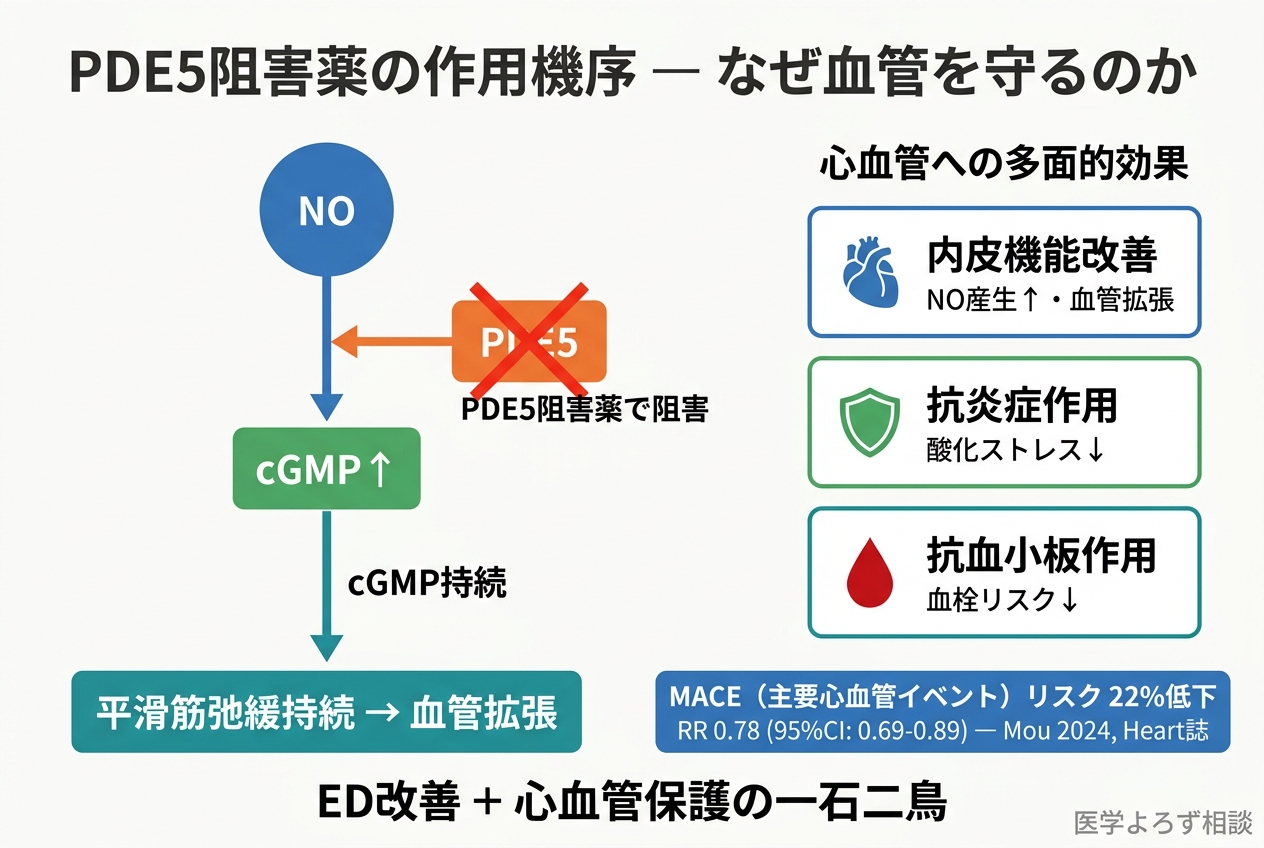
ここからは治療の話に移りましょう。PDE5阻害薬は、EDの第一選択薬として確立されています [15]。しかし近年、その効果はED改善にとどまらない可能性が示されています。
心血管保護のエビデンス
2024年のHeart誌に掲載されたMouらのメタ解析 [13] は、PDE5阻害薬使用者における長期心血管アウトカムを検討しました。
- MACE(主要心血管イベント)リスク: 22%低下(RR 0.78, 95%CI 0.69-0.89)
- 全死亡リスクも低下傾向
Anderson 2024の後ろ向きコホート研究 [14] でも、タダラフィル使用者は全死亡・心血管イベント・認知症リスクが低下していました。
ただし注意が必要です。これらは観察研究を含むメタ解析であり、「健康な男性ほどPDE5阻害薬を使用する」という処方バイアスの可能性があります。因果関係の証明にはRCTが必要ですが、現時点のデータは「ED治療が心血管保護にもなりうる」という期待を支持しています。
日本での利用状況
日本で承認されているPDE5阻害薬は3種類です。
| 薬剤 | 特徴 | 費用目安(1回分) |
|---|---|---|
| シルデナフィル(バイアグラ等) | 作用4-5時間。最も歴史が長い | 約1,000〜1,500円 |
| タダラフィル(シアリス等) | 作用最大36時間。週末薬 | 約1,500〜2,000円 |
| バルデナフィル(レビトラ等) | 即効性。食事の影響を受けやすい | 約1,000〜1,500円 |
保険適用: 自由診療(全額自費)。2022年4月から不妊治療目的に限り保険適用の道が開かれましたが、ED治療単独では自費です。
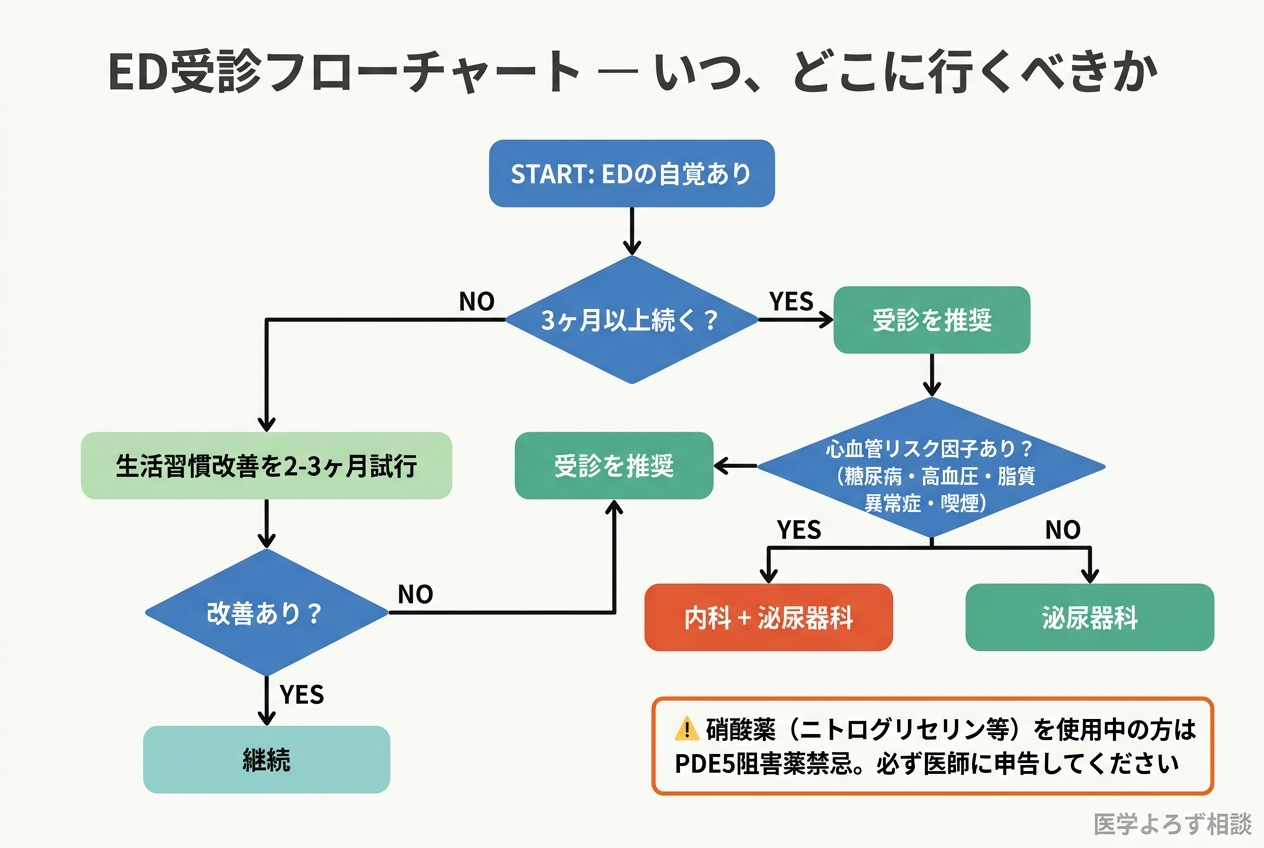
日本性機能学会のED診療ガイドライン第3版 [15] では、PDE5阻害薬を第一選択として推奨しています。器質的因子と心理的因子の評価を行った上で、禁忌(硝酸薬併用など)がなければ処方可能です。
ライフスタイル介入——薬なしでもEDは改善する
「薬は最後の手段にしたい」と考える方も多いでしょう。朗報があります。
Espositoらの2つのRCTは、ライフスタイル介入だけでEDが改善することを実証しました。
体重減少の効果(Esposito 2004)[9]:
- 対象: BMI≧30の肥満男性110人、2年間追跡
- 結果: 介入群でIIEFスコアが13.9→17に改善(対照群は変化なし)
- 体重5〜10%の減少で勃起機能が有意に改善
地中海食の効果(Esposito 2006)[10]:
- 対象: メタボリックシンドロームの男性65人
- 結果: 地中海食群(果物・野菜・ナッツ・全粒穀物・オリーブオイル豊富)でED改善率が有意に向上
これらの効果は、酸化ストレスの軽減、炎症の抑制、そして内皮機能の改善を介していると考えられています。薬と同じ経路——NO-内皮機能——をライフスタイルから底上げするアプローチです。
低強度衝撃波療法(LiSWT)——新たな選択肢
PDE5阻害薬以外の治療選択肢として注目されているのが、低強度衝撃波療法(LiSWT)です。
2024年にCochrane Database(最も厳密な系統的レビュー)が初めてLiSWTを評価しました [16]。
- IIEF-EFスコア: 最大5ポイント改善
- 軽度〜中等度EDで臨床的に意味のある効果
- ただし2年以降は効果が減衰する可能性
LiSWTは血管新生を促進し、内皮機能を改善する機序が想定されています。薬剤不要・侵襲が少ないという利点がある一方、長期持続性のデータが不十分であり、現時点では「PDE5阻害薬の代替」というよりも「補助的選択肢」として位置づけるのが妥当です。
わかっていること/わかっていないこと
わかっていること(Known)
- EDと心血管疾患は同じ内皮機能障害を共有する
- 陰茎動脈が細いため、EDは冠動脈疾患に3〜5年先行する
- ED患者のCVDリスクは44〜47%高い(メタ解析)
- PDE5阻害薬はED改善に加え、心血管保護の可能性がある(MACE -22%)
- 体重減少と地中海食はEDを改善する(RCTで実証)
- Princeton IVはEDをASCVDリスク増強因子として位置づけた
わかっていないこと(Unknown)
- PDE5阻害薬の心血管保護効果は因果関係か——大規模RCTはまだない
- 若年男性のED増加の正確な原因——ポルノ消費・座位時間・ストレスの寄与度は不明
- LiSWTの長期効果——2年以降のデータが限定的
- 最適なスクリーニング間隔——ED患者にどの頻度でCAC測定を行うべきか未確立
- 日本人特有の高有病率の原因——遺伝的要因vs環境要因の比率は不明
実践チェックリスト——今日からできること
セルフチェック
- 勃起の硬さが以前より低下していると感じるか?
- 性行為の途中で勃起が維持できないことがあるか?
- 朝立ち(夜間勃起)が減少していると感じるか?
→ 2つ以上「はい」なら、EDの可能性があります。
生活習慣の見直し
- 禁煙(最も確実な血管保護策)
- 有酸素運動(週150分以上)
- 地中海食(野菜・果物・魚・ナッツ・オリーブオイル)
- 体重管理(BMI 25未満を目標)
- 節酒(過度の飲酒はNO産生を阻害)
- 十分な睡眠(テストステロンは睡眠中に分泌される)
受診の判断
- 40歳以上でEDがある → 心血管リスク評価を推奨
- 糖尿病・高血圧・脂質異常症がある → より積極的に受診
- EDが3ヶ月以上続いている → 泌尿器科・内科を受診
おわりに:EDは「終わり」ではなく「始まり」
臨床医として伝えたいのは、EDは恥ずかしいことでも、加齢の宿命でもないということです。
EDは身体があなたに送る、最も早い警告サインです。この信号をキャッチして行動すれば、心筋梗塞や脳卒中を未然に防げる可能性があります。3〜5年という「猶予期間」は、ライフスタイルを変え、リスクを評価し、必要なら治療を始めるのに十分な時間です。
PDE5阻害薬はED治療の第一選択であると同時に、心血管保護の可能性を秘めた薬でもあります。治療を受けることは「弱さ」ではなく、自分の健康に責任を持つ「強さ」です。
一人で悩む時間を、一歩踏み出す勇気に変えてください。
関連記事:
- LOH症候群(男性更年期)完全ガイド——TRAVERSE試験が変えた治療の常識
- AGA(男性型脱毛症)完全ガイド——薄毛が気になり始めた30〜40代男性へ
- GLP-1受容体作動薬の真実|肥満治療を超えた抗老化の可能性
