はじめに:夜中に2回以上トイレに起きるなら
50代を過ぎた頃から、こんな変化に気づいていませんか。
夜中に2回、3回とトイレに起きる。尿の勢いが弱くなった。出始めるまでに時間がかかる。残尿感がある。急にトイレに行きたくなって焦る。
「年だから仕方ない」——多くの男性がそう思って受診を先延ばしにしています。しかし、これらの症状には明確な原因があります。前立腺肥大症(BPH: Benign Prostatic Hyperplasia)です。
50代男性の約50%、80代では約80%が組織学的にBPHを有しているとされています。つまり、加齢とともにほぼ全員が経験する「当たり前の変化」ではあるのですが、日常生活に支障をきたすレベルであれば、それは治療の対象です。
そして2023年、BPH治療の世界は大きく変わりました。AUAガイドラインが全面改訂され [1]、従来の手術に代わる低侵襲治療が次々とエビデンスを積み上げています。「薬で我慢するか、手術するか」の二択だった時代は終わりつつあります。
この記事では、15件のエビデンスに基づいて、薬物療法から最新の低侵襲治療までを解説します。
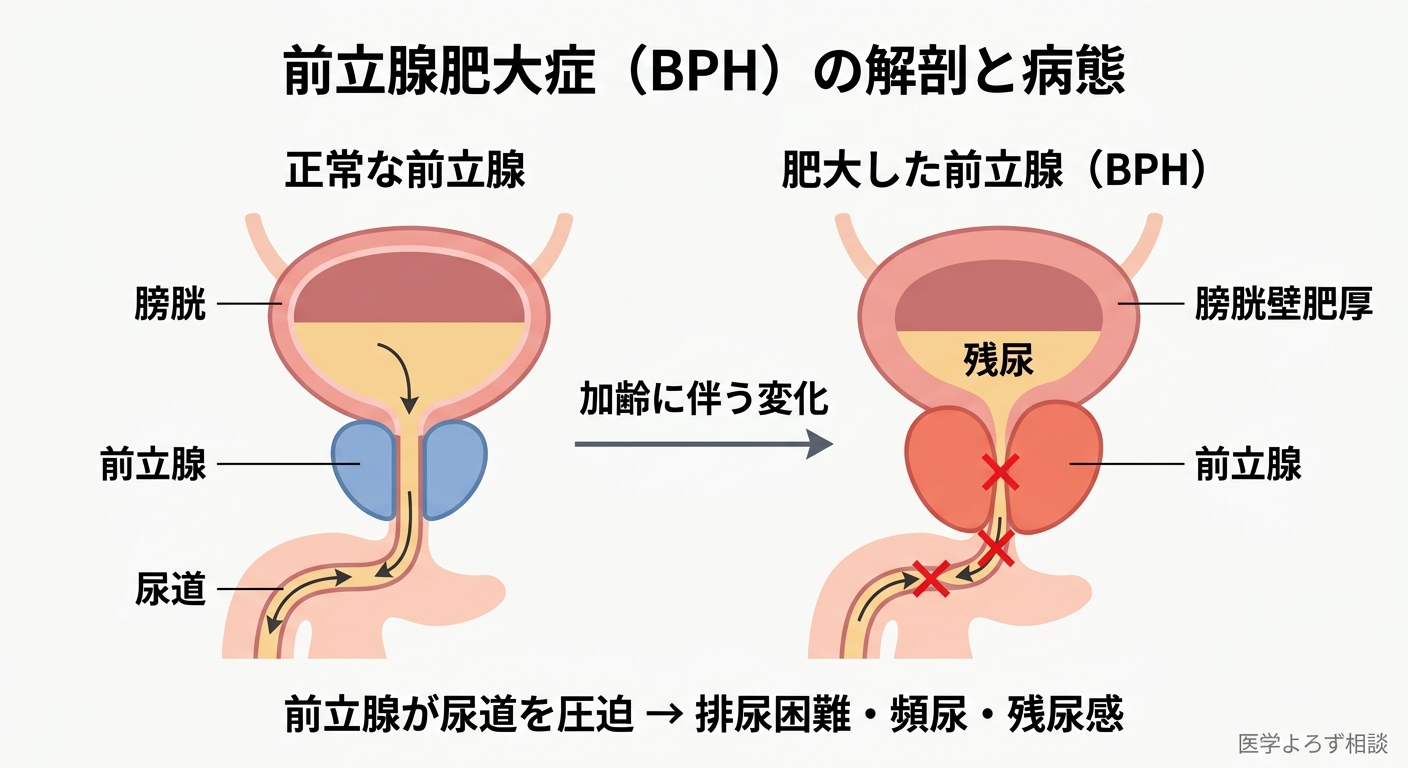
前立腺肥大症とは——「クルミ大の臓器」が尿道を圧迫する
前立腺は膀胱の直下、尿道を取り囲むように位置するクルミ大の臓器です。精液の一部を分泌する生殖器官ですが、加齢とともに肥大する——これがBPHの本態です。
肥大した前立腺が尿道を圧迫し、尿の通り道を狭くする。これが「下部尿路症状(LUTS: Lower Urinary Tract Symptoms)」を引き起こします。
LUTSは大きく3つに分類されます。
蓄尿症状(尿をためる段階の問題): 頻尿、夜間頻尿、尿意切迫感 排尿症状(尿を出す段階の問題): 尿勢低下、排尿遅延、腹圧排尿 排尿後症状: 残尿感、排尿後滴下

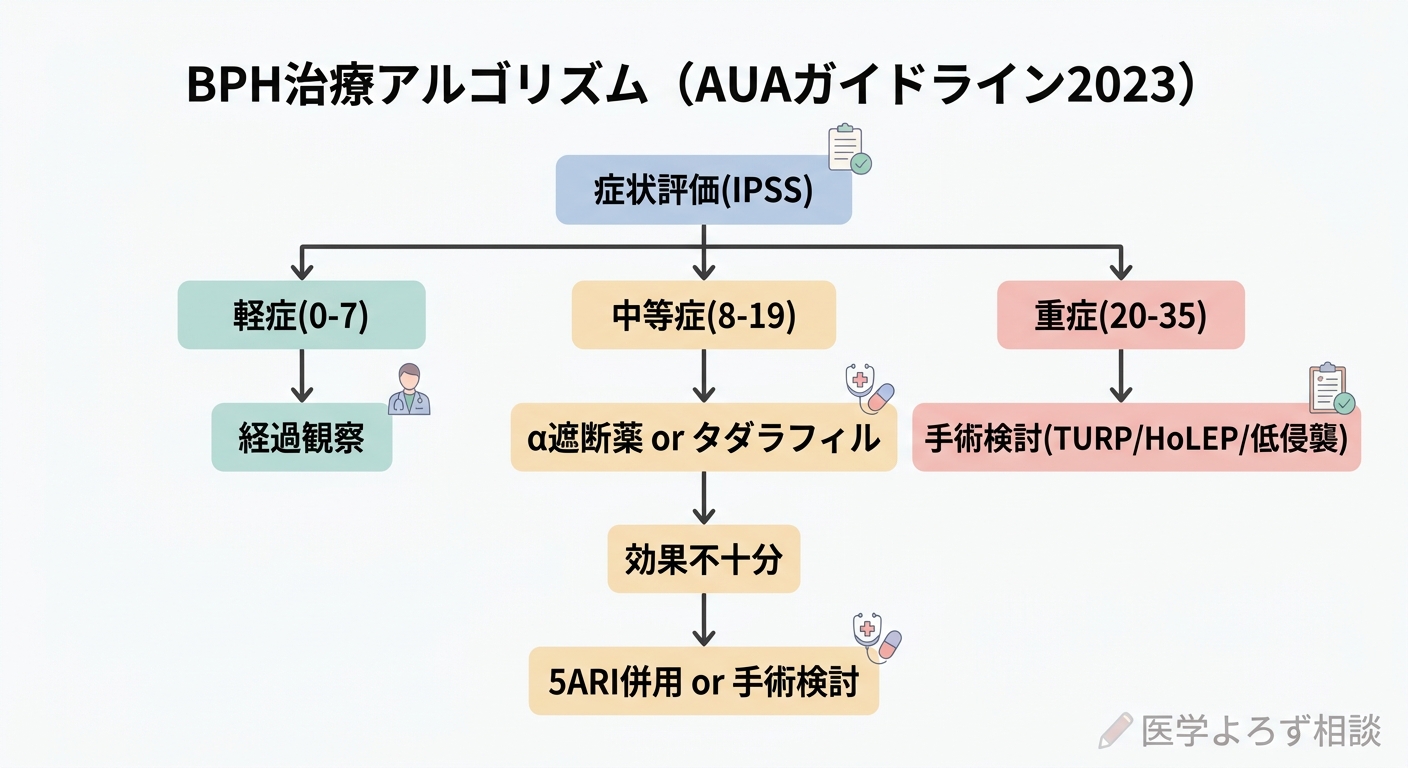
これらの症状を数値化するのがIPSS(国際前立腺症状スコア)です。7つの質問に0〜5点で回答し、合計0〜35点で重症度を判定します。8〜19点が中等症、20点以上が重症とされます [1]。
BPHは「代謝疾患」でもある——メタボとの深い関係
興味深いことに、BPHは単なる「前立腺が大きくなる病気」ではありません。2024年の北京協和医院からの系統的レビュー [14] は、BPHとメタボリックシンドローム(MetS)の分子レベルでの関連を包括的にまとめています。
インスリン抵抗性、肥満、高血圧、脂質異常症——これらMetSの構成要素が、前立腺の肥大を加速させることが確立されつつあります。関与する分子経路は以下の通りです。
インスリンとIGF-1: 前立腺の間質細胞・上皮細胞の増殖を促進 アンドロゲンとエストロゲン: 加齢に伴うバランスの変化が前立腺肥大に寄与 アディポカイン: 脂肪組織から分泌される炎症性因子が前立腺の微小環境を悪化
これはLOH症候群(テストステロン低下)との悪循環とも重なります。メタボ→テストステロン低下→内臓脂肪増加→前立腺肥大——この連鎖を理解することは、BPHを「前立腺だけの問題」として捉えないために重要です。
日本のBPH治療の現在地——NDBデータが語る処方動向
2024年、東京大学のSasakiらは、日本のNDB(ナショナルデータベース)オープンデータを用いて、2014年から2021年までのBPH処方動向を初めて体系的に分析しました [15]。
| 薬剤クラス | 2014年 | 2021年 | 変化 |
|---|---|---|---|
| α1遮断薬 | 9,898/千人男性 | 12,613/千人男性 | +27% |
| 5α還元酵素阻害薬 | 1,441/千人男性 | 2,310/千人男性 | +60% |
| タダラフィル | 900(2015年) | 2,520/千人男性 | +180% |
タダラフィルの処方急増(180%増)が目を引きます。2014年に日本でBPH/LUTS適応を取得して以降、BPH治療のランドスケープを変えつつあります。一方、市場規模全体は664百万ドルから279百万ドルに縮小——後発品シフトが進んでいます。
薬物療法:何を最初に使うべきか
α遮断薬——第一選択のNMAランキング
BPH/LUTSの薬物治療の第一選択はα1遮断薬です。前立腺・膀胱頸部の平滑筋を弛緩させ、尿道の圧迫を軽減します。効果は服用開始後数日で実感できます。
2024年のYoosufらによるネットワークメタアナリシス(22 RCTs、3,371名、6種のα遮断薬12用量)[4] は、α遮断薬同士の効果を初めて包括的に比較しました。
| α遮断薬 | IPSS改善で最良の確率 | 注意点 |
|---|---|---|
| タムスロシン 0.4mg | 最高(IPSS・PVR・Qmaxで1位) | 日本では0.2mgが標準用量 |
| ドキサゾシン 8mg | QoL改善で1位 | 起立性低血圧に注意 |
| ナフトピジル 50mg | IPSS改善で上位 | 蓄尿症状に有効 |
| シロドシン 8mg | IPSS改善で上位 | 射精障害が多い |
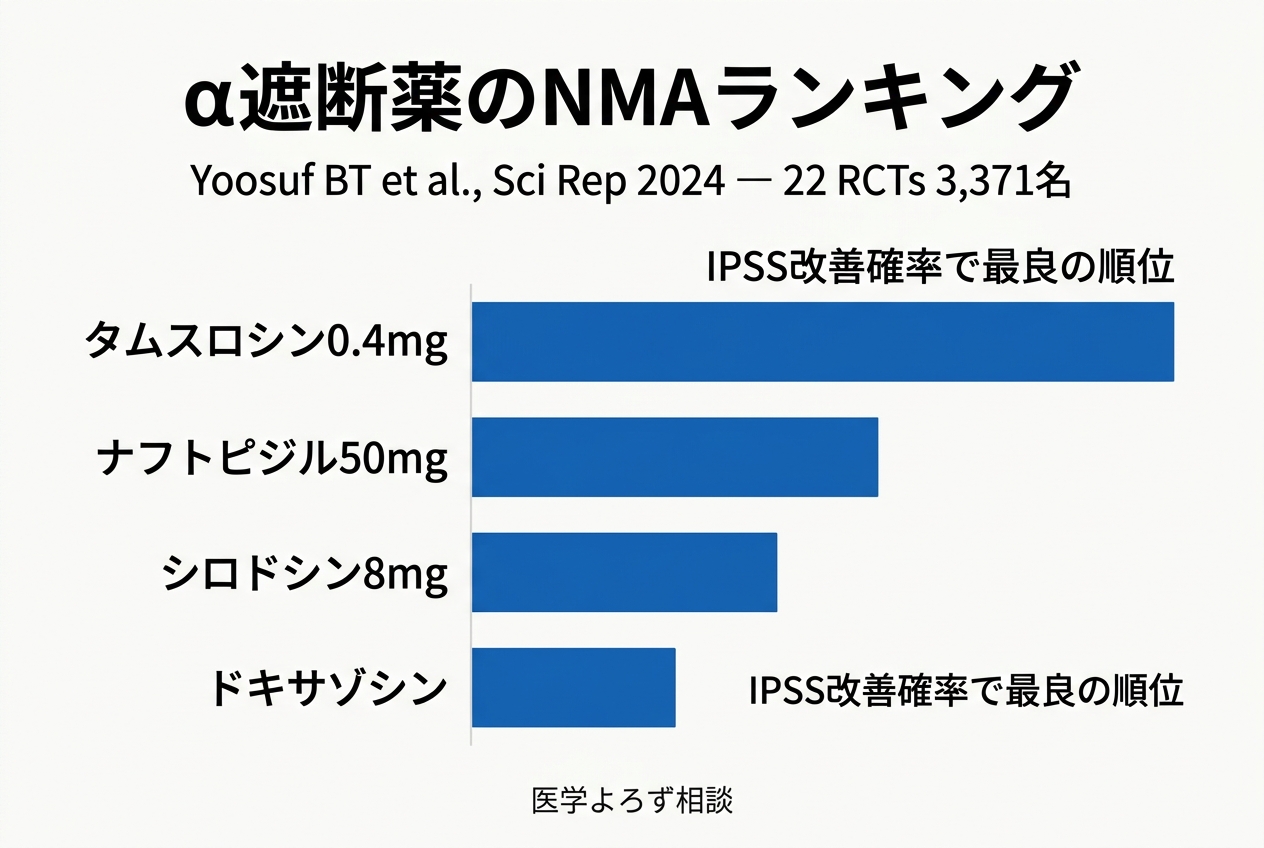
日本で最も処方されているのはタムスロシン(ハルナール等)とシロドシン(ユリーフ)です。NMAの結果はタムスロシンの優位性を支持していますが、シロドシンは蓄尿症状への効果が期待される場面で使い分けられています。
日本での処方と費用:
- タムスロシン0.2mg: 保険適用、月額約500〜800円(3割負担)
- シロドシン4mg: 保険適用、月額約800〜1,200円
- ナフトピジル75mg: 保険適用、月額約500〜900円
タダラフィル——BPHとEDを同時に治療する
タダラフィル5mg(ザルティア)は、PDE5阻害薬としてBPH/LUTSに保険適用があります(EDとは別の適応)。前立腺・膀胱の平滑筋を弛緩させ、血流を改善します。
2023年のZhouらのメタアナリシス(6 RCTs、441名)[5] は、タムスロシン+タダラフィル併用の有効性を確認しました。
併用群 vs タムスロシン単独:
- IPSS: 有意改善(P<.0001)
- QoL: 有意改善(P=.003)
- Qmax(最大尿流量): 有意改善(P<.00001)
- IIEF(勃起機能): 有意改善(P<.00001)
BPHとEDは高頻度に併存します。タダラフィルは両方を1剤でカバーできる点で、50代以上の男性にとって合理的な選択肢です。
日本での費用:
- タダラフィル5mg(ザルティア): BPH適応で保険適用、月額約1,500〜2,000円(3割負担)
5α還元酵素阻害薬(5ARI)——前立腺を縮小させる
デュタステリド(アボルブ)は、テストステロンからDHTへの変換を阻害し、前立腺容積を20〜30%縮小させます。効果発現までに3〜6ヶ月を要します。
AUAガイドライン [1] では、前立腺容積が30mL以上の中等症〜重症に対し、α遮断薬との併用療法が推奨されています。
日本での費用:
- デュタステリド0.5mg(アボルブ): 保険適用、月額約1,500〜2,500円
手術療法:TURPは今も「ゴールドスタンダード」か?
TURP——50年の実績
経尿道的前立腺切除術(TURP)は、BPH手術のゴールドスタンダードとして50年以上の歴史があります。電気メスで前立腺組織を内側から削り取る手術です。
しかしTURPには課題もあります。術後の逆行性射精(精液が膀胱側に逆流する)は40〜70%に発生します [8]。また、30〜80mL程度の前立腺に最適であり、大きな前立腺には別のアプローチが必要です。
HoLEP——レーザーで「くり抜く」
2023年のChenらのメタアナリシス(RCTのみ)[6] は、ホルミウムレーザー前立腺核出術(HoLEP)とTURPを直接比較しました。
HoLEP vs TURP:
- 手術時間: HoLEPがやや長い
- カテーテル留置期間: HoLEPが短い
- 入院期間: HoLEPが短い
- 12ヶ月後IPSS: HoLEPが優位
- 24ヶ月後Qmax: HoLEPが優位
- 低ナトリウム血症・輸血・尿道狭窄: HoLEPが少ない
- 排尿困難: HoLEPがやや多い
さらに、80mL以上の大容量前立腺に限定したSunらの2022年のメタアナリシス(11 RCTs、1,258名)[7] では、HoLEPがB-TURP・BPEPを圧倒する結果が示されました。
日本での状況:
- HoLEPは保険適用(K841-3)。自己負担は約10〜15万円(高額療養費制度適用可)
- 全国の泌尿器科で実施可能だが、術者の技術習熟に時間がかかる
- 入院期間は3〜5日程度
低侵襲治療の新時代——「切らない」選択肢
63試験のNMAが描く治療マップ
2023年のCornu らによるEuropean Urology掲載のNMA(63 RCTs)[2] は、BPHの低侵襲治療を初めて包括的に比較しました。
| 治療法 | 症状改善 | 尿流量改善 | 射精機能温存 | 再治療率 |
|---|---|---|---|---|
| TURP | 最良 | 最良 | 不良 | 最低 |
| PAE(動脈塞栓) | TURPと同等 | TURPより劣 | 良好 | やや高い |
| PUL(UroLift) | TURPと同等 | TURPより劣 | 最良 | 高い |
| WVTT(Rezum) | TURPと同等 | TURPより劣 | 最良 | やや高い |
| iTIND | データ不足 | データ不足 | 良好 | 不明 |
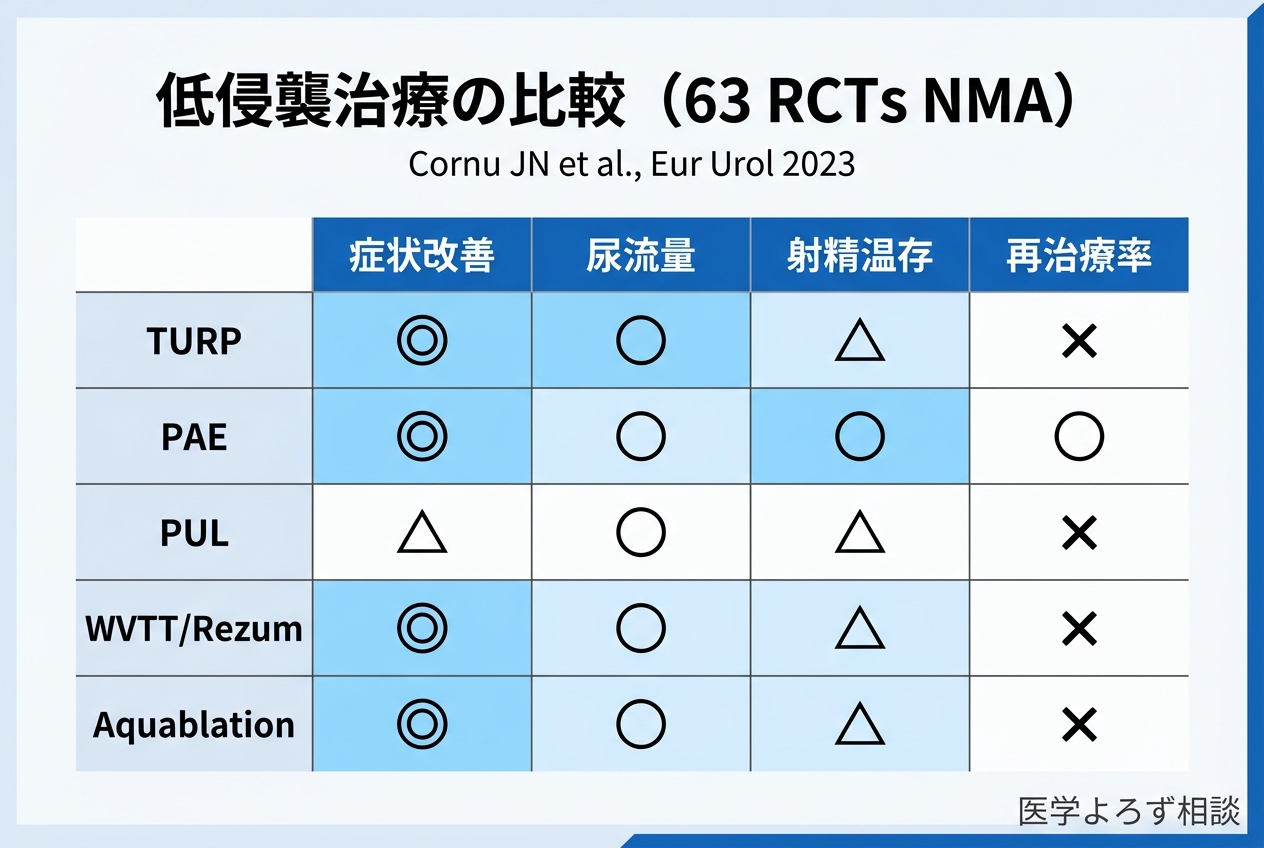
核心的なメッセージ: 低侵襲治療は症状改善ではTURPと同等だが、客観的な尿流量改善ではTURPに及ばない。一方、射精機能の温存では明確な優位性がある。
Aquablation——5年の実力
Aquablationは、超音波ガイド下でウォータージェットにより前立腺組織を除去する手術です。2022年のGillingらの二重盲検RCT 5年追跡データ(181名)[8] は、長期的な有効性を示しました。
Aquablation vs TURP(5年):
- IPSS改善: 15.1点 vs 13.2点(有意差なし)
- 50mL以上の前立腺: Aquablationが3.5点優位(P=.0123)
- 再治療リスク: Aquablation群が51%低い
- 射精障害: 7% vs 25%(P=.0004)
特に50mL以上の大きな前立腺で、Aquablationの優位性が顕著です。射精機能の温存率も圧倒的です。

Rezum——蒸気で前立腺を縮小
Rezumは、水蒸気の熱エネルギーで前立腺組織を壊死させる治療です。外来で局所麻酔下に実施可能で、手術時間は5〜10分程度。
2024年のShinらの再治療率NMA(32研究、2,400名)[10] では、12ヶ月の再治療率はAquablation 0.01% < Rezum 0.02% < iTIND 0.03% < PAE 0.05%と報告されています。
ただし、2024年のBhatiaらのNMA [11] では、RezumはTUNA・TUMTと同等の効果にとどまり、重篤有害事象がやや多い結果も報告されています。
2025年のMcVaryらの5年合併症比較 [12] では、短期(3ヶ月)ではRezumとUroLiftは同等のPMI(0.091 vs 0.092)でしたが、5年累積合併症率はRezum 15.4% vs UroLift 33.6%と、長期ではRezumが有利でした。
⚠️ 日本での承認状況: Aquablation、Rezum(WVTT)、UroLift(PUL)は、2026年4月現在、日本では保険適用されていません。一部の医療機関で先進医療・自由診療として実施されている場合があります。最新の承認状況は主治医にご確認ください。
科学の現在地:わかっていること、いないこと
確立された知見:
- α遮断薬はBPH/LUTSの第一選択として有効であり、タムスロシンがNMAで最高ランク [4]
- タダラフィル併用はIPSS・QoL・Qmax・IIEFを有意に改善する [5]
- HoLEPはTURPと同等以上の効果で、大容量前立腺(80mL以上)では最適 [6][7]
- 低侵襲治療(PAE・PUL・WVTT)は症状改善でTURPと同等だが、尿流量改善では劣る [2][3]
- Aquablationは5年追跡で効果が持続し、射精機能温存率が圧倒的に高い [8]
- BPHとメタボリックシンドロームは分子レベルで関連している [14]
未解明点・現在の限界:
- 低侵襲治療の10年以上の超長期データは不足(最長5年)[2][3]
- Aquablation・Rezum・UroLiftの直接比較RCTは存在しない [9]
- 日本人を対象とした低侵襲治療のRCTは極めて限定的
- α遮断薬の長期使用による転倒リスク(高齢者)は十分に検討されていない
- BPHの根本的な予防法(生活習慣介入の効果)はRCTレベルで未確立
- 低侵襲治療後の逆行性射精や勃起機能への長期的影響は不明確 [12]
- 日本での低侵襲治療の保険適用時期は未定
日本での治療費用一覧
| 治療法 | 月額/回額 | 保険適用 |
|---|---|---|
| タムスロシン0.2mg | 500〜800円/月 | あり |
| シロドシン4mg | 800〜1,200円/月 | あり |
| タダラフィル5mg(ザルティア) | 1,500〜2,000円/月 | あり(BPH適応) |
| デュタステリド0.5mg(アボルブ) | 1,500〜2,500円/月 | あり |
| TURP | 10〜15万円(入院5〜7日) | あり |
| HoLEP | 10〜15万円(入院3〜5日) | あり |
| Aquablation | 50〜100万円 | なし(自由診療) |
| Rezum | 30〜60万円 | なし(自由診療) |
※保険適用の費用は3割負担の目安。高額療養費制度の適用可。
実践チェックリスト
「もしかしてBPH?」と思ったら:
- 自己チェック:夜間頻尿2回以上、尿勢低下、排尿遅延、残尿感のうち2つ以上ある
- 泌尿器科を受診し、IPSS問診 + 尿流量測定 + 残尿測定 + 前立腺超音波を受ける
- PSA検査で前立腺がんの除外(50歳以上は年1回推奨)
治療を始めたら:
- α遮断薬の効果は数日〜2週間で実感できる
- 5ARIは効果発現に3〜6ヶ月かかる。途中でやめないこと
- タダラフィルはED症状がある場合に特に有用。泌尿器科で相談を
- 薬で十分な改善が得られない場合は、手術・低侵襲治療を検討
生活習慣の改善:
- 水分は適度に(1日1.5L程度)。就寝前2時間は控えめに
- カフェイン・アルコールは膀胱刺激になるため適量に
- 適度な運動はBPH症状の改善に寄与する可能性がある
- メタボリックシンドロームの改善がBPH進行の抑制につながる [14]
おわりに:「年のせい」を卒業する
前立腺肥大症は、50代以上の男性にとって最も身近な泌尿器疾患です。そして治療の選択肢は、この10年で劇的に広がりました。
α遮断薬1剤で始めて、必要に応じてタダラフィルを追加し、薬で限界がくれば低侵襲治療を検討する——この段階的なアプローチが、2023年のAUAガイドライン [1] が描く治療戦略です。
特にAquablationやRezumといった新しい低侵襲治療は、従来のTURPでは避けられなかった射精障害のリスクを大幅に低減しています。「性機能を犠牲にしない前立腺治療」が、現実のものになりつつあります。
夜中のトイレが2回以上なら、一度泌尿器科で相談してみてください。IPSSスコアを知るだけでも、自分の症状の「位置」がわかります。
本日のまとめ
- BPHの本質: 50代以上の男性のほぼ全員に起こる変化。メタボとの分子レベルの関連もある
- 薬物療法: α遮断薬(タムスロシン)が第一選択。タダラフィル併用でBPH+EDを同時改善
- 手術の新時代: HoLEPが大容量前立腺の第一選択に。Aquablationは射精障害わずか7%(TURP 25%)で5年効果持続
関連記事:
