はじめに:「生理痛がひどいだけ」ではない
「生理痛がひどいのは体質だから」——そう言われて、何年も我慢してきた方は少なくありません。
しかし2025年、米国医師会雑誌(JAMA)に掲載された包括的レビューは、子宮内膜症患者の90%が骨盤痛を訴え、26%が不妊に苦しんでいるという現実を改めて示しました [1]。さらに衝撃的なのは、子宮を全摘出した後でさえ25%の患者に痛みが残るという事実です。
なぜ、子宮を取っても痛みは消えないのか?
その答えは、子宮内膜症が単なる「骨盤の病気」ではなく、全身性の慢性疾患であるという、医学のパラダイムシフトにあります [2]。2021年のLancet誌は、この疾患が肝臓や脂肪組織の代謝異常、全身性の炎症、そして脳の痛覚回路の変容にまで及ぶことを明らかにしました。
この記事では、18件の最新エビデンス(システマティックレビュー8件、RCT 3件、診療ガイドライン4件を含む)に基づき、子宮内膜症の「痛みのメカニズム」から「最新の治療戦略」、そして「日本で実際にできること」までを、一人の臨床医の視点から解き明かしていきます。
子宮内膜症とは何か——「迷子になった細胞」の物語
子宮内膜症を理解するには、まず「子宮内膜」そのものを知る必要があります。
子宮内膜とは、子宮の内側を覆う粘膜組織です。毎月の月経周期でエストロゲン(卵胞ホルモン)の影響を受けて増殖し、妊娠が成立しなければ剥がれ落ちて月経血となります。これが正常な月経のメカニズムです。
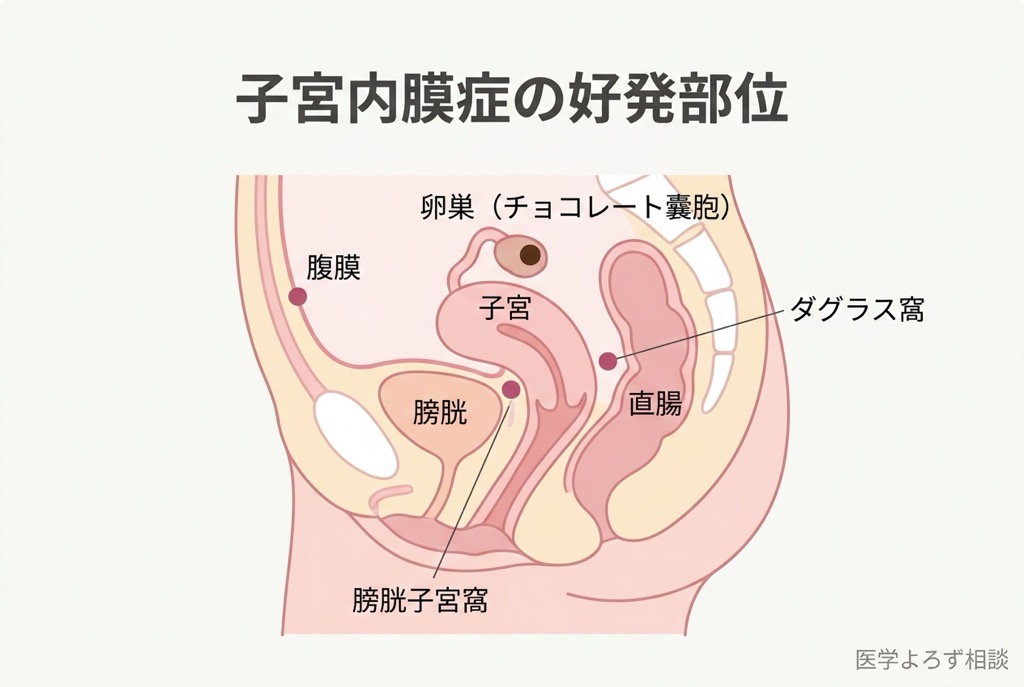
子宮内膜症では、この子宮内膜に似た組織が、本来あるべき子宮の内側以外の場所——卵巣、卵管、腹膜、直腸、膀胱、まれに肺や横隔膜にまで発生します [3]。
問題は、これらの「迷子になった細胞」も、子宮の中の内膜と同じようにホルモンに反応して増殖と出血を繰り返すことです。しかし、腹腔内で出血した血液には「出口」がありません。行き場を失った血液と炎症性物質が周囲の組織を刺激し、癒着(ゆちゃく)——臓器同士がくっついてしまう状態——を引き起こします。
卵巣にできた子宮内膜症は、古い血液が蓄積して「チョコレート嚢胞(のうほう)」と呼ばれる嚢胞を形成します。その中身が溶けたチョコレートのように見えることからこの名前がつきました。
日本の現状:10人に1人の「隠れた国民病」
日本における子宮内膜症の罹患数は推定260万人。生殖年齢女性の約10%にあたります [5]。しかし、初経から確定診断までに平均7〜10年かかるとされ、多くの女性が「生理痛は我慢するもの」という社会的な思い込みの中で、適切な医療にたどり着けずにいます。
日本産科婦人科学会の産婦人科診療ガイドライン(2023年版)は、月経困難症の背後に子宮内膜症が潜んでいる可能性を積極的に疑うことを推奨しています [5]。「たかが生理痛」という認識は、医学的にも社会的にも、もはや許容されるものではありません。
痛みのメカニズム——なぜこんなに痛いのか
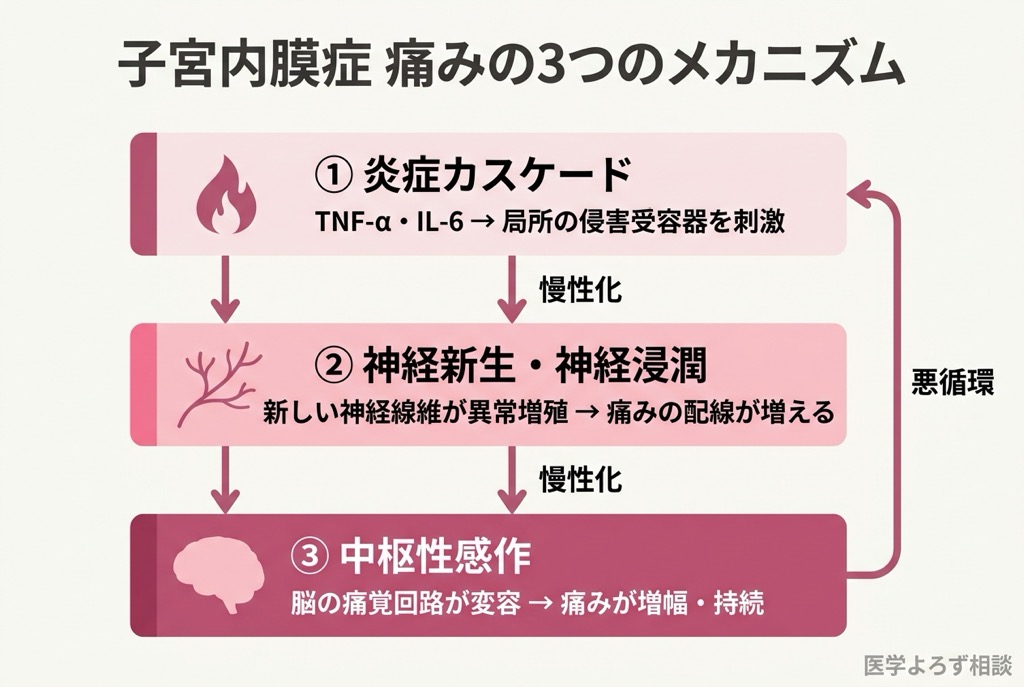
子宮内膜症の痛みは、単純な「炎症による痛み」ではありません。少なくとも3つの異なるメカニズムが複雑に絡み合っています [1][2][3]。
1. 炎症カスケード——局所の「火事」
異所性の子宮内膜組織は、周囲に炎症性サイトカイン(TNF-α、IL-1β、IL-6など)を大量に放出します。これらの物質は、局所の痛覚受容器(侵害受容器)を直接刺激するだけでなく、マクロファージ(貪食細胞)を呼び寄せてさらなる炎症を引き起こす——いわば「炎症のポジティブフィードバックループ」を形成します。
2. 神経新生と神経浸潤——痛みの「配線」が増える
驚くべきことに、子宮内膜症の病変部では、新しい神経線維が異常に増殖します(神経新生)。さらに、子宮内膜症組織そのものが神経線維の中に入り込む「神経浸潤」という現象が起こります [2]。これは、病変と神経が物理的に直結することを意味し、わずかな刺激でも強い痛みとして伝わる原因となります。
3. 中枢性感作——脳が「痛みを増幅」する
ここが、子宮内膜症の痛みが手術や薬物治療だけでは解決しにくい最大の理由です。
長期間にわたる慢性的な痛み刺激は、脊髄や脳の痛覚処理回路そのものを変容させます。これを中枢性感作(Central Sensitization)と呼びます [17]。いったん中枢性感作が確立されると、本来は痛くない程度の刺激(軽い圧迫、膀胱の充満など)でも激しい痛みとして認識されるようになります。
2025年に発表されたシステマティックレビュー(n=1,271)は、中枢性感作を伴う患者では手術後の疼痛改善が有意に小さく(RR 0.79, 95% CI: 0.73–0.86)、持続的疼痛のリスクが2.27倍(95% CI: 1.40–3.68)に上ることを示しました [17]。つまり、痛みが長引くほど、痛みは「脳に刻まれ」、治療が難しくなるのです。
全身性疾患としてのパラダイムシフト
Lancet 2021の画期的なレビュー [2] は、子宮内膜症を「骨盤の局所疾患」から「全身性の慢性疾患」へと再定義しました。子宮内膜症患者では、骨盤内の病変だけでなく、以下のような全身的な変化が報告されています:
- 肝臓の代謝異常: 脂質代謝・胆汁酸代謝の変容
- 全身性の慢性炎症: 血中の炎症マーカー上昇
- 脂肪組織の変化: アディポカイン(脂肪由来ホルモン)の異常分泌
- 脳の構造変化: 痛覚処理領域の灰白質体積変化
この知見は、「子宮を取れば治る」という従来の考え方が不十分である理由を、分子レベルで説明しています。実際、JAMAレビュー [1] が示す「子宮全摘後も25%に残存痛」という数字は、この全身性の病態を裏付けるものです。
診断——「腹腔鏡がゴールドスタンダード」は過去の話
子宮内膜症の診断は、長らく腹腔鏡手術(おなかに小さな穴を開けてカメラで直接確認する方法)が「ゴールドスタンダード」とされてきました。しかし2022年、欧州ヒト生殖学会(ESHRE)のガイドラインは、この考え方を明確に転換しました [4]。
現在のアプローチは:
- 問診と身体診察: 月経痛の性質・程度、性交痛、排便痛、不妊の有無を詳細に聴取
- 経腟超音波: チョコレート嚢胞や深部子宮内膜症の検出に有用
- MRI: 深部子宮内膜症の範囲評価に優れる
- 臨床的診断と経験的治療: 症状と画像所見から子宮内膜症を臨床的に診断し、ホルモン治療を開始する
重要なのは、手術で確定診断を待たなくても治療を始められるという点です。ESHREガイドラインは、臨床的に子宮内膜症が疑われる場合、腹腔鏡による確認を待たずにホルモン治療を開始することを推奨しています [4]。これは、診断の遅れによる「痛みの慢性化」と「中枢性感作の進行」を防ぐための、極めて重要な方針転換です。
薬物治療——エビデンスが示す選択肢
子宮内膜症の薬物治療は、大きく分けて4つのカテゴリーに分類されます。
第一段階: NSAIDs(非ステロイド性抗炎症薬)
イブプロフェンやロキソプロフェンなどのNSAIDsは、プロスタグランジン(子宮収縮と痛みを引き起こす物質)の産生を抑えることで月経痛を軽減します。ただし、子宮内膜症そのものの進行を抑える効果はなく、あくまで対症療法です。
第二段階: LEP(低用量エストロゲン・プロゲスチン配合薬)
日本で最も広く使われている初期治療薬です。いわゆる「低用量ピル」に相当しますが、治療目的で使う場合は「LEP製剤」と呼ばれ、保険適用となります。
排卵を抑制し、子宮内膜の増殖を抑えることで痛みを軽減します。連続投与(休薬期間なし)により、月経そのものの回数を減らすことも可能です。
日本での保険適用情報: ルナベル配合錠(ノルエチステロン・エチニルエストラジオール)、ヤーズ配合錠(ドロスピレノン・エチニルエストラジオール)、ヤーズフレックス配合錠(最大120日連続投与可能)など、複数のLEP製剤が子宮内膜症に伴う月経困難症に保険適用されています。3割負担で月額約1,500〜3,000円程度です。
第三段階: プロゲスチン単剤(ジエノゲスト)
ジエノゲスト(商品名: ディナゲスト)は、日本で子宮内膜症治療の中核を担う薬剤です。子宮内膜症組織に直接作用してその増殖を抑制し、炎症を軽減します。
2025年に発表された複数のシステマティックレビューが、ジエノゲストのエビデンスを大幅に強化しました:
- ジエノゲスト vs OCP: 短期的な疼痛軽減効果はジエノゲストとOCPで同等だが、QOL改善においてジエノゲストが優位な傾向 [9]
- ジエノゲスト vs COC: ジエノゲストは月経困難症スコアの改善でCOCを上回る。ただし不正出血の頻度はジエノゲストで高い [10]
- 術後のジエノゲスト vs GnRHアゴニスト: 術後再発予防において、ジエノゲストはGnRHアゴニストと同等以上の効果を示し、副作用プロファイルで優れる [8]
日本での保険適用情報: ジエノゲスト錠1mg(ディナゲスト錠1mg)は子宮内膜症に保険適用されています。3割負担で月額約4,000〜5,000円程度です。1日2回(2mg/日)の経口投与が標準用量ですが、2025年のRCTでは低用量(1mg/日)でも48週間にわたり非劣性が示されており [13]、副作用(不正出血)の軽減と費用節約の可能性が示唆されています。

第四段階: GnRH関連薬
GnRHアゴニスト(リュープロレリン、ブセレリンなど)は、脳の下垂体に作用してエストロゲン分泌を強力に抑制する薬剤です。効果は強力ですが、「偽閉経状態」を作り出すため、ホットフラッシュ、骨密度低下、気分変動などの更年期様症状が副作用として出現します。このため、原則として6か月間の使用制限があります。
GnRHアンタゴニストは、より新しいクラスの薬剤です。レルゴリクス(商品名: レルミナ)は、経口投与が可能なGnRHアンタゴニストで、エストロゲンを完全に枯渇させるのではなく、部分的に抑制することで副作用を軽減しつつ効果を発揮します。
2025年のネットワークメタアナリシスは、二次治療としてのGnRHアゴニスト、GnRHアンタゴニスト、ジエノゲストを包括的に比較し、いずれも有効であるが副作用プロファイルが異なることを示しました [11]。
レルゴリクスに関するメタ分析では、疾患特異的QOL(EHP-30スコア)の有意な改善が確認されています [12]。
日本での保険適用情報: GnRHアゴニスト(リュープロレリン酢酸塩注射用: リュープリン)は子宮内膜症に保険適用。月1回の皮下注射で、3割負担で月額約15,000〜20,000円程度です。レルゴリクス錠(レルミナ錠40mg)は子宮筋腫に保険適用されていますが、子宮内膜症への適応は2026年4月現在、適応外使用となる場合があります。最新の承認状況は主治医にご確認ください。
プロゲステロン抵抗性——ホルモン治療が効かない1/3
ここで知っておくべき重要な事実があります。子宮内膜症患者の約1/3はプロゲステロン抵抗性を示し、プロゲスチン製剤やLEPの効果が十分に得られません [2]。JAMAレビューによれば、ホルモン治療全般で11〜19%の患者が治療効果不十分と判定されます [1]。
プロゲステロン抵抗性のメカニズムは、プロゲステロン受容体のエピジェネティックな不活性化(遺伝子のスイッチがオフになる変化)が主因と考えられています。この場合、他のクラスの薬剤への切り替えや、手術療法の検討が必要です。
手術療法——いつ、どんな人に
手術は、以下のような場合に検討されます:
- 薬物治療が無効、または副作用で継続困難な場合
- チョコレート嚢胞が大きい場合(一般的に4cm以上)
- 深部子宮内膜症による臓器の高度な癒着や圧迫がある場合
- 不妊症の原因として子宮内膜症が疑われる場合
現在の標準術式は腹腔鏡手術です。病変の切除(エクシジョン)が焼灼(アブレーション)より再発率が低いとされていますが、術者の技量に大きく左右されます。
手術後の重要な選択——「術後薬物療法」
手術だけでは再発率が高く、術後5年で約40〜50%が再発するとされています。このため、術後のホルモン薬物療法(特にジエノゲスト)の継続が強く推奨されます [8]。
2025年のシステマティックレビューは、術後のジエノゲストがGnRHアゴニストと同等以上の再発予防効果を持ち、かつ長期使用が可能である(GnRHアゴニストの6か月制限なし)ことを示しました [8]。日本のガイドラインでも、術後のジエノゲスト継続投与が推奨されています [5][6]。
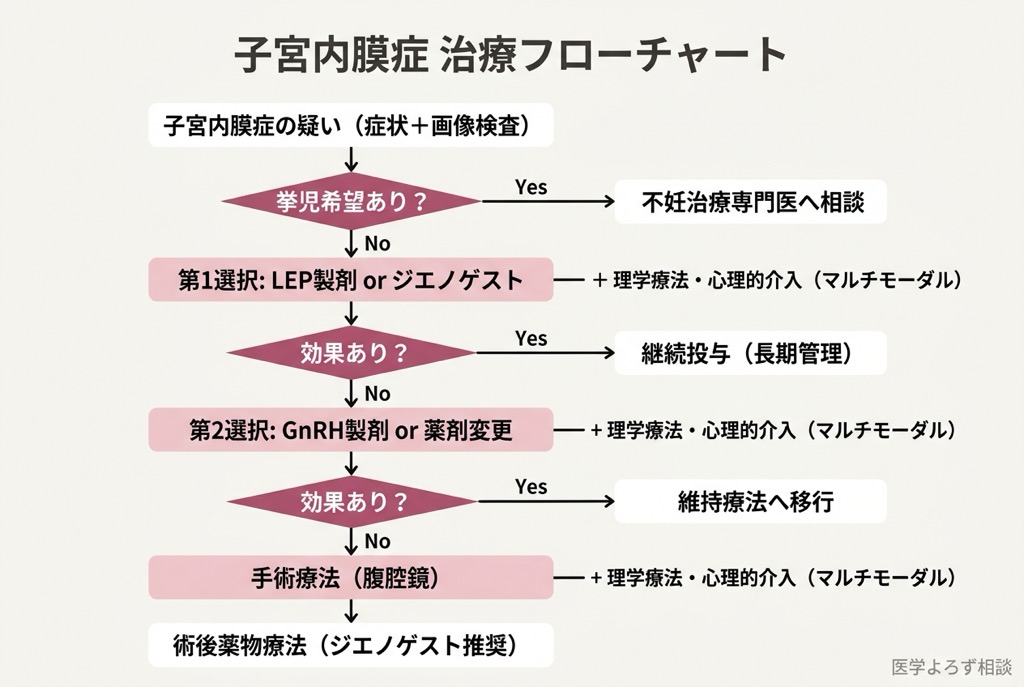
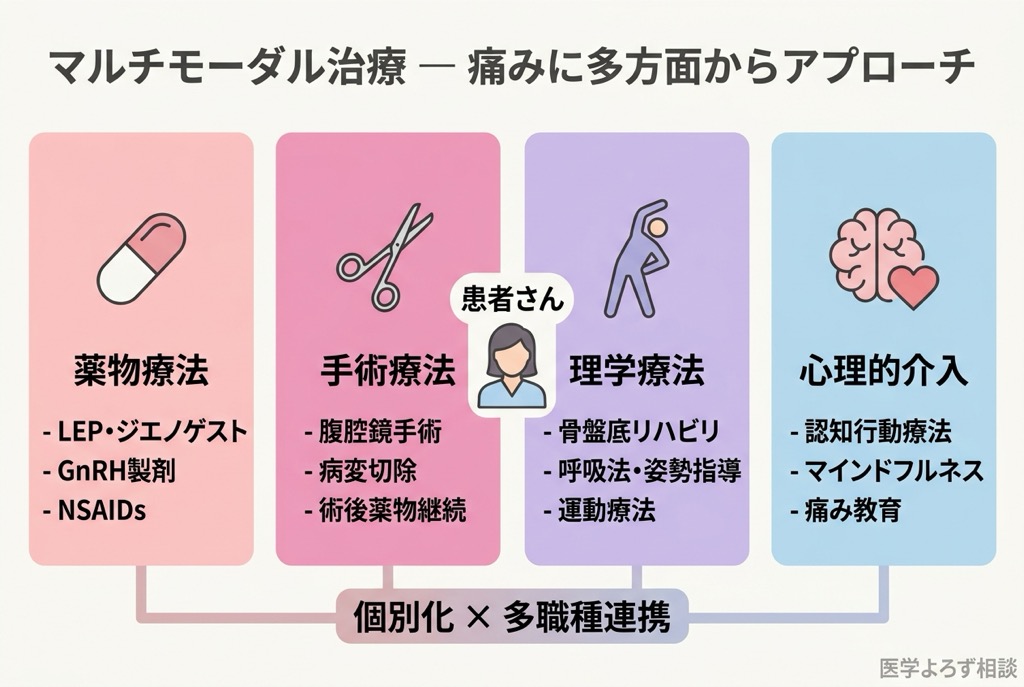
薬でも手術でもない「第三の柱」——マルチモーダルアプローチ
中枢性感作のメカニズムを理解すると、なぜ薬物治療と手術だけでは不十分なケースがあるのかが見えてきます。脳に「刻まれた」痛みの記憶に対処するには、異なるアプローチが必要です。
理学療法(骨盤底リハビリテーション)
2026年に発表されたシステマティックレビューは、骨盤底の理学療法が子宮内膜症関連の骨盤痛を有意に軽減することを示しました [16]。骨盤底筋群は、慢性的な痛みによって過緊張状態(常に力が入った状態)になりやすく、これ自体が痛みの悪循環を形成します。
理学療法では、骨盤底筋のリラクゼーション訓練、呼吸法、姿勢指導などを通じて、この「痛みの悪循環」を断ち切ることを目指します。
心理学的介入(認知行動療法・マインドフルネス)
2025年に発表された画期的なRCTは、インターネットを通じて提供される心理教育プログラム「The Endometriosis Pain Course」が、子宮内膜症の痛み管理に有効であることを示しました [15]。
中枢性感作に対しては、「痛みの捉え方」を変えるアプローチが科学的に有効です。認知行動療法(CBT)は、痛みに対する「破局的思考(catastrophizing)」——「この痛みは永遠に続く」「もう何もできない」——を修正し、痛みへの対処能力を高めます。
マルチモーダル治療の重要性
ESHREガイドライン [4] とCNGOFガイドライン [18] はいずれも、子宮内膜症の疼痛管理には「マルチモーダルアプローチ」——薬物治療、手術、理学療法、心理的介入を組み合わせた包括的な治療——を推奨しています。BMJレビュー [3] も、多職種による個別化治療の重要性を強調しています。
科学の現在地:わかっていること、いないこと
確立された知見
- 子宮内膜症は生殖年齢女性の約10%に発症し、遺伝・ホルモン・免疫の複合的な要因で発生する [1][3]
- 子宮内膜症は骨盤の局所疾患ではなく、全身性の慢性疾患である [2]
- ジエノゲストはLEP/OCPと同等以上の疼痛緩和効果を持ち、術後再発予防にも有効 [8][9][10]
- 中枢性感作は術後の疼痛残存の強い予測因子である(RR 2.27)[17]
- 腹腔鏡による確定診断を待たずに経験的治療を開始してよい [4]
- マルチモーダルアプローチ(薬物+手術+理学療法+心理介入)が推奨される [3][4][18]
未解明の課題
- 根本原因: なぜ子宮内膜組織が子宮外に発生するのか、その決定的なメカニズムは依然として不明
- バイオマーカー: 血液検査だけで確実に診断できるバイオマーカーはまだ確立されていない
- プロゲステロン抵抗性の予測: どの患者がホルモン治療に反応しないかを事前に予測する方法がない
- 中枢性感作の可逆性: いったん確立された中枢性感作がどの程度回復可能かは、エビデンスが限られている
- 長期予後: ジエノゲストの10年以上の超長期使用における安全性データは不十分
- 個別化治療: 遺伝子プロファイルに基づく治療選択(プレシジョン・メディシン)は研究段階
実践チェックリスト:あなたが今日からできること
受診を検討すべきサイン
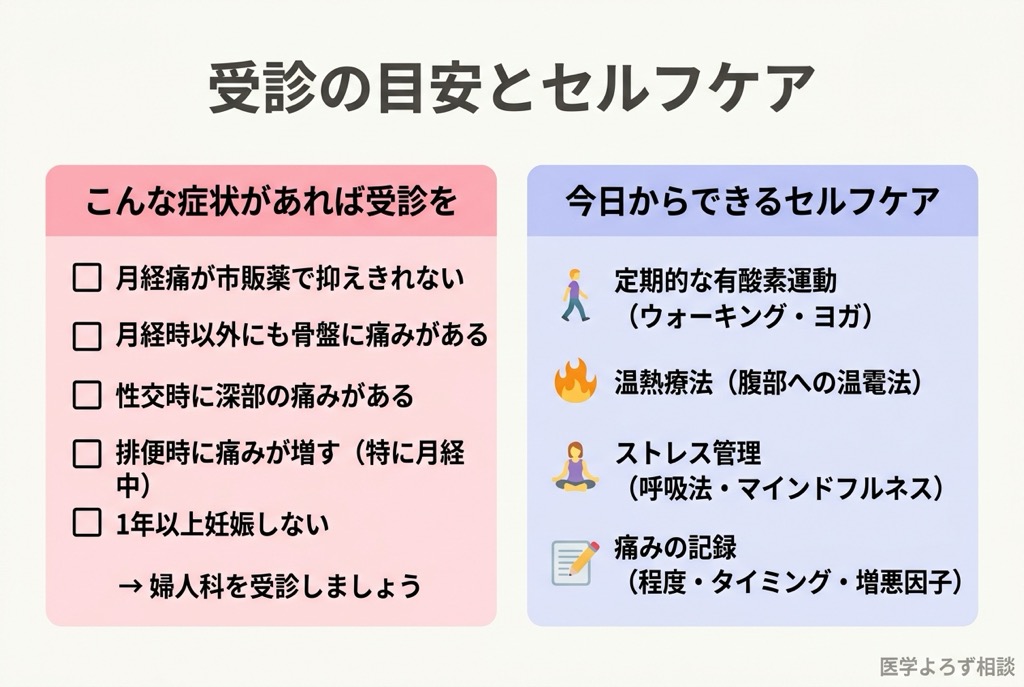
以下に当てはまる場合、婦人科の受診を強くお勧めします:
- 月経痛が市販の鎮痛薬では抑えきれない
- 月経時以外にも下腹部や骨盤に痛みがある
- 性交時に深部の痛みを感じる
- 排便時に痛みが増強する(特に月経中)
- 妊娠を希望して1年以上経つが妊娠しない
受診時に伝えるべきこと
- 痛みの性質(鈍い/鋭い)、場所、いつから始まったか
- 月経周期との関係(月経中だけか、常にあるか)
- 市販薬の使用状況と効果の有無
- 家族に子宮内膜症の人がいるか(遺伝的リスク)
- 日常生活への影響(学校・仕事を休むことがあるか)
セルフケアとして取り組めること
- 運動: 定期的な有酸素運動(ウォーキング、ヨガなど)は骨盤痛の軽減に寄与するとされる
- 温熱療法: 腹部への温罨法は一時的な疼痛緩和に有効
- ストレス管理: マインドフルネスや呼吸法は中枢性感作の軽減に寄与する可能性がある
- 痛みの記録: 痛みの程度・タイミング・増悪因子を記録し、受診時に主治医に共有する
おわりに:痛みは「我慢するもの」ではない
「生理痛がひどいのは当たり前」——この言葉に、何人の女性が傷つき、何年もの診断の遅れを余儀なくされてきたでしょうか。
外来で子宮内膜症の患者さんを診ていて、最も胸が痛むのは「もっと早く来ればよかった」という言葉です。早期に治療を開始すれば、中枢性感作の進行を防ぎ、より良い痛みのコントロールが得られる可能性が高い。これはエビデンスが明確に示していることです [17]。
子宮内膜症は、完治が難しい慢性疾患です。しかし、適切な治療とマルチモーダルアプローチによって、痛みをコントロールし、生活の質を大きく改善することは十分に可能です。
あなたの痛みは、あなたのせいではありません。そして、我慢する必要もありません。
今日の医学は、あなたの痛みを真剣に受け止め、科学的根拠に基づいた複数の選択肢を提供できる段階にあります。一人で抱え込まず、信頼できる婦人科医に相談してください。
本日のまとめ
- 子宮内膜症の本質: 骨盤だけでなく全身に影響を及ぼす慢性疾患。痛みは炎症・神経・脳の3層構造で形成される
- 治療の基本方針: 早期介入+薬物・手術・理学療法・心理介入を組み合わせたマルチモーダルアプローチ
- 判断に迷ったら: 月経痛がつらいと感じた時点で婦人科を受診。腹腔鏡を待たずに治療を開始できる時代です
関連記事:
- 更年期障害を科学する——WHI試験20年後の真実と、ホルモン療法を超える新薬の登場
- 片頭痛と女性ホルモン——月経関連片頭痛の科学とCGRP時代の治療戦略
- 女性型脱毛症(FPHL)完全ガイド——なぜ女性の薄毛は男性と違うのか
