はじめに:「生理のときの頭痛」——それは片頭痛かもしれません
「生理前になると決まって頭が割れるように痛くなる」「市販の鎮痛薬では太刀打ちできない」——もしあなたや身近な方がそう感じているなら、それは単なる「生理痛の一部」ではないかもしれません。
2025年、Lancet Neurology誌に発表されたGBD(世界疾病負担)研究は、片頭痛が世界の障害原因として第2位に位置し、特に15〜49歳の女性では第1位であることを示しました [1]。全世界で約29億人が頭痛性疾患の影響を受け、女性の疾病負担は男性の2倍以上に達します。
にもかかわらず、「たかが頭痛」という認識は根強く残っています。
なぜ、女性は男性の2〜3倍も片頭痛に苦しむのか。なぜ、生理前に発作が集中するのか。その答えの鍵を握るのが、エストロゲン(卵胞ホルモン)です。
この記事では、14件の最新エビデンス(ネットワークメタ解析1件、ナラティブレビュー7件、臨床レビュー3件、ガイドライン2件を含む)に基づき、月経関連片頭痛の「なぜ」と「どうすればいいのか」を、臨床医の視点から解き明かしていきます。
片頭痛という疾患——「たかが頭痛」ではない理由
片頭痛を理解するには、まず「片頭痛は単なる頭痛ではない」という認識の転換が必要です。
片頭痛は、脳の神経血管系の機能異常による神経疾患です。その中心にあるのが「三叉神経血管系(trigeminal vascular system)」と呼ばれるネットワークです [5]。
メカニズムを簡略化すると、以下のカスケード(連鎖反応)が起きています:
- 何らかのトリガー(ストレス、ホルモン変動、睡眠不足など)が脳幹の片頭痛発生器を活性化する
- 三叉神経が興奮し、その末端からCGRP(カルシトニン遺伝子関連ペプチド)などの神経ペプチドが放出される
- CGRPが硬膜の血管を拡張させ、神経原性炎症(神経が引き起こす炎症)を誘発する
- この炎症シグナルが脳に伝わり、拍動性の激しい痛みとして認識される
- 同時に、中枢感作(脳の痛覚回路が過敏になる現象)が進行し、光・音・匂いへの過敏が生じる
つまり、片頭痛とは「血管が拡張して痛い」という単純な話ではなく、脳の神経回路全体が一時的に「暴走」している状態なのです。そして、このカスケードの引き金を引く最も強力な因子の一つが、エストロゲンの急激な低下——「エストロゲン離脱」です。

疫学:若年女性に突出する疾病負担
2023年のGBD解析によると、15〜39歳の若年層における片頭痛の疾病負担は、女性で男性の2.5倍以上に達します [2]。この性差が思春期以降に急激に拡大し、閉経後に縮小する事実は、女性ホルモンの関与を強く示唆しています。
日本における片頭痛の正確な有病率は大規模な全国調査によって異なりますが、成人の約8〜10%程度と推定されています。GBDデータが示すように女性が圧倒的多数を占め [1][2]、医療機関を受診せずに市販薬で自己対処している方が多いのが現状です。
エストロゲン離脱——月経前に片頭痛が起きる「なぜ」
エストロゲン離脱仮説とは
1972年にSomerville博士が提唱し、現在も広く受容されている仮説があります。それが「エストロゲン離脱仮説(estrogen withdrawal hypothesis)」です [3]。
月経周期の中で、エストロゲンは排卵前にピークに達し、その後黄体期後半に急激に低下します。このエストロゲンの急速な低下が片頭痛の引き金になるという考え方です。
重要なのは、エストロゲンの「絶対値」ではなく「変動の速度」です。Raffaelli Bらの2023年のレビューによれば、血中エストラジオール濃度が45〜50 pg/mL以下に低下すると片頭痛が誘発されやすくなりますが、同じ低い値でも、ゆっくり低下した場合は発作が起きにくいとされています [3]。
エストロゲンは脳に何をしているのか
なぜエストロゲンの低下が頭痛を引き起こすのか。そのメカニズムは複数の経路に及びます [4]:
1. セロトニン系への影響 エストロゲンはセロトニン(5-HT)の合成を促進し、その分解を抑制します。エストロゲンが低下すると脳内セロトニンも低下し、三叉神経の痛覚閾値が下がります。
2. CGRP経路の調節 エストロゲンは三叉神経節でのCGRP発現を抑制する作用があります。エストロゲンが低下するとCGRPの放出が増加し、硬膜血管の拡張と神経原性炎症が促進されます。
3. プロスタグランジンの放出 月経直前、子宮内膜からプロスタグランジンが大量に放出されます。これが全身の炎症反応を高め、三叉神経血管系をさらに感作させます [6]。
4. 神経可塑性の変化 エストロゲンは脳の疼痛処理回路における興奮と抑制のバランスを調節しています。急激な低下は、このバランスを「興奮側」に傾け、痛みに対する脳の感受性を高めます。
つまり、月経前のエストロゲン低下は、三叉神経血管系の「安全装置」を複数同時に解除するようなものなのです。
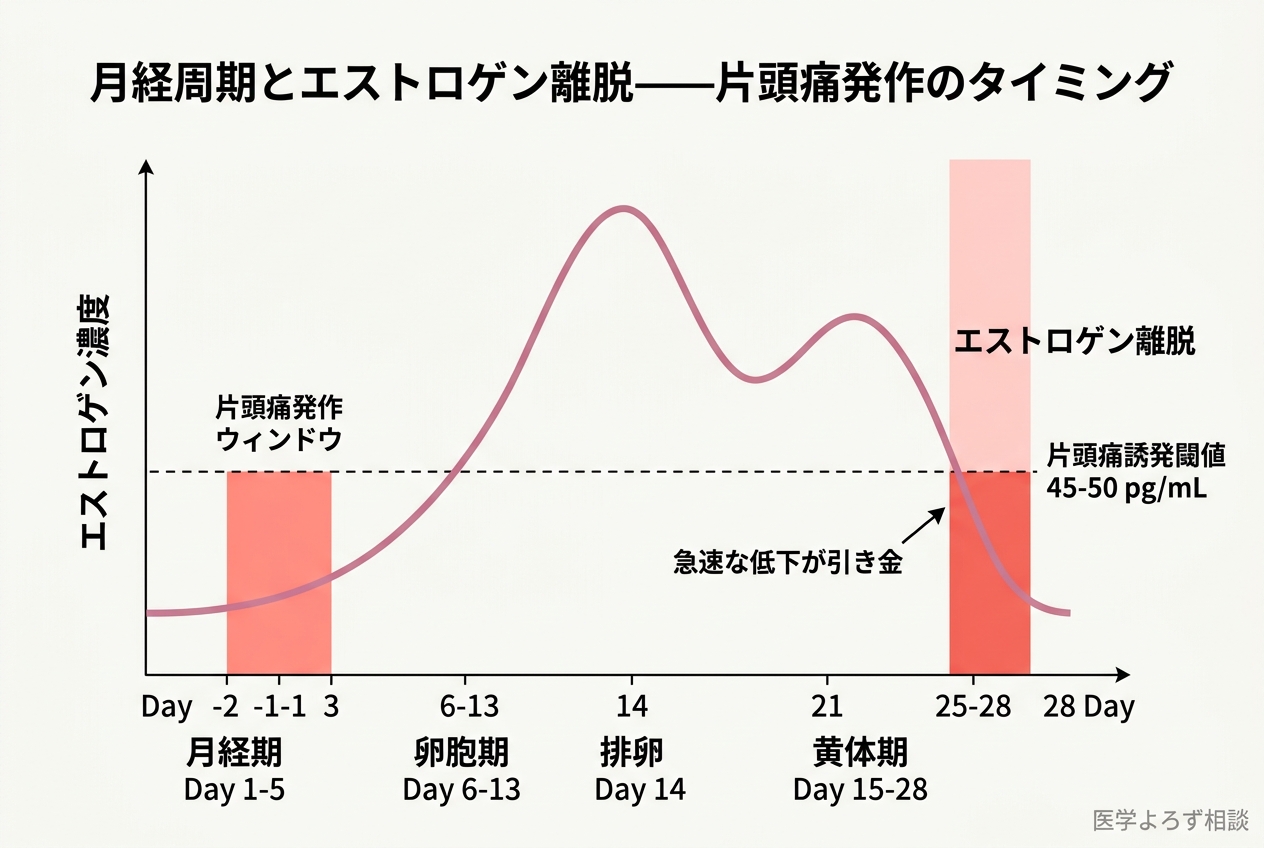
エストロゲン離脱仮説の限界
ただし、Raffaelliらは2023年のレビューで、この仮説の方法論的限界も指摘しています [3]。初期の研究の多くは小サンプルサイズで、ホルモン測定の標準化が不十分でした。「エストロゲン離脱が片頭痛を引き起こす」ことは臨床的に広く観察されていますが、そのメカニズムの全容は現在も研究途上です。
月経関連片頭痛——見過ごされてきた独立疾患
定義と分類
国際頭痛分類(ICHD-3)では、月経と関連する片頭痛を2つに分類しています [6]:
| 分類 | 定義 | 特徴 |
|---|---|---|
| 純粋月経時片頭痛 | 月経第1日±2日(Day -2〜+3)にのみ発作が起きる | 全片頭痛女性の約7〜10% |
| 月経関連片頭痛 | 月経第1日±2日に発作があるが、それ以外の時期にも発作がある | 全片頭痛女性の約20〜25% |
つまり、女性片頭痛患者の4人に1人以上が月経関連片頭痛に該当する可能性があります。頭痛専門外来では、この割合は22〜70%にまで上昇します [6]。
なぜ「独立疾患」として認識すべきなのか
2021年のLancet Neurology誌のレビューで、VetvikとMacGregorは月経関連片頭痛を「より大きな認知を必要とする独立した疾患」と位置付けました [6]。その理由は明確です:
1. 発作がより重症 月経期の片頭痛発作は、非月経期と比べて持続時間が長く、痛みの強度が高く、随伴症状(悪心・嘔吐・光過敏)がより顕著です。日常生活への支障度も有意に高いことが複数の研究で示されています。
2. トリプタンへの反応が異なる 月経関連片頭痛は通常の片頭痛と比べてトリプタン(片頭痛特異的治療薬)への反応が劣る場合があり、頭痛再発率が高い傾向があります。
3. 予防戦略が異なる 月経周期に同期した予防投与(perimenstrual prophylaxis)が有効な場合があり、通常の片頭痛予防とは異なるアプローチが必要です。
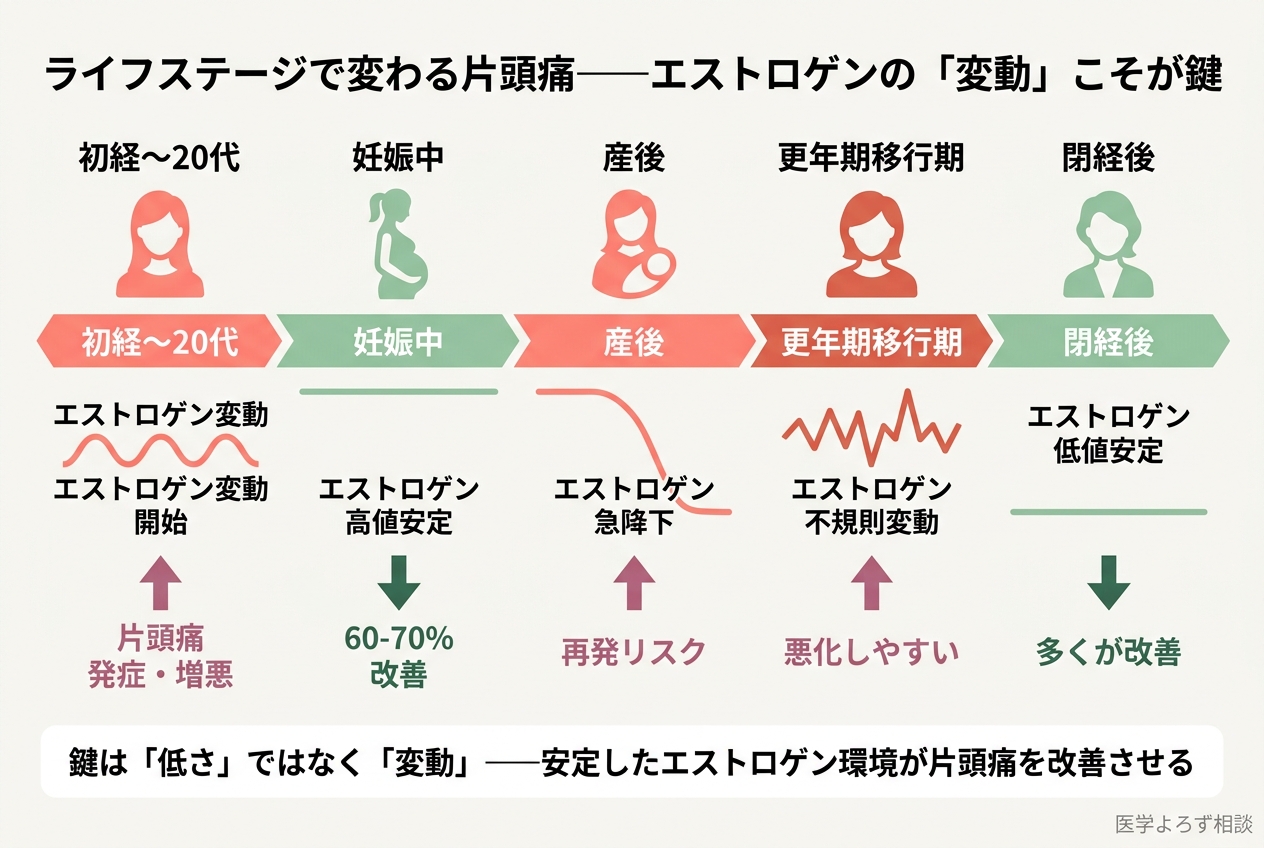
ライフステージごとの変化
月経関連片頭痛は、女性のライフステージによって大きく変動します [7]:
| ライフステージ | 片頭痛への影響 | メカニズム |
|---|---|---|
| 初経〜20代 | 発症・増悪しやすい | エストロゲン変動の開始 |
| 妊娠中 | 60〜70%が改善 | エストロゲン高値が安定維持 |
| 産後 | 再発しやすい | エストロゲンの急降下 |
| 更年期移行期 | 悪化することが多い | エストロゲンの不規則な変動 |
| 閉経後 | 多くが改善 | エストロゲンが低値で安定 |
MacGregorの2017年のレビューが指摘するように、片頭痛を悪化させるのはエストロゲンの「低さ」ではなく「変動」です [7]。妊娠中にエストロゲンが高値で安定すると片頭痛が改善し、更年期にエストロゲンが不規則に変動すると悪化する——この事実が、エストロゲン離脱仮説を強力に支持しています。
CGRP革命——片頭痛治療のパラダイムシフト
従来薬の限界
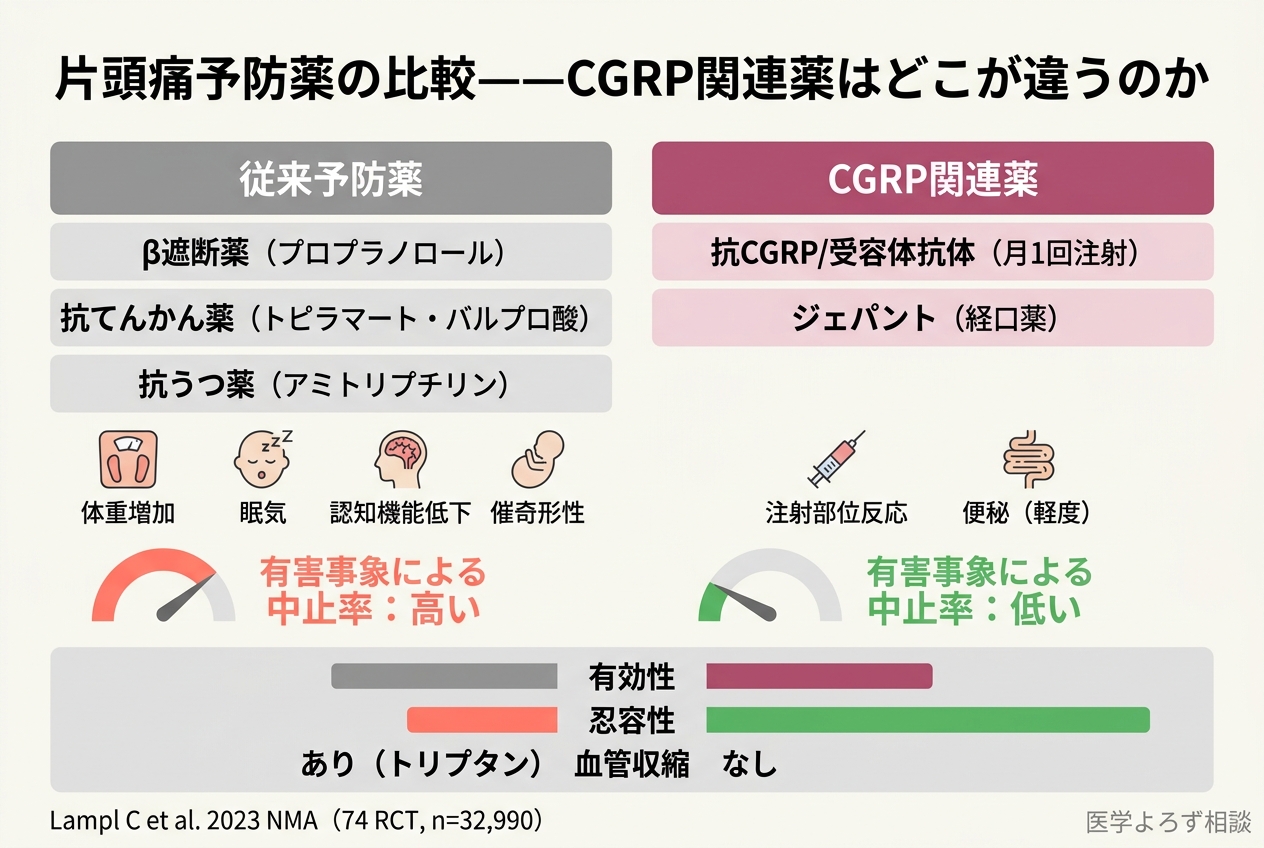
長年にわたり、片頭痛の予防治療にはβ遮断薬(プロプラノロール)、抗てんかん薬(バルプロ酸、トピラマート)、抗うつ薬(アミトリプチリン)が使われてきました。これらは確かに有効ですが、大きな問題を抱えています。
2023年にLamplらが発表したネットワークメタ解析(74のRCT、32,990人を統合)は、従来の予防薬が有害事象による中止率が高いことを改めて示しました [8]。体重増加、眠気、認知機能低下、催奇形性——片頭痛に悩む若年女性にとって、これらの副作用は治療継続の大きな障壁です。
CGRPとは何か
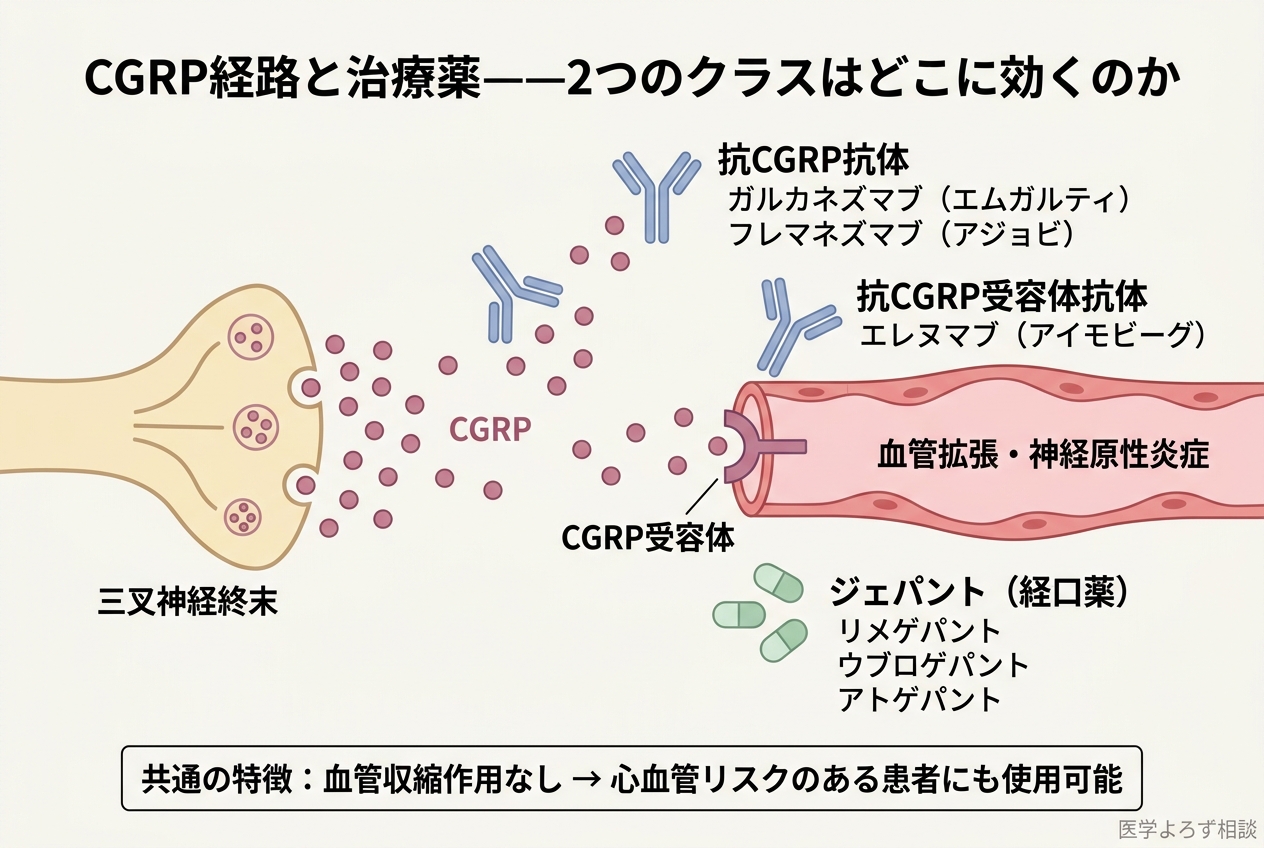
ここで登場するのが、CGRP(カルシトニン遺伝子関連ペプチド)です [9]。
CGRPは37個のアミノ酸からなる神経ペプチドで、三叉神経系に豊富に存在します。片頭痛発作中には、血中CGRP濃度が有意に上昇することが確認されており、CGRPの静脈内投与で片頭痛発作を再現できることから、CGRPが片頭痛の病態に中心的な役割を果たすことが証明されました。
CGRPの主な作用:
- 硬膜血管の拡張(血管周囲の神経原性炎症を促進)
- 三叉神経の感作(痛覚閾値の低下)
- 肥満細胞からの炎症性メディエーター放出
CGRP関連治療薬の2つのクラス
CGRP経路を標的とした治療薬は、大きく2つのクラスに分けられます [8][9][10]:
1. CGRP(受容体)モノクローナル抗体(mAbs)——予防治療用
| 薬剤名 | 標的 | 投与法 | 日本での承認 |
|---|---|---|---|
| ガルカネズマブ(エムガルティ) | CGRP | 月1回皮下注射 | 2021年承認 |
| フレマネズマブ(アジョビ) | CGRP | 月1回 or 3か月に1回皮下注射 | 2021年承認 |
| エレヌマブ(アイモビーグ) | CGRP受容体 | 月1回皮下注射 | 2021年承認 |
2. ジェパント(gepants)——急性期治療・予防治療の両方に使用可能
| 薬剤名 | 投与法 | 特徴 | 日本での状況 |
|---|---|---|---|
| リメゲパント | 経口 | 急性期+予防の両方 | 未承認(2026年4月時点) |
| ウブロゲパント | 経口 | 急性期治療 | 未承認 |
| アトゲパント | 経口 | 予防治療 | 未承認 |
| ザベゲパント | 経鼻 | 急性期治療 | 未承認 |
なぜCGRP関連薬が「革命」なのか
Lamplらのネットワークメタ解析 [8] が明らかにした決定的なポイントは、CGRP(受容体)モノクローナル抗体が安全性と有効性のプロファイルにおいて最も優れているということです。具体的には:
- 有効性: 月間片頭痛日数の減少効果は従来薬と同等以上
- 忍容性: 有害事象による治療中止率が従来薬より有意に低い
- 安全性: 血管収縮作用がないため、心血管リスクのある患者にも使用可能
- 利便性: 月1回の皮下注射(在宅自己注射可能)
さらに、ジェパント(gepants)は経口薬として急性期治療と予防の両方に使えるという画期的な特徴を持ちます [10][11]。トリプタンとは異なり血管収縮作用がないため、心血管リスクのある患者や、前兆のある片頭痛患者にも安全に使用できる可能性があります。
de Vriesらの2020年のレビューは、CGRP関連治療薬を「トリプタン以来30年ぶりの片頭痛特異的治療薬」と位置付けています [9]。
日本の現状——CGRP関連薬の保険適用と実際の使い方
保険適用の条件
日本では2021年に3つのCGRP関連製剤(ガルカネズマブ、フレマネズマブ、エレヌマブ)が保険適用となりました [13][14]。ただし、誰でも使えるわけではありません。
日本頭痛学会のガイドラインに基づく使用条件 [14]:
- 前兆のある、または前兆のない片頭痛と診断されていること
- 月に4日以上の片頭痛発作があること
- 既存の予防薬(β遮断薬、抗てんかん薬、抗うつ薬など)で十分な効果が得られない、または副作用で継続できない場合
費用の実際
CGRP関連薬は高額です。3割負担の場合:
| 薬剤 | 月額自己負担(3割) |
|---|---|
| ガルカネズマブ(エムガルティ) | 約12,400〜13,550円 |
| フレマネズマブ(アジョビ) | 約12,400〜13,550円 |
| エレヌマブ(アイモビーグ) | 約12,400〜13,550円 |
年間で約15〜16万円の自己負担となります。高額療養費制度の対象にはなりにくい金額帯ですが、片頭痛による労働損失(プレゼンティーイズムを含む)が年間数十万円に達するケースも少なくなく、費用対効果の議論は続いています。
治療の全体像——段階的アプローチ
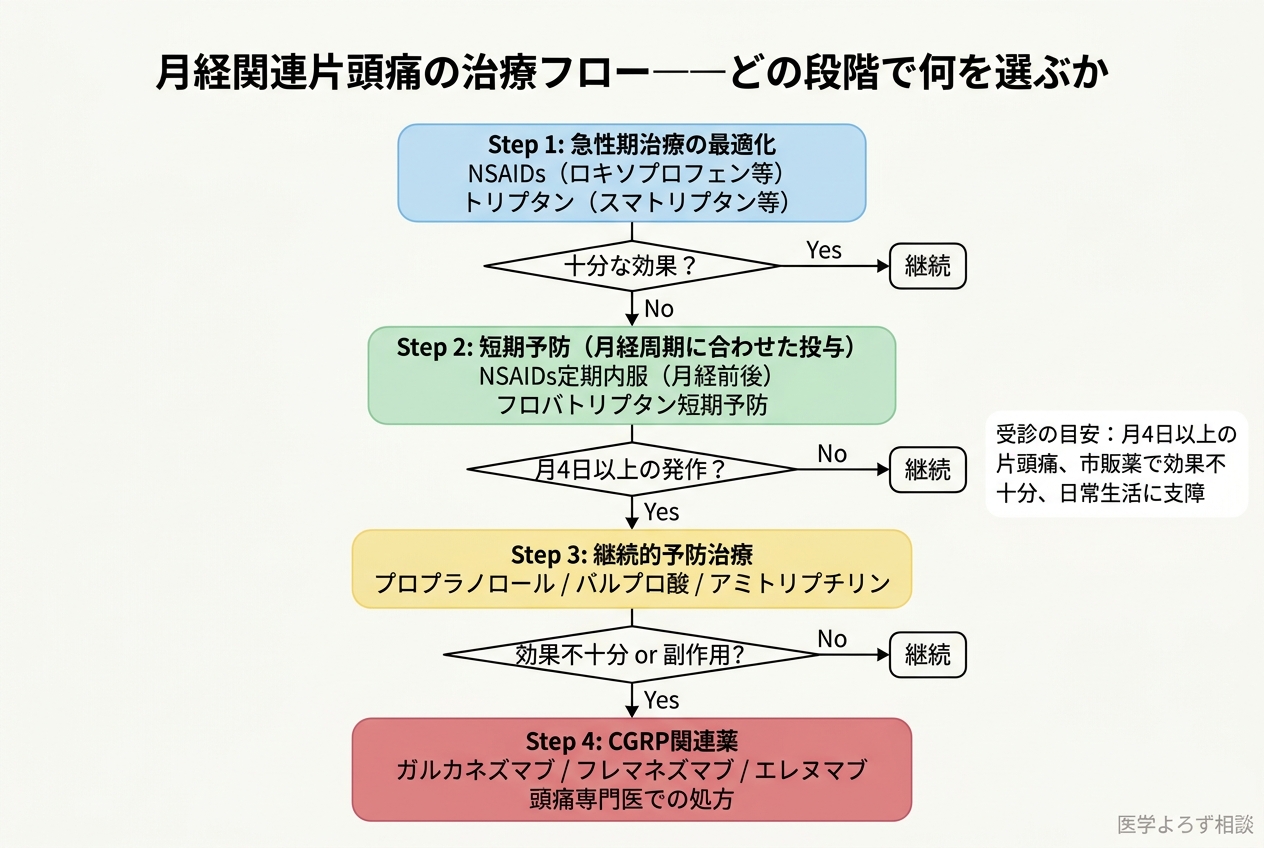
日本の頭痛診療ガイドライン2021 [13] に基づく、月経関連片頭痛の段階的治療アプローチ:
Step 1: 急性期治療の最適化
- NSAIDs(ロキソプロフェン、イブプロフェンなど)
- トリプタン(スマトリプタン、ゾルミトリプタンなど)
- 制吐薬の併用
Step 2: 短期予防(月経周期に合わせた予防投与)
- NSAIDsの月経前後の定期内服
- トリプタンの短期予防投与(月経第-2日〜+3日)
- フロバトリプタンが月経関連片頭痛の短期予防に最もエビデンスが豊富
Step 3: 継続的予防治療
- 従来予防薬(プロプラノロール、バルプロ酸、アミトリプチリンなど)
- 月4日以上の発作で検討
Step 4: CGRP関連薬
- Step 3で効果不十分・忍容性不良の場合
- 専門医(頭痛専門医・神経内科医)での処方が基本
科学の現在地:わかっていること、いないこと
確立された知見
- 片頭痛は脳の神経血管系の機能異常であり、「気のせい」や「体質」では片付けられない神経疾患である [1][2]
- エストロゲンの急速な低下が月経関連片頭痛の主要なトリガーである [3][4]
- 月経関連片頭痛は非月経期の片頭痛より重症度が高い [6]
- CGRP関連薬は安全性と有効性のバランスにおいて最も優れた予防薬である [8]
- ジェパントは急性期・予防の両方に使用可能で、血管収縮作用がない [10][11]
- 妊娠中のエストロゲン安定はほとんどの女性で片頭痛を改善させる [7]
未解明の点・限界
- エストロゲン離脱仮説の詳細な分子メカニズムは完全には解明されていない [3]
- なぜ同じホルモン変動で片頭痛が起きる女性と起きない女性がいるのか、個人差の要因が不明
- ジェパントの長期安全性データはまだ限定的 [10][11]
- CGRP関連薬の月経関連片頭痛に特化した大規模RCTは少ない
- 更年期移行期の片頭痛管理に関するエビデンスの質が不十分 [7]
- ホルモン補充療法(HRT)と片頭痛の関係は個人差が大きく、一律の推奨が難しい [7]
実践チェックリスト:あなた(と大切な人)ができること
まず今日からできること
- 頭痛ダイアリーをつける: 発作の日、月経の日、痛みの強度、使った薬を3か月間記録する。アプリ(頭痛ーる、頭痛Clickなど)が便利
- 月経との関連を確認する: 月経第-2日〜+3日に発作が集中していれば、月経関連片頭痛の可能性が高い
- 市販薬の使用頻度を確認する: 月に10日以上の鎮痛薬使用は「薬物乱用頭痛」のリスク。早めの受診を
受診を検討すべきサイン
- 月に4日以上片頭痛がある
- 市販薬でコントロールできない発作がある
- 日常生活(仕事・家事・育児)に支障が出ている
- 前兆(視野の一部がギラギラする、手がしびれるなど)を伴う
- 頭痛の性質が最近変わった
医療機関の選び方
- 日本頭痛学会認定の頭痛専門医が理想的
- 神経内科・脳神経外科が窓口になることが多い
- 「頭痛外来」を標榜している医療機関を検索する
- 日本頭痛学会のウェブサイトで専門医リストを確認できる
受診時に伝えるべきこと
- 頭痛ダイアリーの記録
- 月経周期との関連
- これまでに試した薬とその効果
- 頭痛による日常生活への影響度
- 家族に片頭痛の人がいるか
おわりに:「我慢しなくていい」を科学が証明している
外来で片頭痛に悩む女性の患者さんと話していて、最も胸が痛むのは「何十年も我慢してきました」という言葉です。
月経関連片頭痛は、エストロゲンの変動という生理学的メカニズムに基づく疾患です。根性や我慢の問題ではありません。そして2021年以降、CGRP関連薬という「片頭痛を根本から叩く」治療選択肢が日本でも使えるようになりました。
もちろん、すべての患者さんにCGRP関連薬が必要なわけではありません。適切な急性期治療の最適化だけで劇的に改善する方も多くいます。大切なのは、「たかが頭痛」と片付けずに、正しい診断と治療にアクセスすることです。
もしあなた自身、またはあなたの大切な人が月経のたびに繰り返す頭痛に苦しんでいるなら、まずは3か月間の頭痛ダイアリーから始めてみてください。その記録が、最適な治療への道筋を照らす最初の一歩になります。
本日のまとめ
- 月経関連片頭痛の本質: エストロゲンの急速な低下が三叉神経血管系のカスケードを引き起こす、生理学的メカニズムに基づく神経疾患
- CGRP関連薬の意義: 30年ぶりの片頭痛特異的治療薬。安全性と有効性のバランスで最も優れた予防薬であり、日本でも2021年から保険適用
- 判断に迷ったら: まずは頭痛ダイアリーを3か月つけて、月経との関連を確認。月4日以上の発作、生活への支障があれば頭痛専門医を受診
関連記事:
