はじめに——「脂肪肝です」と言われて、ピンと来なかった人へ
健診結果の片隅に「脂肪肝」「肝機能異常」「ALT 上昇」と書かれていて、医師から「お酒を控えて、少し痩せましょう」と言われた——それで終わっていませんか。痛みもないし、自覚症状もない。「ただの肝臓の脂肪」だと感じる人がほとんどです。
しかし、その認識は 2026 年の医学からすると、すでに古い。
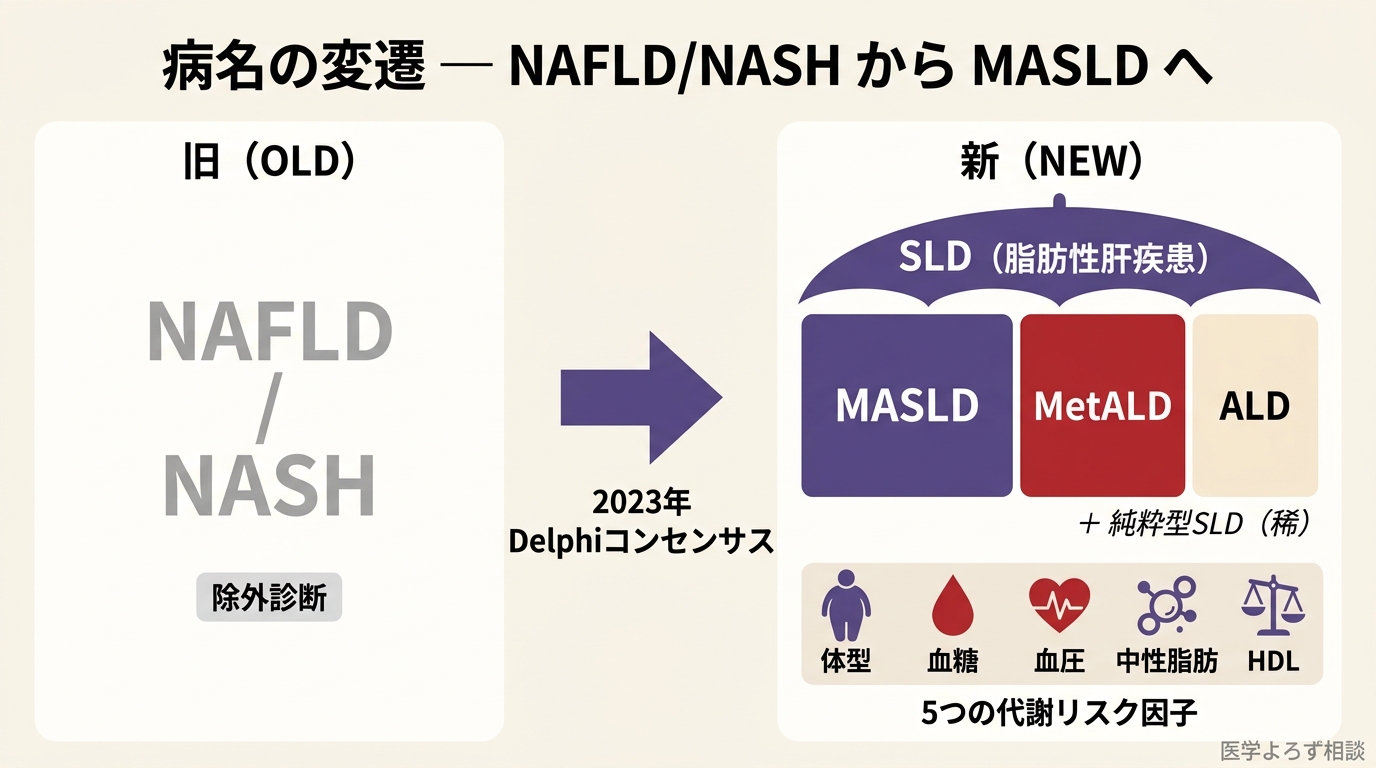
2023 年 6 月、世界の主要な肝臓学会(米国 AASLD・欧州 EASL・ラテンアメリカ ALEH=肝疾患研究協会)が、共同で病名を変更しました。NAFLD(非アルコール性脂肪性肝疾患)から、MASLD(代謝異常関連脂肪性肝疾患)へ——56 か国 236 名の専門家による Delphi コンセンサス(専門家アンケートを繰り返して合意を作る国際的な手法)で合意され、74% が「現病名は変更すべき」と回答した結果です [1]。日本でも、2024 年 8 月に日本肝臓学会と日本消化器病学会が合同で日本語病名「代謝異常関連脂肪性肝疾患(MASLD)」「代謝異常関連脂肪肝炎(MASH)」を正式採択しました [22]。
なぜ、病名まで変える必要があったのか。それは、この病気が「肝臓だけの問題」ではなく、糖尿病・心筋梗塞・脳卒中・肝がんの上流にある全身代謝異常だと、世界の医療界が認識を改めたからです。
日本人成人の 脂肪肝(SLD)有病率は約 28.5%、うち代謝リスクを伴う MASLD は 約 20%(5 人に 1 人)——脂肪肝全体では推定 2,000〜3,000 万人が抱えています [7][21]。これは「珍しい病気」ではなく、健診を受ければ 3〜4 人に 1 人が指摘される、新しい国民病です。
この記事では、2023〜2024 年の最新ガイドライン(AASLD・EASL・JSGE/JSH)と、2024 年に FDA 承認された世界初の MASH 治療薬の臨床試験、そして 10 万人規模の日本人健診コホートのデータを統合して、「脂肪肝」が本当はどんな病気で、今日から何をすればよいのかを、外来で時間をかけて話すつもりで解説します。
MASLD という新しい名前——2023 年に世界の肝臓学会が変えた理由
ひと言で言うと:病名が「除外診断(他を消して残ったもの)」から「代謝異常を伴う脂肪肝として積極的に診断する病気」へと、根本的に変わりました。
旧名 NAFLD の 3 つの限界
「Non-Alcoholic Fatty Liver Disease(非アルコール性脂肪性肝疾患)」——この病名には、専門家が長年悩んでいた 3 つの問題がありました。
第一に、除外診断であること。「アルコール性ではない」「ウイルス性ではない」と他の原因を消していった末に残るのが NAFLD でした。積極的に「これが原因だ」と定義していないのです。
第二に、スティグマ(負の烙印)です。 病名の調査では、61% の専門家が「Nonalcoholic(非アルコール性)」を、66% が「Fatty(脂肪の)」をスティグマ的だと評価しました [1]。「あなたはお酒を飲んでいないのに脂肪肝だ」という表現は、患者を二重に責めるニュアンスを持ちます。
第三に、本質を表していない。 実は、脂肪肝の本体は 代謝症候群の肝臓における現れ——インスリン抵抗性・肥満・脂質異常・高血圧という全身代謝異常の一部です。「アルコールを飲まない脂肪肝」ではなく「代謝異常がある肝脂肪化」と積極的に定義し直す必要がありました。
新名 MASLD の定義——5 つの代謝リスク因子のうち 1 つ以上
新しい MASLD は、以下の 2 条件で診断されます [1][3][22]:
- 肝脂肪化 が画像(超音波・CT・MRI)または血液検査で示されている
- 以下 5 つの心血管代謝リスク因子のうち、少なくとも 1 つを有する:
- 過体重・肥満(日本人は BMI ≥ 23、または腹囲 男性 ≥ 94 cm・女性 ≥ 80 cm)
- 空腹時血糖 ≥ 100 mg/dL または HbA1c ≥ 5.7%、または 2 型糖尿病
- 血圧 ≥ 130/85 mmHg または降圧薬服用中
- トリグリセリド ≥ 150 mg/dL または脂質低下薬服用中
- HDL コレステロール ≤ 40 mg/dL(男性)/ ≤ 50 mg/dL(女性)
つまり、「脂肪肝 + メタボ要素が 1 つでもあれば MASLD」。健診で脂肪肝を指摘された人のほぼ全員が当てはまります。
ただし、MASLD と診断されたからといって、即・治療対象とは限りません。 本当に怖いのは「線維化(後述の FIB-4 と FibroScan で評価)」です。MASLD と言われたら、次のステップは「自分の肝臓に線維化が進んでいるか」を見極めることです。
日本の現状——3〜4 人に 1 人が脂肪肝の時代
10 万人規模の日本人健診データ
日本における MASLD の規模を、最も正確に示すのが 2024 年に発表された 大阪・関西の 10 万人健診コホート研究です [7]。Kamada らが日本人 108,446 名を超音波で調べたところ、脂肪性肝疾患(SLD)の有病率は 28.5%——うち約 7 割が MASLD でした [7]。旧 NAFLD との一致率は 98.7%(NAGALA コホート 15,039 名)と極めて高いため [8]、過去に NAFLD と診断された人は、ほぼそのまま MASLD と読み替えて差し支えありません。
日本生活習慣病予防協会の最新まとめ(2024 年)では、日本人 NAFLD の有病率は 9〜30%、推定患者数は 少なくとも 1,000 万人以上(実態は 2,000〜3,000 万人)とされています [21]。男性 30〜40%、女性 15〜20% と男性に偏りますが、50 歳以降の女性は急増し、閉経後にエストロゲンの脂質代謝への保護作用が失われるためと考えられています。
MASLD は「肝臓の病気」ではなく「糖尿病の前兆」
MASLD の本当の怖さは、糖尿病・心血管疾患の 強力な前兆になることです。
岐阜の NAGALA コホート(15,039 名、平均年齢 44 歳、最長 17 年追跡)では、MASLD と診断された 2,682 名のうち、5 年以内に 8.7%(約 12 人に 1 人)が 2 型糖尿病を新規発症しました [8]。代謝リスクのない健常群では発症がほぼ皆無だったため、オッズ比は 127(95% 信頼区間 40-399 と幅が広く、点推定は参考値) と桁違いに高く出ています [8]。要するに、絶対リスクで見ても「5 年で 12 人に 1 人が糖尿病に進む」レベルで、代謝リスクのない人とは別次元の話です。
逆に、すでに 2 型糖尿病を持つ人のうち、65%(3 人に 2 人)が NAFLD/MASLD、31.5%(3 人に 1 人)が NASH/MASH、15% が進行線維化(F3-F4)を抱えていることが、156 研究・183 万人のメタ解析で明らかになっています [6]。
つまり、MASLD と糖尿病は 双方向の関係で互いを増悪させ合う「悪循環」の関係にあります。
脂肪肝はなぜ起こるのか——肝臓の細胞で何が起きているか
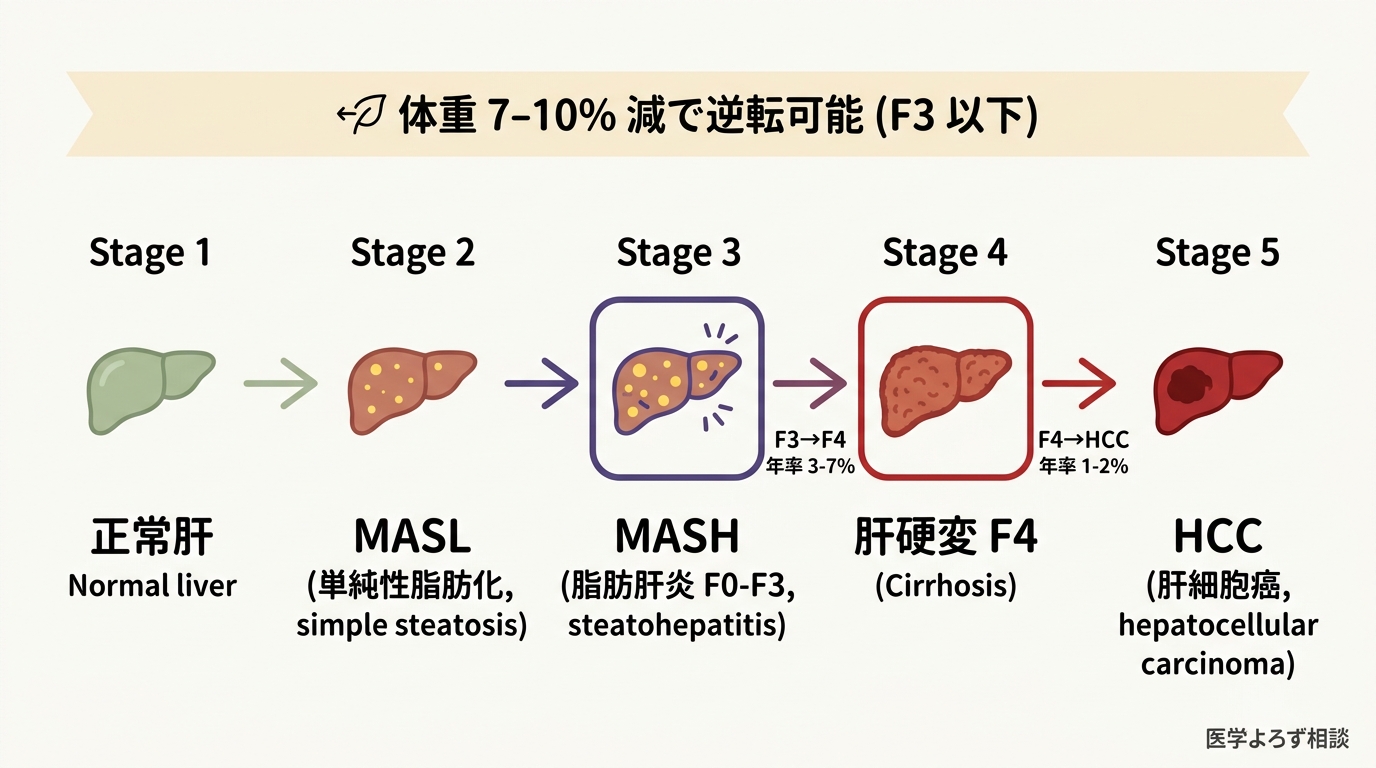
4 段階の進行:脂肪沈着 → 炎症 → 線維化 → 肝硬変
MASLD の自然経過は、肝臓の細胞レベルで段階的に進行します [3][4]。
第 1 段階:単純性脂肪化(Steatosis、MASL)。 インスリン抵抗性によって脂肪組織から肝臓への遊離脂肪酸の流入が増え、肝細胞内に中性脂肪が蓄積します。肝細胞の 5% 以上が脂肪化すれば「脂肪肝」と診断されます。この段階では炎症や線維化はなく、肝機能もほぼ正常です。
第 2 段階:脂肪肝炎(MASH、旧 NASH)。 脂肪過剰負荷が続くと、肝細胞の「発電所」であるミトコンドリアが疲弊し、細胞内に錆びのような物質(酸化ストレス)が溜まり、火災報知器のような炎症物質(サイトカイン)が放出され、最終的に肝細胞が風船のように膨らんで死ぬ「風船様変性(ballooning)」が起こります。組織学的に「脂肪化 + 炎症 + 細胞傷害」が揃った状態が MASH です。日本人の MASLD のうち 15〜25%(推定 200〜600 万人)が MASH と考えられます [21]。
第 3 段階:線維化(Fibrosis F1〜F3)。 炎症が慢性化すると、肝臓内の星細胞(hepatic stellate cells)が活性化し、コラーゲンを過剰産生して線維化が進行します。F1(軽度)→ F2(中等度、橋渡し線維化)→ F3(進行性、橋渡し線維化広範)と進みます。F2 以上で「臨床的に有意な線維化」と呼ばれ、肝関連イベントのリスクが急上昇します。
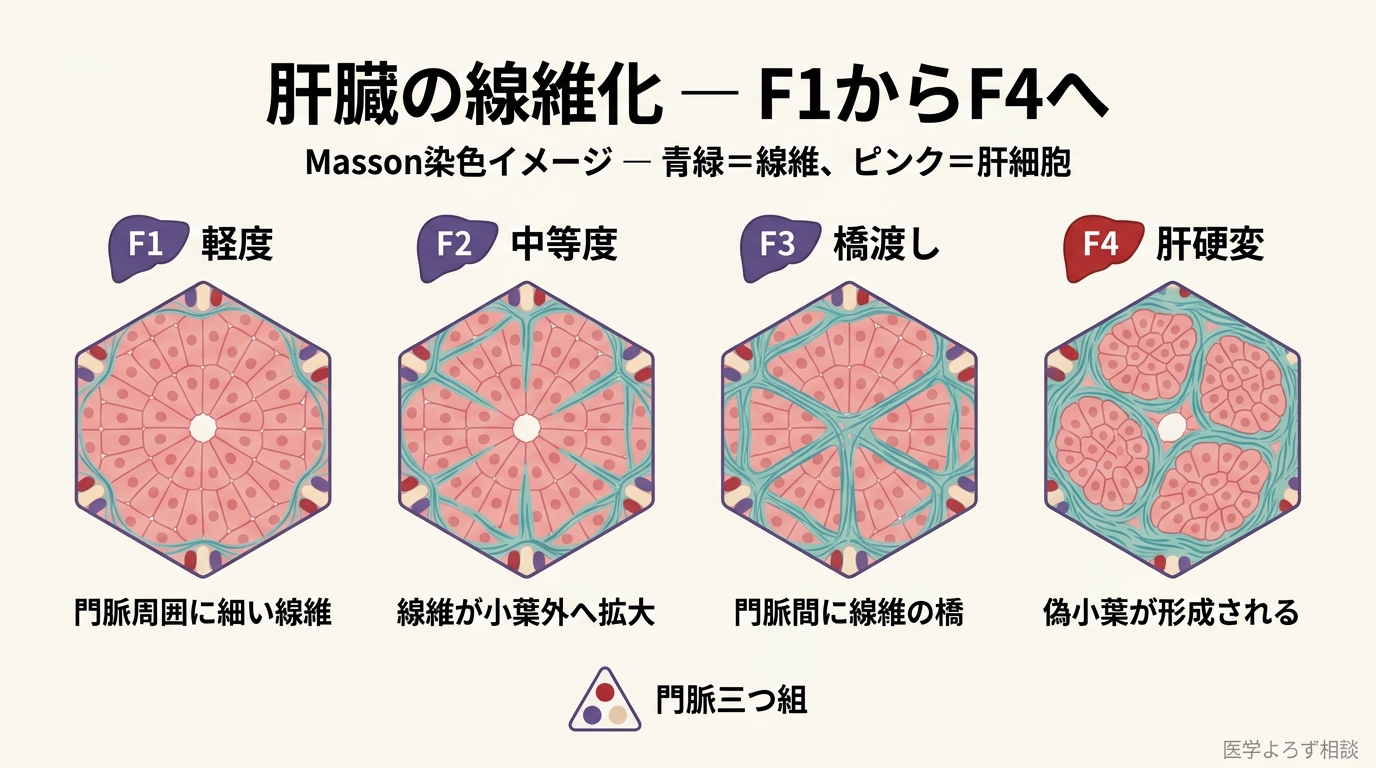
第 4 段階:肝硬変(F4)と肝細胞がん(HCC)。 F3 から F4 への進行は年率およそ 3〜7%、F4 から HCC への進行は年率およそ 1〜2% と、複数のコホート研究のメタ解析で推定されています [3][5]。MASH-HCC は世界の HCC の有意な原因となり、特にインド・米国・タイ・日本で増加しています [5]。
死因は肝臓ではなく心臓——MASLD の意外な真実
ここで多くの人が誤解しているのですが、MASLD 患者の最大の死因は肝硬変や肝がんではありません。第 1 位は 心血管疾患(心筋梗塞・脳卒中)、第 2 位は 肝外悪性腫瘍、第 3 位がようやく肝関連疾患です [3][4]。
なぜか。MASLD の根本にあるのは全身のインスリン抵抗性 + 代謝症候群であり、これは動脈硬化を加速させる体質そのものだからです。「脂肪肝です」と言われた人が、5 年後に心筋梗塞で倒れる——これは決して稀ではないシナリオです。つまり「肝臓を守ること」は、ほぼそのまま「心臓を守ること」になります。
MASH(脂肪肝炎)と MASLD の違い——進行する人としない人を分けるもの
鍵は「線維化ステージ」——FIB-4 と FibroScan
日本人 2,000〜3,000 万人すべてが肝硬変・肝がんになるわけではありません。実際には、MASLD のうち MASH(脂肪肝炎)に進む人は 15〜25%、さらに進行線維化(F3)に至るのは 5〜10% と推定されます [21]。問題は「誰が進行するか」を非侵襲的に見極めることです。
決定的なのは 線維化ステージ。AASLD・EASL・日本ガイドラインすべてが、肝生検をせずに 2 段階の非侵襲検査で線維化を評価することを推奨しています [2][3][4][12]。
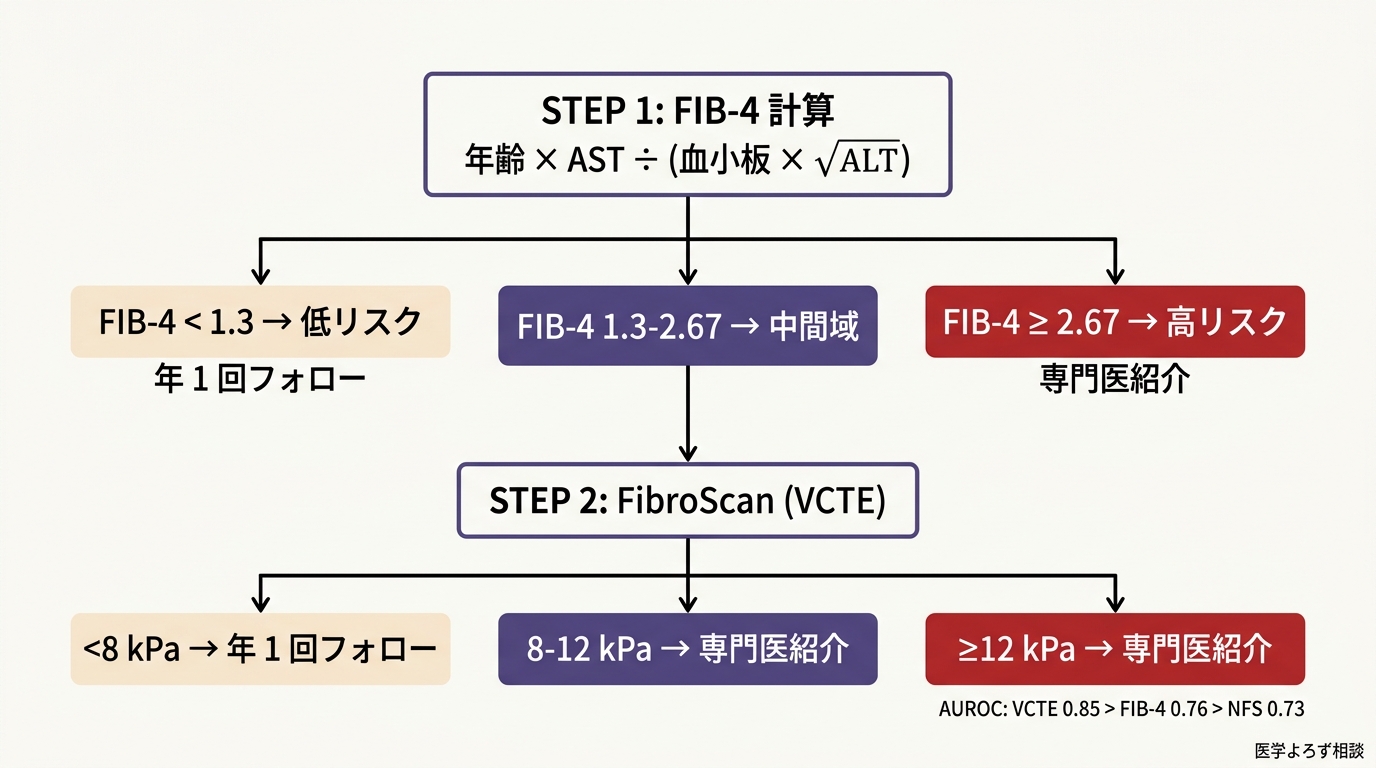
第 1 段階:FIB-4 index(採血のみで計算可能)
FIB-4 = 年齢 × AST ÷(血小板数 × √ALT)
健診の採血項目だけで電卓計算できます。判定 cutoff は [2][12]:
- FIB-4 < 1.3 → 進行線維化のリスクは低い(除外可、年 1 回フォロー)
- FIB-4 1.3〜2.67 → 中間(FibroScan で追加評価)
- FIB-4 ≥ 2.67 → 進行線維化リスク高(消化器内科紹介)
37 研究・5,735 名の個別患者データ・メタ解析(IPD-MA:複数研究の患者レベルデータを集めた高精度な統合解析)では、FIB-4 と FibroScan を順番に使う 2 段階アプローチで、33% の人だけ肝生検で診断確定すればよい(67% は非侵襲検査で除外/確定可能)と示されています [12]。ただし感度は 66% で、進行線維化の約 3 分の 1 は 2 段階だけでは検出できないため、糖尿病・肥満・家族歴ありなどリスクが高い場合は、FIB-4 が中間域でも積極的に専門医を受診するのが安全です [12]。
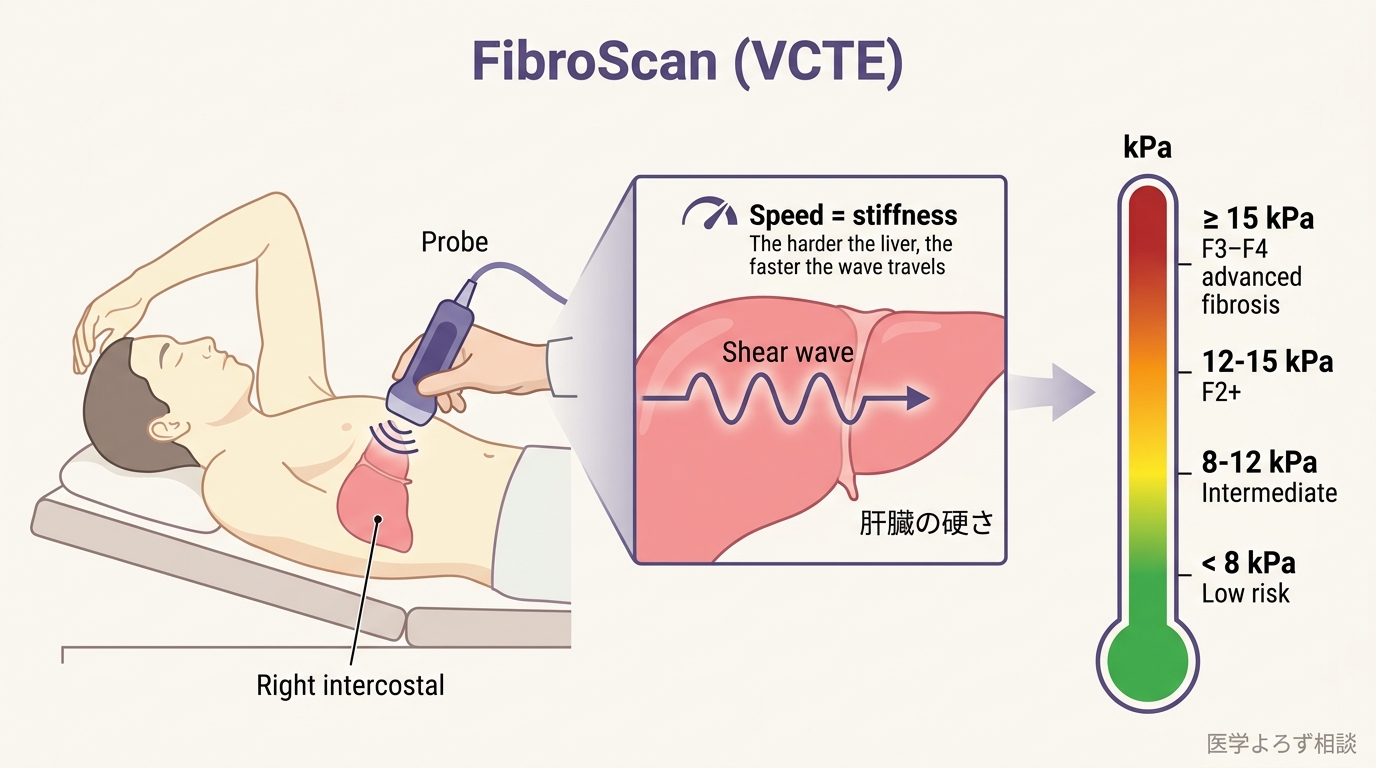
第 2 段階:FibroScan(VCTE)——肝臓の硬さを 5 分で測る
FibroScan(バイブレーション制御一過性エラストグラフィー、VCTE)は、超音波プローブで肝臓の硬さを kPa 単位で計測する非侵襲検査です。2020 年 4 月から日本でも保険適用(200 点 = 2,000 円、3 割負担で自己負担 約 600 円)になりました [4]。
ざっくり覚えるなら、8 kPa 未満が安全圏、12 kPa を超えたら専門医。詳しい判定 cutoff(NAFLD/MASLD 患者の場合)[12]:
- < 8 kPa → 進行線維化なし(除外)
- 8〜12 kPa → 中間(再検査または専門医評価)
- ≥ 12 kPa → 有意な線維化(F2 以上)
- ≥ 15 kPa → 進行線維化(F3 以上)が強く疑われる
FibroScan の進行線維化検出能(AUROC 0.85)は、FIB-4(0.76)や NFS(0.73)を上回ります [12]。
科学の現在地:2024 年に承認された世界初の MASH 治療薬
30 年待たれた MASH 治療薬——Resmetirom(レスメチロン)の登場
長年、MASH には承認された治療薬がありませんでした。2024 年 3 月 21 日、米国 FDA が世界で初めて MASH 治療薬として resmetirom(レスメチロン、商品名 Rezdiffra)を承認——肝臓学の歴史で記念碑的な日になりました [9]。
Resmetirom は経口・甲状腺ホルモン受容体 β(THR-β)選択的アゴニスト——肝臓だけにピンポイントで効くスイッチ役として働き、肝細胞内の脂肪を燃やすボイラー(脂肪酸 β 酸化)を強く回す薬です。
第 3 相試験 MAESTRO-NASH(966 名、52 週、生検確認 F1B/F2/F3 MASH) の結果 [9]:
- MASH resolution(脂肪肝炎の消退、線維化悪化なし):プラセボ 9.7% → resmetirom 80 mg 25.9% → 100 mg 29.9%(差 16-20 ポイント、p<0.001)
- 線維化 ≥ 1 stage 改善(MASH 悪化なし):プラセボ 14.2% → resmetirom 80 mg 24.2% → 100 mg 25.9%(差 10-12 ポイント、p<0.001)
- LDL コレステロール 24 週時変化:プラセボ +0.1% → resmetirom 100 mg −16.3%
MASH 改善 + 線維化改善 + LDL 低下を同時に達成した初の薬剤です。主な副作用は下痢・悪心(mild-moderate、用量依存的、ベースライン期早期)で、重篤有害事象は各群差なし。
日本での承認状況(2026 年 5 月時点):Resmetirom は日本未承認です。米国 FDA は 2024 年 3 月に accelerated approval(迅速承認)、欧州 EMA は審査中ですが、PMDA への申請状況は公表されていません。長期 54 か月の肝関連イベント評価試験(MAESTRO-NASH OUTCOMES)が継続中で、その結果次第で日本での申請が進む可能性があります。現時点で日本国内で使う方法はありません(個人輸入も推奨されません)。
既に日本で使える GLP-1 受容体作動薬——マンジャロ / ゼップバウンド / ウゴービ
Resmetirom と並んで、肥満症・2 型糖尿病の治療薬として既に日本で保険適用になっている GLP-1 受容体作動薬が、MASH の有望治療として急浮上しています。日本人読者にとってはこちらが現実的な選択肢です。
チルゼパチド(Tirzepatide)——マンジャロ(糖尿病)/ ゼップバウンド(肥満症)
GIP と GLP-1 の両方を活性化する「双重作動薬」。第 2 相試験 SYNERGY-NASH(190 名、52 週) で衝撃的な結果が出ました [10]:
- MASH resolution 52 週時:プラセボ 10% → 15 mg 62%(差 53 ポイント、95%CI 37-69)
- 線維化 ≥ 1 stage 改善:プラセボ 30% → 15 mg 51%(差 21 ポイント)
- 52 週時の体重減少:プラセボ −0.7% / 5 mg −10.7% / 10 mg −13.3% / 15 mg −15.6%
第 3 相試験(NCT05669599)が継続中。日本での実用情報:
- マンジャロ(2 型糖尿病用):日本イーライリリー、2023 年 4 月発売、週 1 回皮下注射。薬価 10 mg = 約 7,696 円/月(3 割負担で約 2,300 円)。2 型糖尿病の保険適用済
- ゼップバウンド(肥満症用、同じチルゼパチド):2024 年 12 月 27 日承認、2025 年 3 月 19 日薬価収載、2025 年 4 月 11 日発売。薬価 10 mg = 8,999 円/月、15 mg = 11,242 円/月(3 割負担で月 約 2,700-3,400 円)
- ゼップバウンドの保険適用条件:BMI 35 以上単独、または BMI 27 以上 + 肥満関連の健康障害(高血圧・脂質異常症・2 型糖尿病など)を 2 つ以上、かつ食事・運動療法で十分な効果が得られない 20 歳以上
セマグルチド(Semaglutide)——オゼンピック / リベルサス(糖尿病)/ ウゴービ(肥満症)
第 3 相 ESSENCE 試験(MASH、800 名) が進行中 [19]。先行 Phase 2 では 0.4 mg/日で NASH resolution 59% vs プラセボ 17% [2]。
日本での実用情報:
- オゼンピック(2 型糖尿病、週 1 回皮下注射)、リベルサス(経口、毎日服用):いずれも 2 型糖尿病で保険適用済
- ウゴービ(肥満症、週 1 回皮下注射):2024 年 2 月 22 日承認・発売、日本で初めて保険適用された肥満症専用 GLP-1 製剤
- ウゴービの保険適用条件:BMI 27 以上 + 肥満関連の健康障害(高血圧・2 型糖尿病・脂質異常症・MASH/NASH・睡眠時無呼吸症候群・変形性関節症)を 2 つ以上、食事運動療法 3 か月以上継続後も改善せず
- 処方できる医療機関の制限:日本糖尿病学会・日本内分泌学会・日本循環器学会の専門医 + 管理栄養士が常勤する教育研修施設に限定(一般のクリニックでは保険処方できない)
- 保険診療の治療期間:最長 72 週(約 1 年 4 か月)
つまり、肥満症 + MASH/NASH の組み合わせを持つ人は、ウゴービが MASH に対しても適応根拠を持つ国内唯一の薬剤(合併症としての MASH/NASH が条件に含まれる)です。
ピオグリタゾン(アクトス)— 2 型糖尿病合併 MASH に古くから使える選択肢
ピオグリタゾン(商品名アクトス、武田薬品)は 2 型糖尿病で日本承認済の保険薬。NASH 治療薬としての適応はないが、AASLD ガイドラインは NASH + 2 型糖尿病 に推奨。日本での 2 型糖尿病保険診療として、肝臓改善も同時に得られる可能性があります。
ビタミン E — 糖尿病非合併の NASH に補助的選択肢
AASLD は 800 IU/日の高用量ビタミン E を非糖尿病 NASH に弱く推奨 [2]。日本でも保険薬として処方可能(脂溶性ビタミン製剤として)。
ネットワーク・メタ解析の効果ランキング
29 RCT・9,324 名のネットワーク MA(2025)の MASH resolution の効果順位 [11]:
Pegozafermin > Survodutide > Tirzepatide > Efruxifermin > Liraglutide > Vitamin E + Pioglitazone > Resmetirom > Semaglutide
SUCRA(治療順位を確率で表す統計指標)で上位は FGF21 アナログ(Pegozafermin / Efruxifermin、いずれも日本未承認)と GLP-1 系列。いま日本で保険適用で手が届く範囲は、マンジャロ / ゼップバウンド / ウゴービ / オゼンピック / リベルサス(GLP-1 系)+ アクトス(ピオグリタゾン)+ ビタミン E という構成になります。
生活習慣で逆転できる——体重 7-10% 減で NASH 改善
体重減少こそが「最強の MASH 治療」
新薬の話題が華やかですが、現時点で 最もエビデンスが厚く、最も副作用が少なく、最もコストの低い MASH 治療 は——体重減少です [3][4]。
AASLD ガイドラインが引用する Vilar-Gomez らの 2015 年研究(生検確認の前向きコホート) [3][23] は、以下を明示しています:
- 体重 5% 減 → steatosis(脂肪化)改善 35%
- 体重 7% 減 → NASH resolution 51-64%
- 体重 10% 減 → 線維化 F1 以上改善 29-45%
つまり「体重を 10% 減らすだけで、3〜4 人に 1 人は線維化が逆転する」のです。Resmetirom の線維化改善率(25.9%)と肩を並べる、いやそれ以上の効果が、薬を使わずに得られる可能性がある。
何を食べ、何を控えるか——地中海食と糖質コントロール
10 RCT・737 名の地中海食メタ解析では、地中海食で 総コレステロール SMD −0.46 mg/dL(p<0.001)、肝硬度 SMD −0.42(傾向)が示されました [13]。地中海食は、和食ベースに オリーブオイル・ナッツ・果物・魚・ヨーグルトを加える形で、日本人にも実践可能です。
控えるべきは何か。BMJ の アンブレラ・レビュー(複数のメタ解析をさらにまとめた、最上位の証拠統合手法)——73 メタ解析・83 アウトカムを統合した解析 [14] では:
- 添加糖は 1 日 25 g(約 6 杯)未満に
- 砂糖入り清涼飲料水(SSB)は週 1 杯(200-355 mL)未満に
- 添加糖は 異所性脂肪(肝臓・膵臓に溜まる脂肪)沈着の主要ドライバー
- SSB 250 mL/日増加で 冠動脈疾患リスク +17%
清涼飲料水・スイーツ・果糖の過剰摂取は、MASLD の発症と進行を直接加速します。
運動——有酸素 + レジスタンスの組み合わせ
EASL ガイドラインは 週 150-300 分の有酸素運動 + 週 2-3 回のレジスタンス運動を推奨しています [3]。重要なのは、有酸素だけでなく 筋トレを加えること——25 研究のメタ解析で、MASLD 患者の サルコペニア合併リスクは 1.25 倍、サルコペニア合併者は線維化進展リスクが 1.49 倍になることが示されています [16]。筋肉を守ることは、肝臓を守ることでもあります。
コーヒー・スタチン・GLP-1 RA——保護因子の存在
朗報もあります。HCC リスク因子の 175 メタ解析を統合したアンブレラ・レビュー(2025)では、以下が HCC リスクを下げる因子として class I-III evidence で確認されています [15]:
- コーヒー消費
- 健康な食事(地中海食・植物中心)
- メトホルミン
- GLP-1 受容体作動薬
- アスピリン(低用量)
- スタチン
- bariatric surgery(肥満手術、BMI ≥ 35 で適応)
コーヒーを 1 日 2-3 杯飲み、糖尿病でメトホルミンや GLP-1 RA を使い、心血管リスクでスタチンを内服している人は、すでに「MASLD 防御策」を実践していることになります。
「お酒は少し」と言う前に——MetALD という新カテゴリー
飲酒 + 代謝異常 = 線維化リスク 2-6 倍
ここまで「アルコールではない脂肪肝」の話をしてきましたが、現実には「お酒は少しだけ嗜む、でも健診で脂肪肝」という人が大量にいます。2023 年の名称変更で新たに導入された概念が MetALD(代謝異常関連 + アルコール関連脂肪性肝疾患) です [1]。
MetALD の定義:MASLD の条件(脂肪化 + 代謝リスク因子)を満たし、かつ 過量飲酒(女性 140-350 g/週、男性 210-420 g/週、純アルコール換算)がある状態 [1]。具体的には「ビール 500 mL 缶を毎日 1.5 本(週 10-11 本)、週末に追加 1-2 本」程度の飲酒で男性 MetALD 域、「ビール 350 mL 缶を毎日 2 本程度」で女性 MetALD 域に届きます。
Kamada らの 10 万人健診コホートで、男性 MetALD は MASLD 単独より 進行線維化リスク OR 2.26(95%CI 1.87-2.84)、ALD + 代謝異常では OR 3.92(95%CI 2.85-5.39)——女性では ALD + 代謝異常で OR 5.80(95%CI 2.51-13.4)と、衝撃的なリスク上昇が確認されました [7]。
日本人が「ちょっとぐらいなら」と思っているお酒の量こそ、代謝異常と組み合わさったときに、肝臓を最も傷つけている可能性があります。
F2 以上の線維化があれば、完全断酒を推奨
AASLD・EASL ガイドラインともに、F2 以上の線維化を有する MASLD 患者は、アルコール完全断酒を強く推奨しています [2][3]。「適量なら肝臓に良い」と言われたのは過去の話。線維化が始まっている肝臓に、アルコール 1 滴も入れない選択が、最も合理的です。
チェックリスト——あなたの肝臓は大丈夫か
自分で計算できる FIB-4
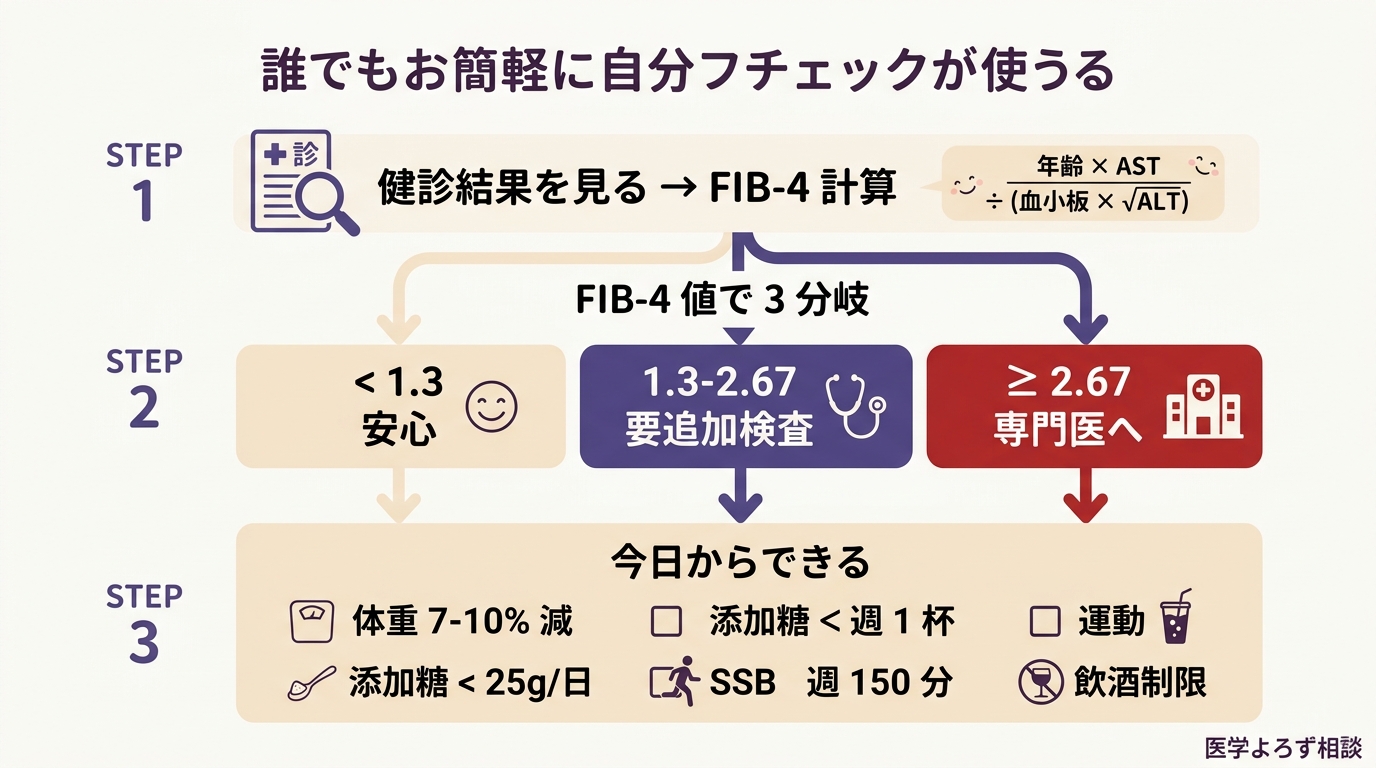
健診結果に 年齢・AST・ALT・血小板数(×10⁴/μL) が記載されていれば、FIB-4 は電卓で計算できます。
FIB-4 = 年齢 × AST ÷(血小板数 × √ALT)
例:50 歳、AST 40、ALT 35、血小板 18.0 × 10⁴ → FIB-4 = 50 × 40 ÷(18 × √35)= 2,000 ÷(18 × 5.92)= 2,000 ÷ 106.6 = 1.88(中間域、FibroScan 追加検討)
受診の目安——次のいずれかなら消化器内科へ
以下のいずれかに当てはまる場合は、消化器内科または肝臓専門医を受診して FibroScan + 追加検査を受けることを検討してください [2][3][4]:
- FIB-4 が 2.67 以上(中間域でも FibroScan を撮りたい)
- 健診の ALT 高値(30 U/L 超)が 2 年以上持続している
- 2 型糖尿病があり、ALT または AST に異常がある
- 過量飲酒(純アル 男性 210g/週・女性 140g/週以上)+ 代謝リスクあり
- 肝臓 / 膵臓 / 大腸がんの家族歴あり + 代謝症候群
今日からできる「7-10% 体重減プラン」
70 kg の人なら、5-7 kg の減量で MASH 改善が期待できます [3]。3-6 か月かけてゆっくり減らすのが理想。
食事:
- ご飯・パン・麺類の 1 食を半分量に
- 砂糖入り飲料(コーラ・スポーツドリンク・甘いコーヒー)を 完全に水・無糖茶・ブラックコーヒーに置き換え
- 揚げ物 / 加工肉 / スイーツを 週 2 回以下に
- 魚 / 大豆 / 野菜 / ナッツ / 果物(少量)を増やす
運動:
- ウォーキング 週 150 分以上(1 日 30 分 × 5 日、または週末 + 平日散歩)
- スクワット・腕立て・腹筋 週 2 回以上
- エレベーターより階段、駅 1 つ手前で降りる
飲酒:
- 男性 純アル 20 g/日以下(ビール 500 mL 缶 1 本、または日本酒 1 合)
- 女性 純アル 10 g/日以下
- 線維化疑い(FIB-4 ≥ 1.3 + FibroScan ≥ 8 kPa)あれば 完全断酒
科学の現在地:わかっていること、まだわからないこと
わかっていること
- MASLD は日本人の 25-30%、推定 2,000-3,000 万人が抱える新しい国民病
- MASLD は糖尿病・心血管疾患の強力な前兆(5 年で 8.7% が T2DM 発症 [8])
- 死因の第 1 位は心血管疾患、肝臓関連は第 3 位
- 線維化ステージが予後を決める——FIB-4 + FibroScan で非侵襲評価可能
- 体重 7-10% 減で半数の MASH が改善——薬よりエビデンスが厚い
- Resmetirom は世界初の MASH 承認薬(米国 FDA 2024 年 3 月)
- Tirzepatide / Semaglutide は MASH 適応の Phase 3 試験継続中——日本では糖尿病・肥満症で既に保険適用
- MetALD(飲酒 + 代謝異常)は MASLD 単独の 2-6 倍の線維化リスク [7]
まだわからないこと
- MASLD 治療薬の長期(5 年以上)アウトカム——MAESTRO-NASH OUTCOMES、ESSENCE Part 2 など継続中
- MASLD → MASH への自然進行率——10-20% と推定だが正確な長期前向きデータは不足
- 小児 MASLD の長期影響——成人型と異なる病態の可能性
- Lean MASLD(BMI < 25 の脂肪肝)の最適治療——日本人で特に問題、エビデンス不足
- 日本での Resmetirom 承認時期と薬価——Madrigal 社が申請中、保険適用は未定
- MetALD の至適治療指針——新カテゴリーのため疫学・治療データ少ない
おわりに——脂肪肝は「治る病気」になりつつある
20 年前、「脂肪肝です」は「気にしなくていい」とほぼ同義でした。10 年前、「脂肪肝は危険」と分かっても、治療薬がなく、結局は「お酒を控えて痩せなさい」しか言えませんでした。
2026 年の今、MASLD は治療標的のある国民病になりました。世界初の承認薬 resmetirom、GLP-1 受容体作動薬の MASH 適応試験、そして何より「体重 7-10% 減で半数が逆転する」という、薬よりも確実なエビデンス。FIB-4 と FibroScan という、健診の延長線上で線維化を見極めるアルゴリズム。
「脂肪肝です」と言われたあなたへ、いま伝えたいことを一つだけ選ぶなら:
あなたの肝臓は、今日からの食事・運動・飲酒の選択次第で、5 年後・10 年後の姿が大きく変わります。 諦める病気ではなく、戦える病気です。特に 肝硬変(F4)に至る前であれば、逆転の可能性が十分にあります。
そして、健診結果の「ALT 高値」「脂肪肝」を、もう一度見つめ直してみてください。それは肝臓だけの問題ではなく、心臓・血管・膵臓・腎臓——全身からのメッセージです。
外来で時間が足りなくて言えなかった話を、この記事に詰め込みました。誰か一人の「次の一歩」のきっかけになれば、医師としてこれ以上の喜びはありません。