はじめに:「様子を見ましょう」の先にあるもの
生後2ヶ月の健診で赤ちゃんの頭の形に違和感を感じ、「向き癖ですね、様子を見ましょう」と医師に言われた経験はないでしょうか。一方で、「本当に自然に治るのか」「ヘルメット治療は効果があるのか」という疑問が生じます。
本記事の結論は、「すべての斜頭症が自然に治るわけではない」というのが現在の科学的知見です。同時に、すべての症例にヘルメットが必要なわけでもありません。重要なのは、お子さんの状態を客観的に評価し、適切なタイミングで対応することです。
位置的斜頭症とは何か——「病気」ではなく「変形」
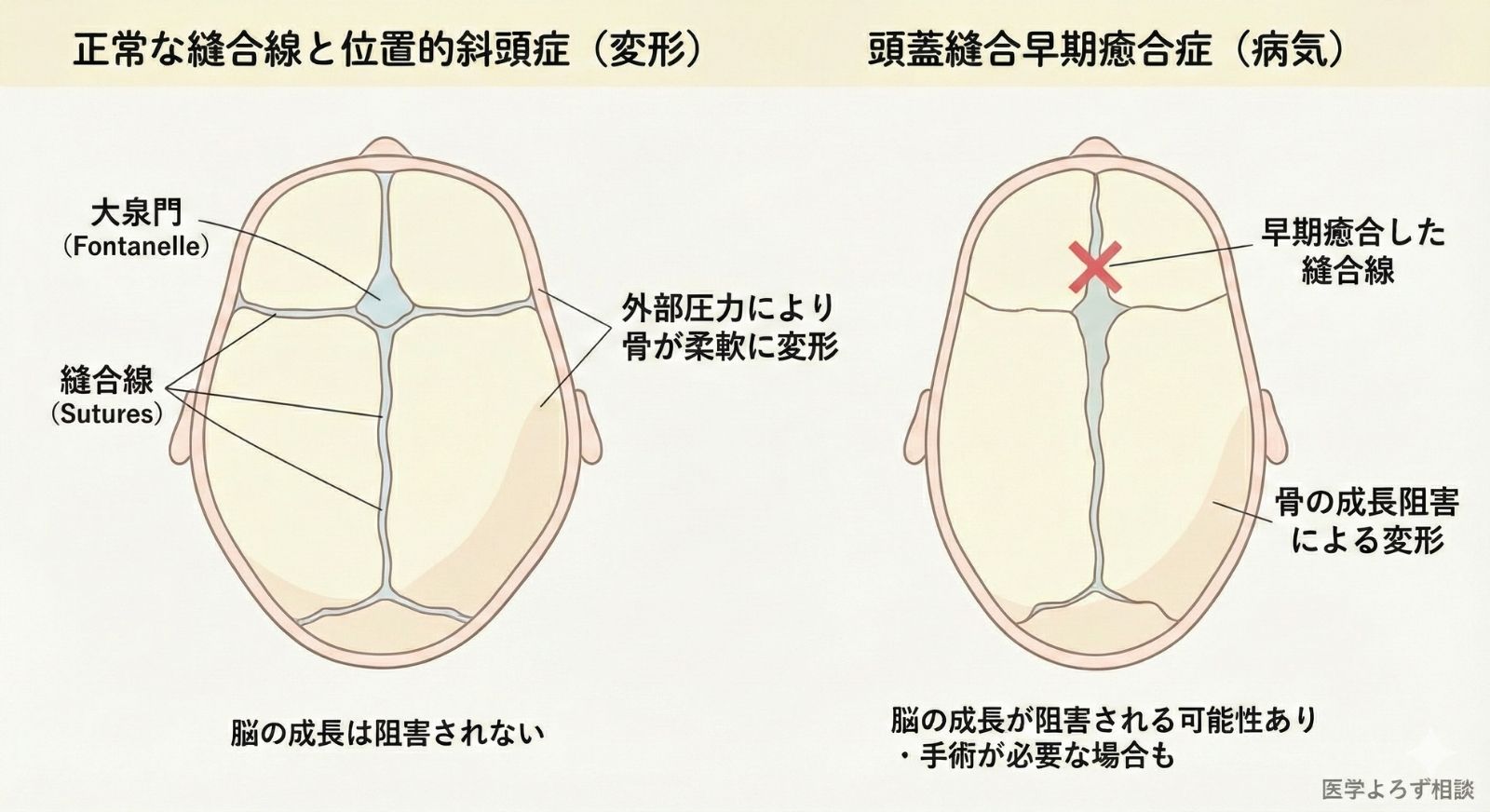
頭蓋縫合早期癒合症との決定的な違い
赤ちゃんの頭の形の異常には2つの原因があります:
- 頭蓋縫合早期癒合症:頭蓋骨の縫合線が生まれつき早く閉じ、脳成長に伴って異常な変形が生じる病気。手術が必要。
- 位置的斜頭症:向き癖や寝かせ方による外部圧力で頭蓋骨が変形する。「病気」ではなく「形態の変化」。
米国神経外科学会議(CNS)のガイドラインでは、"位置的斜頭症の診断は臨床診察のみで可能"とされています。ただし、縫合線の状態が不確実な場合はCT検査が推奨されており、この鑑別診断は極めて重要です。
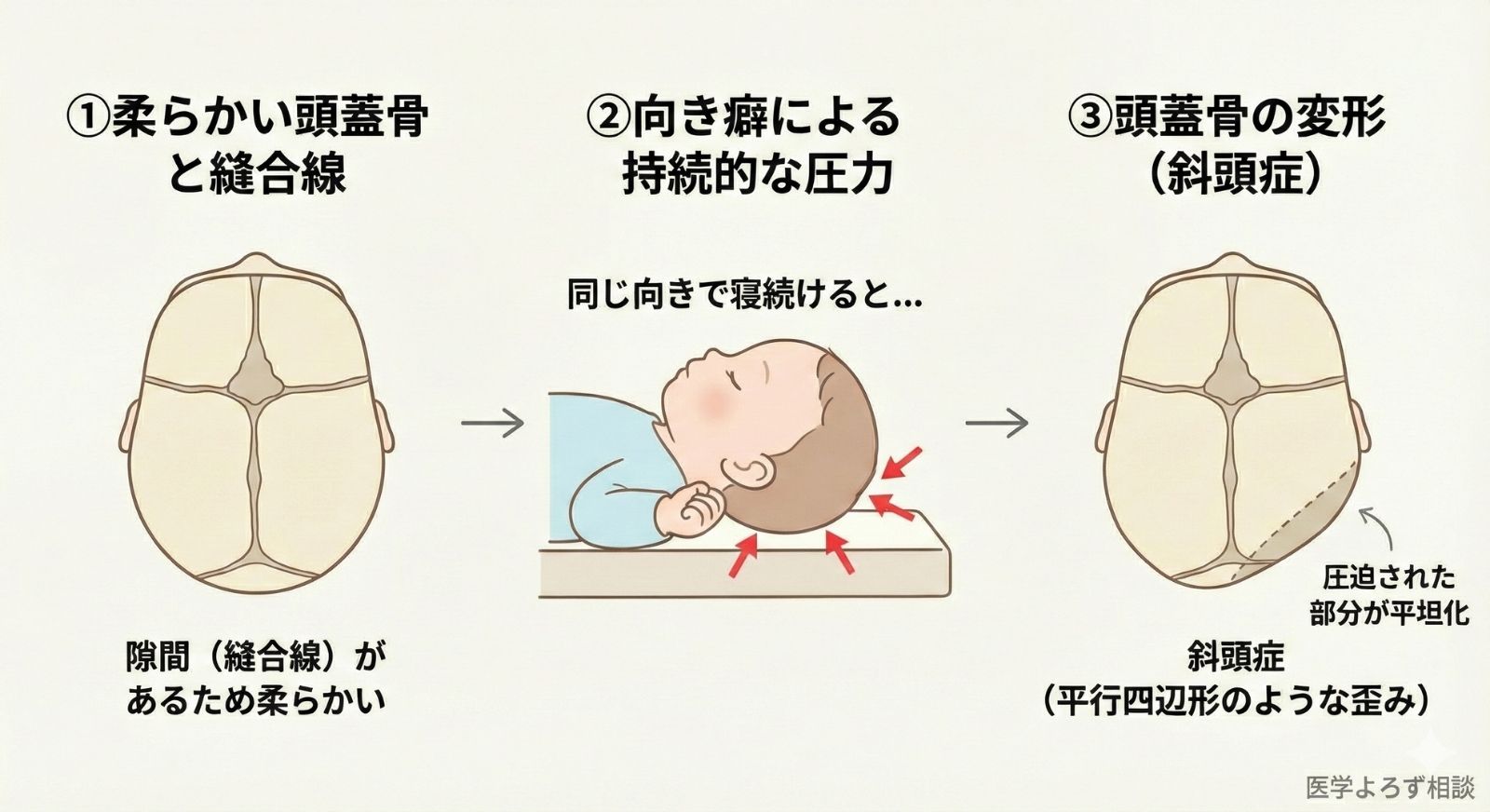
なぜ「向き癖」で頭が変形するのか
赤ちゃんの頭蓋骨は複数の骨がパズルのように組み合わさり、骨同士の間には「縫合線」があります。この柔らかさゆえに、外部からの圧力に敏感です。いつも同じ方向を向いて寝ると、下になっている側が平らになります。
1992年、SIDS予防のため仰向け寝が推奨されて以降、位置的斜頭症の発生率は急増しました。これは仰向け寝そのものが悪いのではなく、その状態で向き癖が固定されやすくなったことが原因です。
日本人乳児の約半数に斜頭症がある——疫学データ
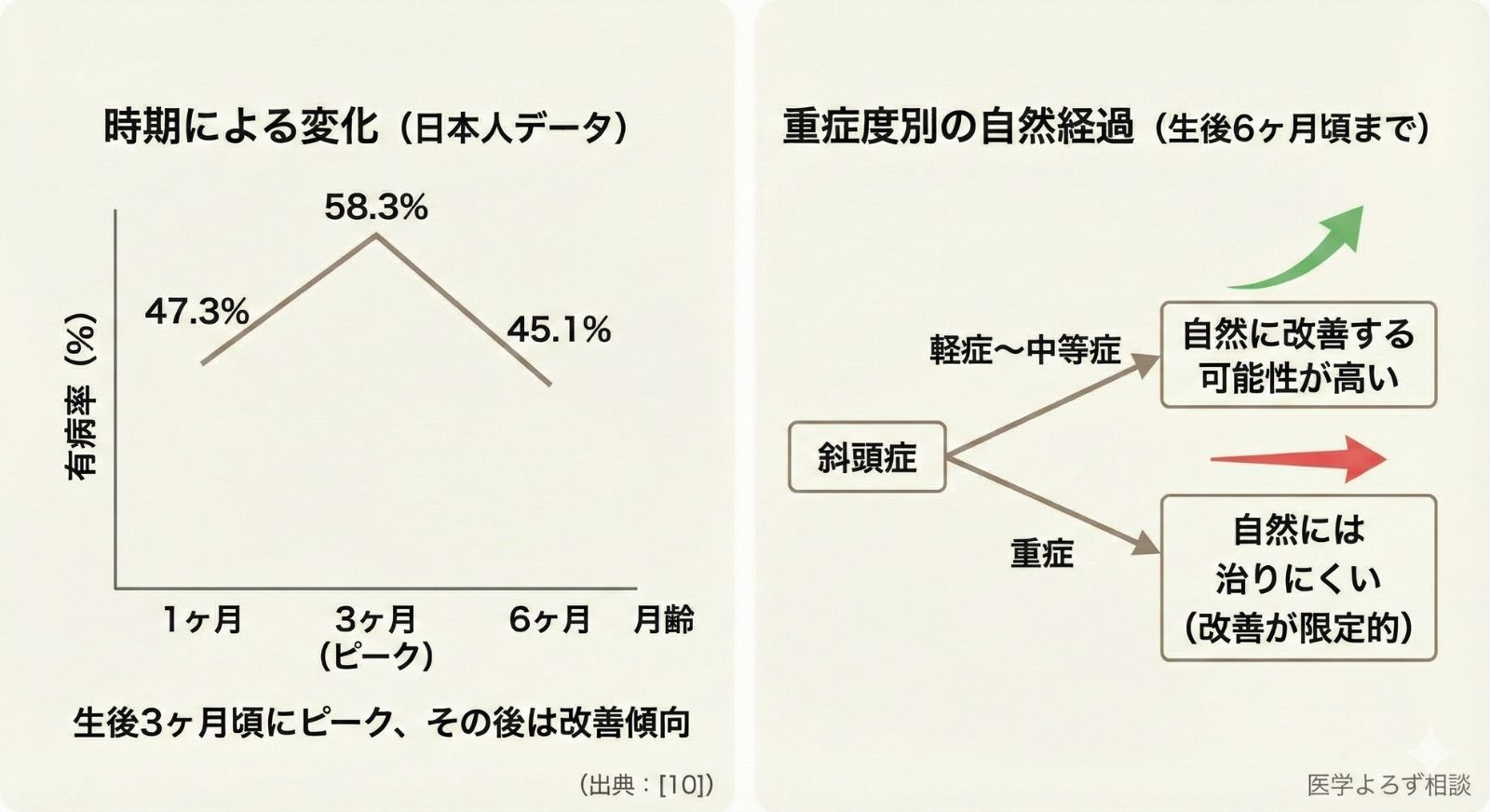
生後3ヶ月がピーク、その後は改善傾向
2013年のカナダ研究では、生後7~12週の満期産児440名中、約46.6%に位置的頭蓋変形が認められました。
日本のデータはより詳細です。日本大学医学部の研究では、3Dスキャナーを用いた健常日本人乳児165名の追跡調査で:
- 生後1ヶ月:47.3%
- 生後3ヶ月:58.3%(ピーク)
- 生後6ヶ月:45.1%
生後3ヶ月に最も悪化し、その後自然改善する傾向が見られます。これは頭蓋骨の硬化進行と、首がすわって頭位を自分で変えられるようになることが原因と考えられています。
「自然に治る」のは軽症~中等症まで
ここで重要な注意点があります。すべての斜頭症が自然に治るわけではないのです。
日本の研究では、頭蓋非対称差(CA)が12mm以上の重症斜頭症児100名を追跡したところ、自然経過群56名中37名(66%)は2ヶ月後も改善しなかったことが報告されています。一方、ヘルメット療法群ではCA改善値が自然経過群の約3倍でした。
頭の形をどう測るか——客観的評価の重要性
「見た目」だけでは判断できない
位置的斜頭症の重症度評価には、主に以下の指標が用いられます:
| 指標 | 定義 | 軽症 | 中等症 | 重症 |
|---|---|---|---|---|
| CA | 対角線差の絶対値(mm) | 3~10mm | 10~12mm | 12mm以上 |
| CVAI | 対角線差の比率(%) | 3.5~6.25% | 6.25~8.75% | 8.75%以上 |
CVAIは頭蓋非対称性指数で、頭の大きさに依存せず比較できます。
Argenta分類も広く用いられており、頭蓋非対称性、耳介位置異常、顔面非対称の程度により分類されます。
3Dスキャナーによる測定が普及している
従来のクラニオメーター(頭蓋計測器)に加え、近年は3Dスキャナーによる測定が普及しています。
3Dスキャナーの利点:
- わずか1.5秒~数分で0.1mm単位の精密測定
- 測定者による誤差が少ない
- データ保存で時系列比較が可能
日本で3Dスキャン測定を提供する施設として、0歳からの頭のかたちクリニック(東京・大阪・福岡)、AHSビジターズオフィス(東京・大阪)などがあります。
治療の選択肢——理学療法からヘルメット療法まで
CNSガイドラインが示す治療の階層
2016年に発表されたCNSガイドラインは以下の推奨を示しています:
1. 体位変換(Repositioning)
- すべての症例でまず試みるべき基本的介入
- 有効だが、他の療法に比べ効果は劣る
2. 理学療法(Physical Therapy)
- 生後7週以降は理学療法を推奨
- 体位変換単独より有効
3. ヘルメット療法(Helmet Therapy)
- 中等度~重度で保存療法が無効な場合に推奨
- 重症例では早期のヘルメット治療がより有意な改善をもたらす
注意:ドーナツ枕などのポジショニング枕は、米国小児科学会の安全基準に反するため推奨されていません。窒息リスクがあり、効果も科学的に証明されていません。
理学療法の効果——NNT約4人という数字の意味
オランダで行われたランダム化比較試験では、生後7週で向き癖のある乳児65例を理学療法群と通常ケア群に割り付けました。
結果、理学療法群では重度変形のリスクが:
- 6ヶ月時点で46%減少
- 12ヶ月時点で57%減少
NNT(治療必要数)は約4人。つまり、4人に理学療法を行えば、1人が重症化を免れます。
この研究は生後2ヶ月からの早期介入の重要性を示しており、向き癖が見られたら、体位変換やタミータイム(うつぶせ遊び)を積極的に行うことが重症化予防につながります。
ヘルメット療法——「効果なし」論文の正しい読み方
ヘルメット療法については、しばしば「効果がない」という主張の根拠として2014年のBMJ論文が引用されます。オランダのHEADS studyでは、生後5~6ヶ月の中等度~重度斜頭症児84名を対象に比較したところ、24ヶ月時点での完全回復率に有意差はなかったと報告されています。
しかし、この研究には重要な限界があります:
- ヘルメットのフィット不良による皮膚トラブルが多発
- 治療の忠実度が低かった可能性
- 重症例や斜頸合併例は除外されていた
CNSガイドラインは、この研究を踏まえた上で、「重症例では早期ヘルメット治療がより有意な改善をもたらす」と結論づけています。
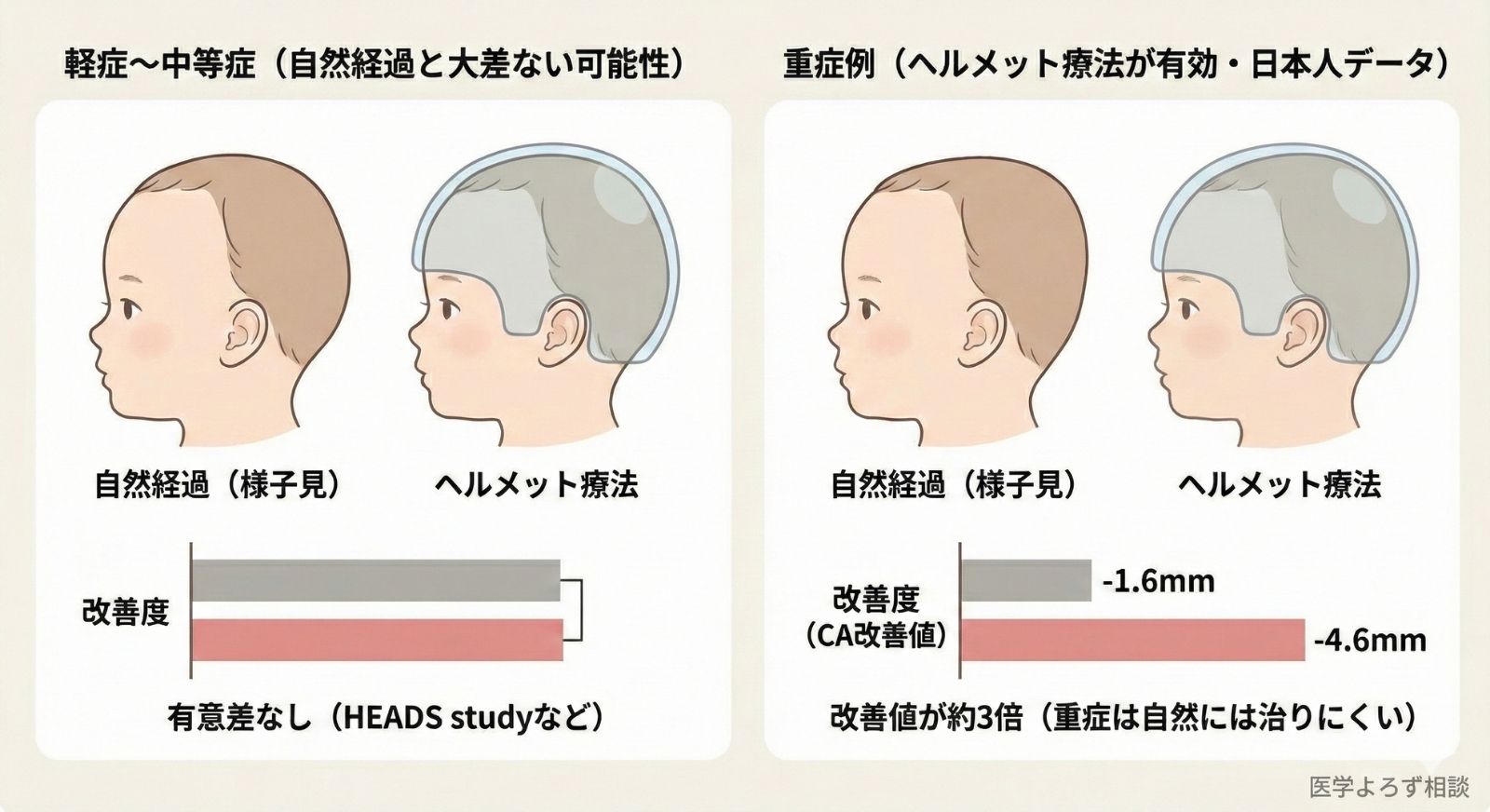
日本人データが示す「重症例への効果」
日本大学・春日部医療センター・のと小児科クリニックの共同研究では、CA が12mm以上の重症斜頭症児100名を追跡しました:
| 群 | 2ヶ月後のCA改善値 | 改善しなかった割合 |
|---|---|---|
| 自然経過群(56名) | -1.6mm | 66%(37名) |
| ヘルメット群(44名) | -4.6mm | — |
ヘルメット群のCA改善値は自然経過群の約3倍でした。重症例では自然には治らないことが、日本人データで初めて定量的に証明されました。
つまり、ヘルメット療法は「すべての斜頭症に効果がない」のではなく、「軽症~中等症では自然経過と大差ない可能性があるが、重症例では有効」です。
発達への影響——「見た目だけの問題」ではない可能性
Speltz研究が示した発達スコアの差
2010年の症例対照研究では、斜頭症児235名と対照群237名をBayley乳幼児発達検査IIIで比較しました。結果、斜頭症群は運動領域で約10ポイント、認知・言語領域で約5ポイント低いスコアを示しました。この差は18ヶ月、36ヶ月の追跡でも継続していました。
「相関」と「因果」を区別する
ただし、斜頭症と発達遅延の間に相関関係があることは示されていますが、因果関係が証明されたわけではありません。
2017年のシステマティックレビューでは、19研究をレビューし、方法論的に質の高い5研究のうち4研究で発達遅延との正の関連が報告されました。特に運動発達遅延が最高頻度でした。
考えられる仮説:
- 斜頭症が発達遅延を引き起こす(因果関係)
- 発達遅延が斜頭症を引き起こす(逆の因果関係)
- 共通の原因が両方を引き起こす(交絡因子)
現時点では、どの仮説が正しいかは確定していません。しかし、斜頭症があるお子さんは発達面でも注意深く経過を見る必要があることは確かです。
日本での治療費用と現状
保険適用外、40~60万円の自費診療
ヘルメット療法は2025年現在、健康保険適用外の自費診療です。費用は使用するヘルメットのブランドと医療機関により異なります:
| ブランド | 製造国 | 費用目安(税込) | 特徴 |
|---|---|---|---|
| スターバンド | 米国 | 44~49.5万円 | 世界60万人超の実績 |
| ミシガン | 米国 | 40~60万円 | 日本初の厚労省承認(2018年) |
| アイメット/クルム | 日本 | 50~60万円 | 日本製、低反発クッション |
| ベビーバンド | 日本 | 30~40万円 | 比較的低価格 |
保険適用外である理由は、位置的頭蓋変形が「病気」ではなく審美的な問題と見なされているためです。ただし、医療費控除の対象となる可能性があり、確定申告時に検討する価値があります。
標準的なプロトコルは1日23時間装着、約20週(5ヶ月)で治療終了です。
日本にガイドラインはない
現時点で、日本国内には学会発行の正式な「位置的斜頭症診療ガイドライン」は存在しません。治療方針はCNSガイドラインなどの国際基準と、各施設の臨床経験に基づいて決定されています。
日本形成外科学会は2014年に厚生労働省に形状誘導ヘルメットの早期導入を要望し、2018年にミシガン頭蓋形状矯正ヘルメットが医療機器として薬事承認を取得しました。しかし、保険適用には至っていません。
科学の現在地:わかっていること、いないこと
確立された知見:
- 日本人乳児の約47〜58%に位置的頭蓋変形が認められ、生後3ヶ月にピークを迎えた後、自然改善傾向を示す [3]
- 早期理学療法(生後7週〜)は重度変形リスクを6ヶ月時点で46%、12ヶ月時点で57%減少させる(NNT約4) [4]
- CA 12mm以上の重症例では、自然経過群の66%が2ヶ月後も改善せず、ヘルメット群のCA改善値は自然経過群の約3倍である [3]
- CNSガイドラインは、位置的斜頭症の診断は臨床診察のみで可能とし、治療は体位変換→理学療法→ヘルメット療法の段階的アプローチを推奨している [1]
未解明点・現在の限界:
- 斜頭症と発達遅延の関連が「因果関係」なのか「相関関係」なのかは確定しておらず、共通の原因(交絡因子)の可能性も排除できていない [6][7]
- ヘルメット療法の最適な開始月齢・装着時間・ヘルメットの種類による効果の差は、十分な比較試験がなされていない
- 日本国内には学会発行の正式な位置的斜頭症診療ガイドラインが存在せず、治療方針は各施設の判断に委ねられている
- 重症度の閾値(どの程度からヘルメット療法を推奨すべきか)について国際的なコンセンサスが確立されていない
- 斜頭症の長期的な予後(成人期の頭蓋形態・心理社会的影響)に関するデータが不足している
実践チェックリスト:生後1~3ヶ月の親ができること

今日からできる予防的対応
- タミータイム(うつぶせ遊び)を始める:起きているときに1日合計30~60分を目標に、保護者が見守りながら行う
- 向きを変えて寝かせる:毎日交互に頭の向きを変える、ベッドの位置を工夫する
- 抱っこの向きを変える:授乳や抱っこの際も左右均等に
- ドーナツ枕は使用しない:窒息リスクがあり、効果も証明されていない
受診を検討すべきサイン
- 明らかな頭の歪み(上から見て平行四辺形に見える)
- 耳の位置が左右で異なる
- 額やこめかみの突出に左右差がある
- 向き癖が非常に強く、反対側を向かせても戻ってしまう
- 首の動きに制限がある(斜頸の可能性)
専門施設を受診する際のポイント
- 3Dスキャナーなどによる客観的評価を受ける
- 複数の治療選択肢について説明を受ける
- ヘルメットの種類と費用を比較検討する
- 「絶対にヘルメットが必要」と断言する施設は避ける——適切な施設は、まず経過観察や理学療法を検討する
おわりに:「正解」はひとつではない
位置的斜頭症への対応には「唯一の正解」がありません。
ヘルメット療法には確かに効果がありますが、すべての子に必要なわけではありません。40~60万円という費用、半年間の装着、肌トラブルなどの副作用を考えると、軽症例では「様子を見る」という判断も合理的です。一方、重症例で「様子を見る」ことは、改善のチャンスを逃すことにもなりかねません。
大切なのは、お子さんの状態を客観的に評価し、科学的根拠に基づいて判断することです。迷ったときは、3Dスキャナーなどによる客観的な測定を受け、専門医に相談してください。生後2~6ヶ月という限られた時間の中で、最善の選択ができることを願っています。
本日のまとめ
- 位置的斜頭症の本質:向き癖による頭蓋変形。「病気」ではないが、重症例は自然には治りにくい
- 治療選択の根拠:軽症は経過観察、生後7週からは理学療法(NNT約4)、重症で保存療法無効ならヘルメット療法
- 判断に迷ったら:3Dスキャナーで客観的評価を受け、頭蓋縫合早期癒合症との鑑別診断ができる専門施設を受診する
関連記事:
