はじめに
夜中にふと目が覚めて、赤ちゃんの呼吸を確認する。胸が小さく上下しているのを見て、ようやく自分も息をつく。
新生児を持つ親なら、誰もが経験する瞬間でしょう。SIDS(乳幼児突然死症候群)——それまで元気だった赤ちゃんが、睡眠中に突然命を落とす。原因は完全には解明されていません。
しかし、科学はこの30年で大きく進歩しました。1994年の「Back to Sleep」キャンペーン以降、SIDS発生率は50%以上減少しています [4][9]。予防策の多くはシンプルで、今日から実践できるものばかりです。
この記事では、2024年のアンブレラレビューを含む15件のエビデンスに基づいて、SIDSのメカニズムと10の予防策を解説します。
SIDSの概要
SIDSとSUID
SIDSは"Sudden Infant Death Syndrome"の略で、予期せぬ乳幼児の突然死を指しています。一方、SUID(Sudden Unexpected Infant Death)には説明可能なケースも含まれるため、SIDSはSUIDの原因不明な一部と考えられます。両者は「睡眠環境を整えることで予防できる共通点」があります。

SIDSの定義
SIDSは生後1年未満の乳児の突然死で、以下の条件を満たすものと定義されます [2][10]:
- 完全な解剖検査
- 死亡現場の調査
- 臨床歴の詳細なレビュー
これらの調査にもかかわらず死亡原因が解明されない場合にSIDSと診断されます。
SIDSの発症率と歴史
米国では出生1,000件あたり1件未満。1994年の「Back to Sleep」キャンペーン以降、発症率は50%以上減少しました [4][9]。日本では令和5年に48人、令和6年には55人がSIDSで死亡しています(出生1,000件あたり約0.6人)[12]。
発症は生後2〜4か月にピークを迎え、6か月以降は大幅に減少します。男児にやや多く、冬季に発症が増える傾向があります [6][10]。
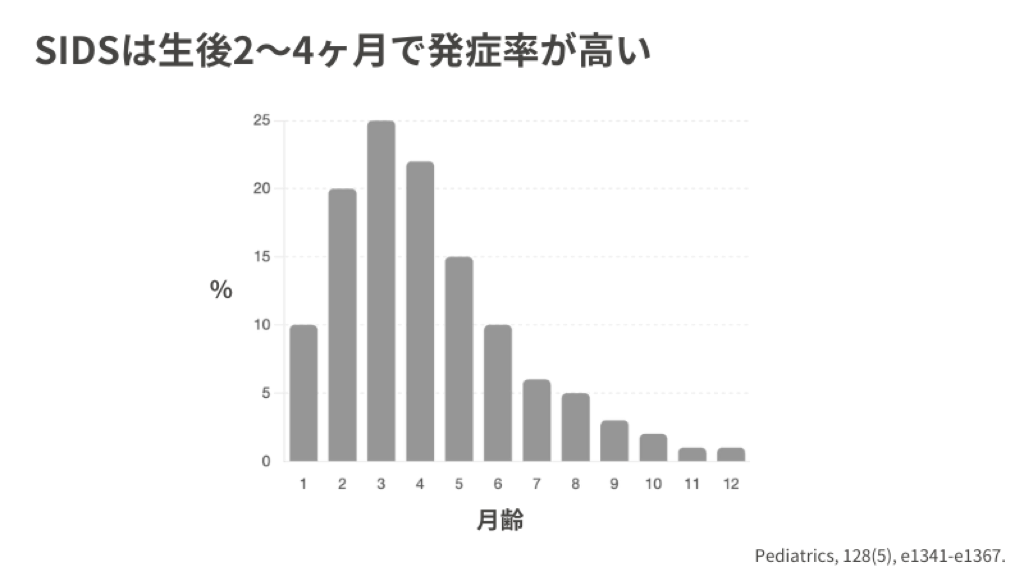
SIDSの原因——トリプルリスクモデル
SIDSは脳幹部の反応に異常がある子どもに悪条件が重なったときに発症すると推測されています。現在最も広く受け入れられている仮説がトリプルリスクモデルです [3][6]。
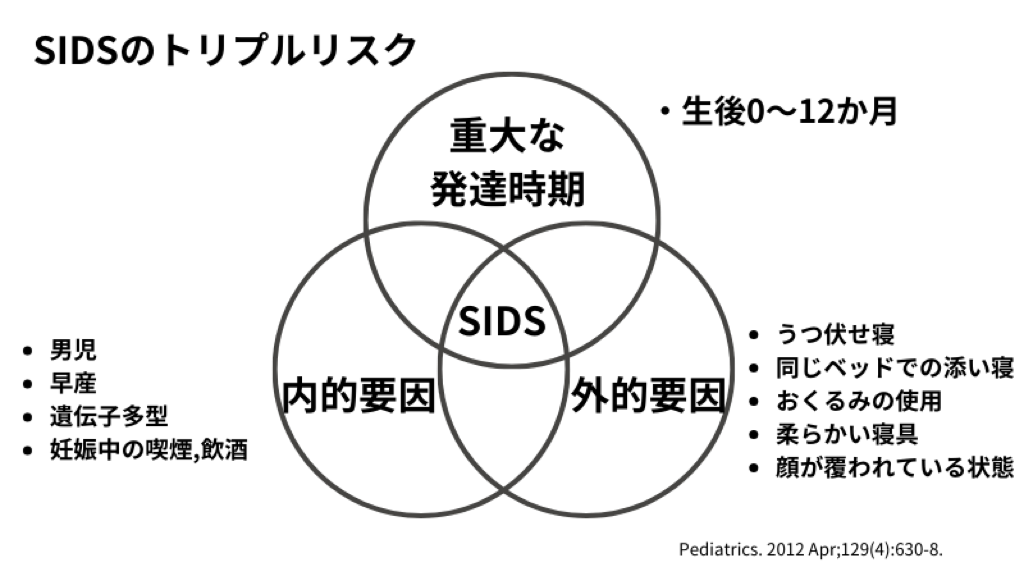
3つの条件が重なるとき
- 脆弱な乳児(内因性リスク) - 低出生体重や親の喫煙による脳幹部の異常。Duncan et al.(2010)の剖検研究では、SIDS児の脳幹でセロトニン(5-HT)が26%低下、セロトニン合成酵素(TPH2)が22%低下、5-HT1A受容体の結合能が29〜55%低下していることが明らかになりました [2]。セロトニンは呼吸調節、覚醒反応、心血管制御、体温調節に関与する神経伝達物質です。つまり、SIDS児の一部は生まれつき「危険な状況で目を覚ます」能力が低下している可能性があるのです。
- 発達上の脆弱期(時間的リスク) - 生後0〜12か月(特に生後2〜4か月)は、母体由来の免疫が低下し、自律神経系の制御が未熟な時期です。この「発達の谷間」が、SIDSの好発時期と一致します [3]。
- 外因性ストレス(環境リスク) - うつ伏せ寝、柔らかい寝具、受動喫煙、過度な保温——これらの環境因子が引き金となります。この3つ目の要因こそが、親が直接コントロールできるリスクです。
セロトニン仮説の深層
Bright et al.(2018)のレビューは、脳幹のセロトニン系異常に加えて、以下の所見を報告しています [3]:
- サブスタンスP(痛み・炎症に関わる神経ペプチド)の異常
- 海馬の非対称・微小形成異常
- オレキシン(覚醒維持に関わる神経ペプチド)の低下
これらは「SIDSは単一の原因ではなく、複数の神経系の発達異常が関与する」ことを示唆しています。バイオマーカーの開発が進めば、将来的にはリスクの高い乳児を特定できる可能性もあります [3]。しかし現時点では、環境リスクを減らすことが最も確実な予防策です。
エビデンスに基づく10の予防策
2024年、Kim et al.がアンブレラレビュー(8件のメタアナリシス、152件の原著論文、21カ国のデータを統合)を発表し、SIDS予防のエビデンスを包括的に定量化しました [1]。以下では、このアンブレラレビューを軸に、各予防策の根拠を解説します。

1. 1歳までは「あおむけ」に寝かせる(eOR = 0.48)
1歳になるまで、赤ちゃんを仰向けの姿勢で寝かせることが必須です。仰向け寝はSIDSリスクを52%低減します [1]。
Fleming et al.(2017)は、うつ伏せ寝がリスクを高めるメカニズムを3つ挙げています [8]:
- 再呼吸: 顔がマットレスに埋まり、自分が吐いたCO2を再び吸い込む
- 覚醒障害: うつ伏せでは危険な状況での覚醒反応が低下する
- 体温調節障害: うつ伏せでは放熱が妨げられ、過熱状態になりやすい
横向き寝もうつ伏せに転じるリスクがあるため推奨されません [8][10]。1歳以降、赤ちゃんが自分で寝返りを繰り返せるようになれば、姿勢の管理に厳密にこだわる必要はありません。
2. 固くて平らなマットレスを使用する
固くて平らなマットレスを使用し、「PSCマーク」が表示されたベビーベッドを選びましょう。
推奨されないこと:
- 傾斜のあるマットレス(ミルク誤嚥リスク低減効果なし)
- チャイルドシート、ベビーカー、抱っこひも内での日常的な睡眠
3. かけ布団やまくら、バンパーパッドは使用しない(頭部被覆 eOR = 11.01)
Kim et al.のアンブレラレビューで最も強いリスク因子として示されたのが、柔らかい寝具や頭部被覆です。オッズ比11.01——SIDSリスクが11倍に跳ね上がります [1]。
ベビーベッドには何も置かないようにしましょう。寒い場合は布団の代わりにスリーパー(着る毛布)や衣類のレイヤリングで体温調整します。
推奨されないこと:
- 布団や毛布(窒息原因)
- 枕やクッション(頭の形改善効果なく、むしろSIDSリスク増)
- バンパーパッド(安全基準準拠ベッドなら頭挟み込みなし)
- おくるみ(寝返りの兆候が見られたら直ちに中止)[4]
4. できるだけ母乳育児をトライする(eOR = 0.57)
母乳哺育はSIDSリスクを43%低減します [1]。完全母乳でなくても、混合栄養でも保護効果は同等です [4]。少なくとも2か月以上の継続が推奨されています。
母乳の保護メカニズムとしては、免疫グロブリンAの供給、覚醒反応の促進、感染症予防などが考えられています [6]。
5. ベッドは共有せず、同じ部屋で寝る(ベッド共有 eOR = 2.89)
赤ちゃんのベビーベッドを親の寝室に設置する「同室・別床」が推奨されます。少なくとも生後6か月、理想的には1歳まで続けましょう [4][11]。
ベッド共有はSIDSリスクを約3倍に高めます [1]。Blair et al.(2022)は、リスクが均一ではないことを指摘しています [7]:
- 生後3か月未満: リスクが特に高い
- 喫煙者とのベッド共有: リスクが著しく増大
- 飲酒後のベッド共有: リスクが著しく増大
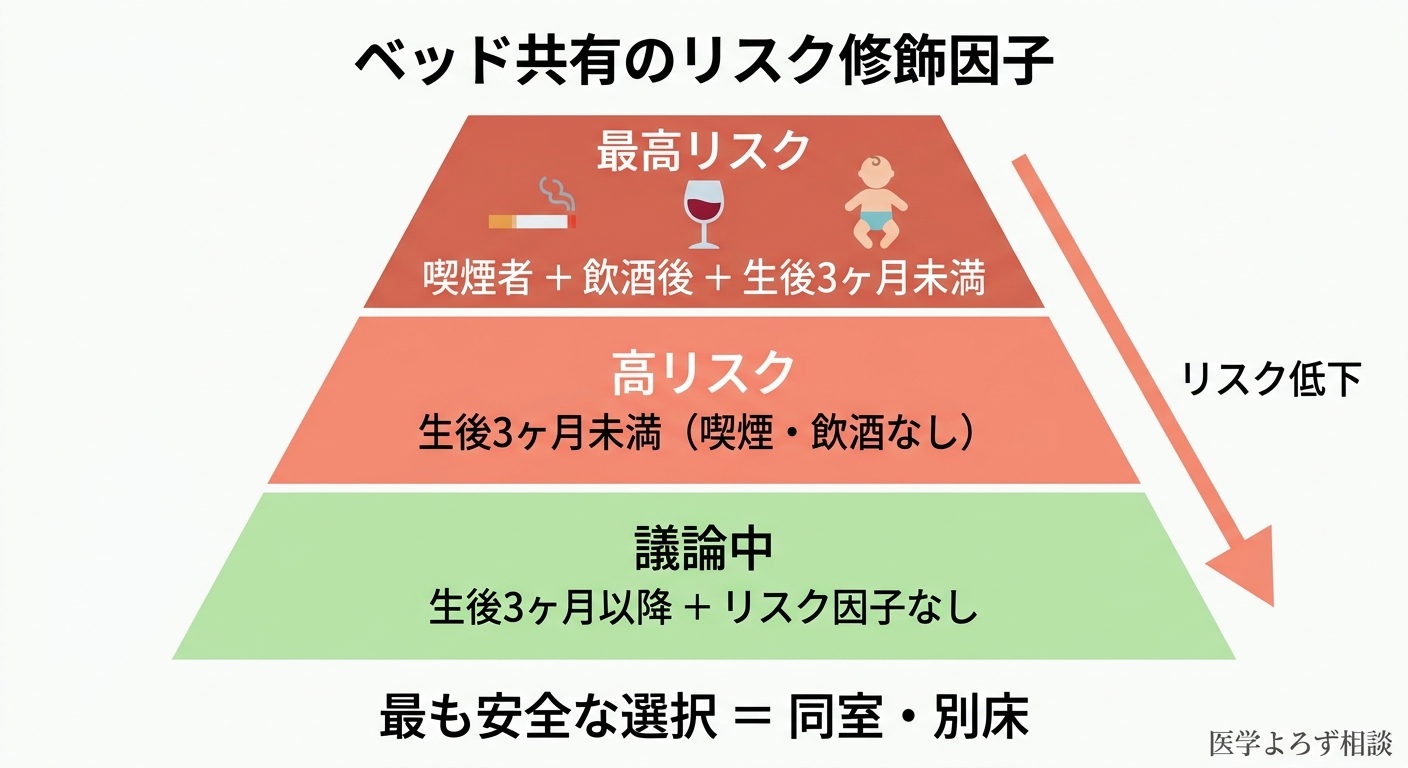
同室で寝ることにより、親が赤ちゃんの状態を頻繁に確認でき、授乳もしやすくなります。Adams et al.(2015)は、同室睡眠がSIDSリスクを最大50%減少させると報告しています [10]。
6. 睡眠時におしゃぶりを使用する(eOR = 0.44)
おしゃぶりの使用はSIDSリスクを56%低減します [1]。Kim et al.のアンブレラレビューでは、保護因子の中で最も強い効果を示しました。
メカニズムは完全には解明されていませんが、おしゃぶりが気道の開存を維持し、覚醒反応を促進する可能性が指摘されています [6]。母乳育児が確立してから開始し、嫌がる場合は無理に使用しないでください。紐での固定は窒息リスクがあるため避けます [4]。
7. 喫煙やアルコールの使用を避ける(出生前 eOR = 2.25、出生後 eOR = 1.97)
妊娠中の喫煙はSIDSリスクを2.25倍、出生後の受動喫煙は1.97倍に高めます [1]。
Makarious et al.(2022)の大規模メタアナリシス(423万人超)では、出生前の薬物曝露全体でのSIDSリスクはRR 7.84と報告されています [5]。喫煙はその中でも最も一般的かつ予防可能なリスク因子です。
喫煙の影響メカニズムとして、ニコチンが脳幹のセロトニン系の発達を阻害し、覚醒反応を鈍化させることが示唆されています [6]。妊娠中から出産後にかけて、赤ちゃんの周囲にいるすべての人の禁煙が推奨されます。
8. 暖めすぎない
赤ちゃんが過度に暖まらないよう注意します。室温は大人が薄着で快適に過ごせる程度(20〜22℃目安)に保ち、赤ちゃんの着衣は大人と同じか1枚少ないくらいが適切です [4][6]。
トリプルリスクモデルで触れたとおり、過熱はセロトニン系が脆弱な乳児の体温調節能力を超えてしまう外因性ストレスの一つです [3][8]。
9. 妊婦健診を受ける
定期的な妊婦健診受診でSIDSリスク低下が疫学的研究で示されています。妊婦健診では喫煙やアルコール摂取、睡眠環境などを医療者と共有できます。
10. 予防接種を受ける
予防接種がSIDSリスクを増加させるという懸念が一部にありますが、エビデンスはこれを明確に否定しています。むしろ、予防接種はSIDSリスクを低減させる可能性が示されています [4][9]。
Vincent et al.(2023)のレビューは、予防接種の安全性を改めて確認するとともに、推奨スケジュールに沿った接種がSIDSの保護因子となりうることを報告しています [9]。
おまけ:タミータイム(うつぶせ遊び)をする
赤ちゃんが起きている間に大人が見守りながら、うつぶせ姿勢で過ごす時間を指します。
生後すぐから少しずつ始め、生後7週までには「1日15〜30分を目標」に進めます。筋力や発達促進、頭の形変形予防といった効果があります。
見えない危険——メディアが作る「間違った普通」
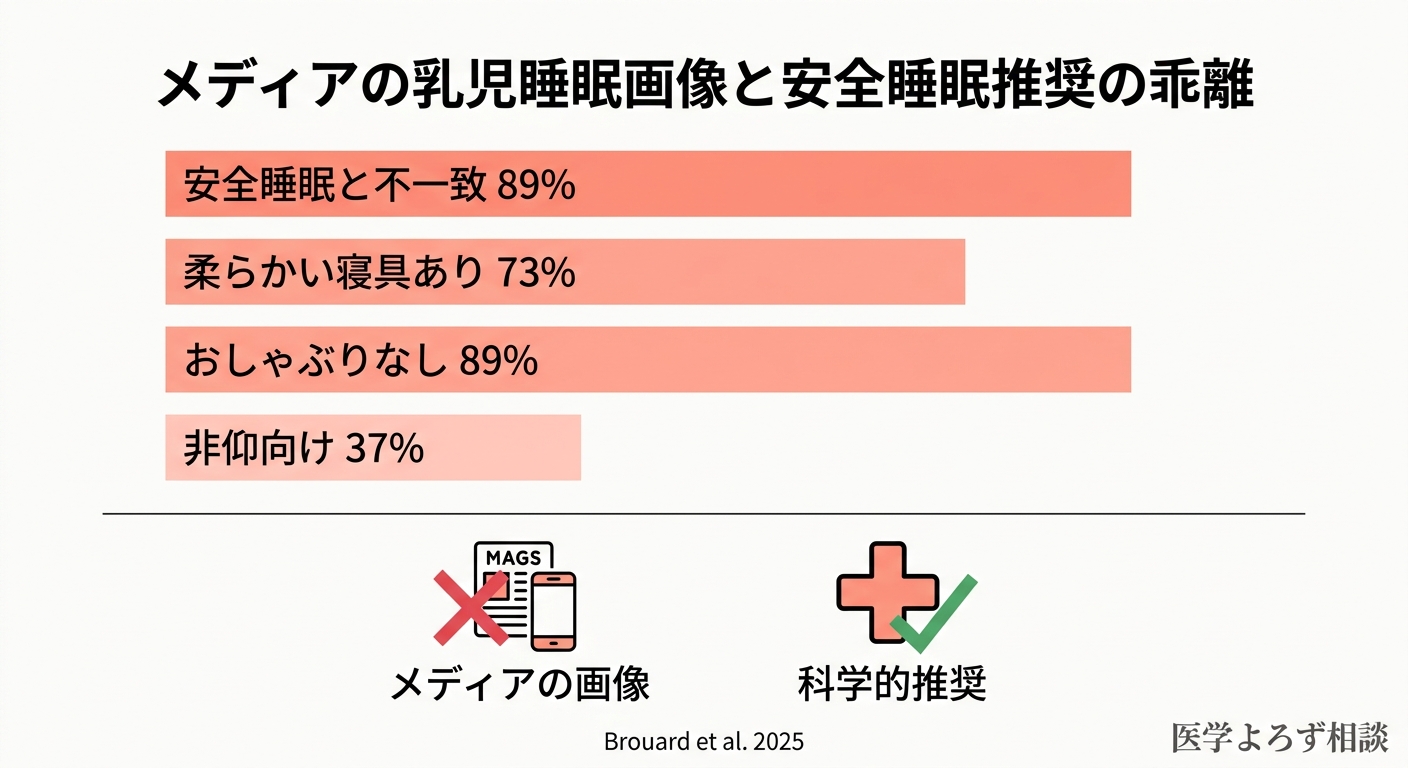
2025年にBrouard et al.が発表した研究は、意外な角度からSIDS予防の課題を浮き彫りにしました [14]。
メディア(雑誌、広告、SNS)に掲載されている乳児の睡眠画像を系統的に分析したところ:
- 89%が安全な睡眠の推奨と不一致
- 37%が非仰向け(うつ伏せ・横向き)
- 73%に柔らかい寝具が写り込み
- 89%でおしゃぶりが使用されていなかった
親は意識的・無意識的にこうした画像から「普通の寝かせ方」を学びます。エビデンスに基づく推奨とメディアのイメージとの間に、大きなギャップが存在しているのです [14]。
わかっていること・まだわかっていないこと
わかっていること:
- 仰向け寝、母乳哺育、おしゃぶり、禁煙はSIDSリスクを有意に低減する [1]
- 柔らかい寝具・頭部被覆(eOR=11.01)とベッド共有(eOR=2.89)は最大のリスク因子 [1]
- SIDS児の脳幹にセロトニン系の異常がある [2][3]
- Back to Sleepキャンペーン以降、SIDS発生率は50%以上減少した [4][9]
- 予防接種はSIDSリスクを増加させない [4][9]
まだわかっていないこと:
- セロトニン欠乏が「原因」なのか「結果」なのかは確定していない [3]
- おしゃぶりの保護メカニズムの詳細は不明 [6]
- リスク因子のない生後3か月以降のベッド共有リスクの程度は議論中 [7][15]
- 扇風機使用の保護効果(OR 0.28の報告あり)は限定的な研究に基づく [9]
- SIDSリスクを出生前に予測するバイオマーカーは開発途上 [3]
まとめ
SIDSの本質は、脳幹セロトニン系の脆弱性と発達の谷間と環境ストレスが重なって発症するということです。最も効果的な予防策は、仰向け寝(-52%)、おしゃぶり(-56%)、母乳(-43%)。柔らかい寝具は最大のリスク因子(11倍)です。
「完璧な親」である必要はありません。エビデンスが示す、シンプルな基本を守ること。それが赤ちゃんの安全な眠りを支える、最も確かな方法です。
何か心配なことがあれば、小児科の先生に相談してください。日本小児科学会の「乳児の安全な睡眠環境に関する見解」[11] やこども家庭庁のガイドライン [12][13] も、信頼できる情報源です。
関連記事:
